DCE-MRI检查在垂体瘤诊断中的应用价值
2023-07-27徐小辉
徐小辉
(河南省焦作市马村区人民医院影像科,河南 焦作 454171)
垂体瘤是临床常见的颅内恶性肿瘤,发病人群以中老年为主,根据病灶直径可分为大腺瘤与微腺瘤,发病率约占全部颅内肿瘤10%。垂体瘤多发生于鞍区,可压迫视交叉等周围结构影响视力、引起复视等,严重时可致失明,且可引起机体激素分泌失调产生相应内分泌紊乱症状,对患者生活质量、生命安全造成严重影响[1]。垂体瘤病变大小、发生部位为是否引起垂体瘤占位效应的关键性因素。因此,早期定性诊断/明确垂体瘤形态大小等信息,对于临床制定治疗方案、选择后期药物至关重要。影像学检查目前是垂体瘤临床诊断的主要方法。磁共振(Magnetic resonance imaging,MRI)可显示垂体瘤特异性影像特征,如大腺瘤表现为团状或类圆形状,平扫下呈等信号或低信号等特征,但目前垂体瘤诊断难点在于能否最大程度分辨肿瘤分泌类型,而常规MRI难以有效评估。动态增强磁共振成像(Dynamic enhanced magnetic resonance imaging,DCE-MRI)可通过观察组织内微血管分布、血流动力学改变及血流灌注等,显示肿瘤大小、形态、柄向及其与周围组织的关系[2],但应用于垂体瘤的相关研究较少。基于此,本研究试分析DCE-MRI检查在诊断垂体瘤中的应用价值,从而为提高垂体瘤的临床诊断效率提供参考。
1 资料与方法
1.1 一般资料
选取我院2019年8月~2022年8月就诊的108例疑似垂体瘤患者作为研究对象。纳入标准:经影像学结合临床症状诊断为疑似垂体瘤患者;可接受本研究检查方案;知晓并签订知情同意书。排除标准:既往存在垂体病史、内分泌障碍者;心、肺、肝、肾功能严重障碍者;对本研究对比剂过敏者;合并其他恶性肿瘤;合并精神异常或检查依从性较差者。
研究对象中男65例,女43例,年龄45~68岁,平均年龄54.92±3.28岁;体质量指数20.3~25.8 kg·m-2,平均体质量指数23.32±1.03 kg·m-2;本研究经我院伦理委员会审核批准。
1.2 方法
1.2.1 MRI平扫检查方法
采用西门子MAGNETOM ESSENZA型1.5t磁共振扫描仪检查。选用8通道头颅相控阵线圈,先行常规平扫,包括鞍区冠状位、矢状位快速自选回波T1WI,参数设置为层厚2.5 mm,层距0.5 mm,TR/TE 440~500 ms ·20 ms,冠状位快速自选回波T2WI,参数设置为层厚2.0 mm,层距0.5 mm,TR/TE 2000 ms·125 ms,共扫描10层。
1.2.2 DCE-MRI检查方法
采用西门子MAGNETOM ESSENZA型1.5 t磁共振扫描仪检查。常规扫描完毕后于冠状位三维扰相梯度回波T1WI序列行增强扫描,扫描前行5次不同翻转角扫描,分别设置为3°、6°、9°、12°、15°,9 s·次-1,参数设置为层厚2.5 mm,TR/TE 5.9 ms·1.0 ms,无层距,采用高压注射器团注20 mL GD-DTPA(0.1 mmol·kg-1),注射速率为2mL·s-1,注射完毕后以相同速率注射20 mL生理盐水冲洗,翻转角设置为12°,连续扫描20期。
1.2.3 图像后处理方法
所有图像均由两名具有丰富经验的放射科医师进行,DCE-MRI扫描图像采用定量分析软件GE Healthcare进行处理,并在原始图像中相应测量感兴趣区,测量回流速率常数(Rate constant,Kep)、容积转运常数(Volume transfer constant,Ktrans)、半定量参数最大上升斜率(Maximum slope of increase,MSI)、达峰时间(Time to peak,TTP)。分析垂体瘤MRI影像学表现,并以病理诊断结果为“金标准”,比较MRI平扫、DCE-MRI诊断结果、诊断效能。根据病理诊断结果将患者分为大腺瘤组、微腺瘤组,比较大腺瘤组、微腺瘤组DCE-MRI参数。
1.3 统计学方法
采用统计学软件SPSS22.0处理数据,计量资料均确认具备方差齐性且符合正态分布,以均数±标准差(±SD)表示,两组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料用例或率(n(%))表示,两组间比较行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 垂体瘤MRI影像学表现
经MRI平扫显示,垂体瘤在T1WI加权像成低信号或等信号,T2WI呈高信号或较高信号,经DCE-MRI显示,垂体瘤明显强化,可见垂体瘤向鞍隔及鞍旁侵犯,微腺瘤T1WI呈低信号,质子密度加权像呈等信号,T2WI呈高信号,鞍隔向上不对称膨隆,垂体柄偏移,鞍底倾斜。
2.2 MRI平扫、DCE-MRI诊断结果
经病理诊断结果显示,108例疑似垂体瘤患者中,共确诊82例,经MRI平扫诊断确诊68例,经DCE-MRI诊断确诊79例,见表1。
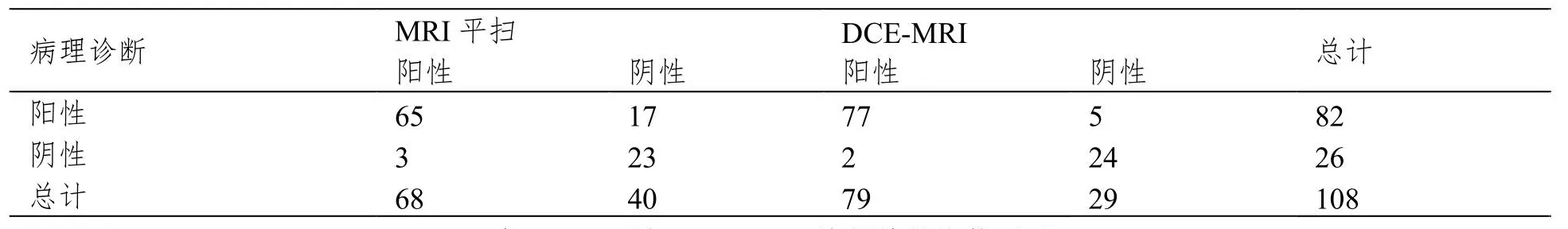
表1 MRI平扫、DCE-MRI诊断结果(例)
2.3 MRI平扫、DCE-MRI诊断效能
与MRI平扫比较,DCE-MRI对于垂体瘤诊断灵敏度93.90%(77/82)、准确度93.52%(101/108)较高,漏诊率6.10%(5/82)较低,差异显著(P<0.05),见表2。
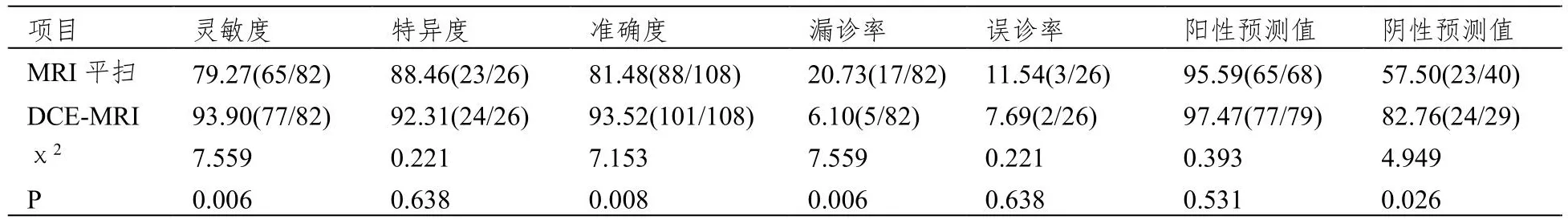
表2 MRI平扫、DCE-MRI诊断效能比较(%)
2.4 不同大小垂体瘤DCE-MRI参数比较
经病理诊断结果显示,82例垂体瘤患者中,大腺瘤39例,微腺瘤43例。与微腺瘤组比较,大腺瘤组Ktrans、MSI较高,TTP较低(P<0.05),见表3。
表3 不同大小垂体瘤DCE-MRI参数比较(±SD)

表3 不同大小垂体瘤DCE-MRI参数比较(±SD)
注:与大腺瘤组相比,*P<0.05。
组别 例数 Kep(min) Ktrans(min) MSI(%) TTP(s)大腺瘤组 39 0.95±0.24 0.71±0.21 2.81±0.64 72.35±14.32微腺瘤组 43 0.87±0.22 0.43±0.15* 1.85±0.34* 83.56±17.85*
3 讨论
垂体瘤可对脑干产生压迫,若肿瘤向鞍旁生长,海绵窦受侵犯、挤压后,海绵窦中脑神经可出现神经受累表现。报道显示[3],垂体瘤病变大小、发生部位为是否引起垂体瘤占位效应的关键性因素,因此,早期定性诊断/明确垂体瘤形态大小等信息,对于临床制定治疗方案、选择后期药物至关重要。
磁共振为目前垂体瘤进行早期筛查诊断常用方案,可显示垂体瘤特异性影像特征,如大腺瘤表现为团状或类圆形状,平扫下呈等信号或低信号等特征,但目前垂体瘤诊断难点在于能否最大程度分辨肿瘤分泌类型,而常规MRI难以有效评估。而动态增强磁共振成像(DCE-MRI)可通过观察组织内微血管分布、血流动力学改变及血流灌注等,显示肿瘤大小、形态、柄向及其与周围组织的关系。
本研究结果显示,DCE-MRI对于垂体瘤诊断灵敏度、准确率均高于常规MRI平扫,可有效降低漏诊、误诊现象发生。MRI为诊断垂体微腺瘤的主要方案,其在常规MRI可显示为低信号,但部分微腺瘤MRI平扫或常规增强时强化程度、信号与正常垂体较为相似,导致漏诊、误诊发生。正常垂体无血脑屏障,且具有双重血供,垂体门脉为前叶间接供血,颈内动脉分支为后叶血供来源,而垂体瘤组织通透性与正常组织存在差异,其强化速度较慢,增强扫描早期相对呈低信号,因此DCE-MRI可通过垂体特殊血供及强化模式进行有效诊断。由于匀场干扰、组织信号等因素,致使MRI平扫效果不理想[4],而结合病变组织、正常组织增强特点,升高其差异性,DCE-MRI可表现异常信号,出现峰值,说明DCE-MRI可有效提高垂体瘤检出率。
DCE-MRI通过快速T1WI序列进行连续多期扫描,采集对比剂注入前、中、后的影像学信息,观察对比剂从血管内渗透至血管外细胞外间隙以及再次回流入血管内动力学变化,可更好显示微腺瘤、正常垂体组织之间对比剂及流速差异,通过药代动力学模型对微腺瘤进行微血管定量分析,可有效反映肿瘤微循环变化,从而评估组织灌注和组织内血管的通透性,进一步提高垂体微腺瘤检出率。DCE-MRI扫描后可通过量化分析TIC曲线,通过半定量参数分析组织内对比剂显示情况,从而评估垂体瘤生物学特征,其中MSI、TTP可反映早期组织血流灌注变化情况,Kep为对比剂在血管内细胞外间隙、血管外间转运速率,Ktrans为对比剂在血管内细胞外间隙、血管内转运速率[5]。本研究通过分析不同大小垂体瘤DCE-MRI扫描参数发现,大腺瘤组Ktrans、MSI高于微腺瘤,TTP低于微腺瘤,据此可说明微腺瘤组织内微血管数量较少、血管内皮细胞较完整,血管通透性较大腺瘤垂体组织降低,DCE-MRI扫描参数对于垂体瘤类型具有一定评估价值。
综上所述,DCE-MRI对于垂体瘤具有较高诊断价值,临床可通过其进行早期筛查诊断、评估垂体瘤类型,以制定相应治疗方案。
