屈光参差性弱视儿童治疗前后黄斑微循环的变化
2023-07-26唐敏罗丽颖傅扬
唐敏 罗丽颖 傅扬
作者单位:上海交通大学医学院附属第一人民医院眼科 上海市眼底病重点实验室,上海200080
弱视是导致儿童视力损害的常见病因,人群患病率约为1.6%~3.6%[1-2]。弱视患儿外侧膝状体及视中枢均存在结构及功能异常[3],而是否伴有视网膜结构异常,仍存在争议。随着光学相干断层扫描血管成像(Optical coherence tomography angiography,OCTA)技术在该领域的应用,部分研究者发现弱视儿童的视网膜微循环也有所改变[4]。本研究利用OCTA随访观察屈光参差性弱视儿童黄斑区微循环指标的变化,旨在分析患儿黄斑微循环在弱视治疗前后的变化。
1 对象与方法
1.1 对象
随机选取2019年1月至2020年12月于上海交通大学医学院附属第一人民医院眼科就诊的单眼屈光参差性弱视儿童42例,其中男20例,女22例。纳入标准:①确诊为弱视,即在视觉发育期,由于单眼斜视、未矫正的屈光参差、未矫正的高度屈光不正、形觉剥夺引起的单眼或双眼最佳矫正视力(BCVA)低于相应年龄的视力;或双眼视力相差2 行及以上的视力较低眼[5];②弱视类型为屈光参差性弱视,即双眼远视性屈光不正,球镜屈光度≥1.50 DS,或柱镜屈光度≥1.00 DC,屈光度数较高眼形成的弱视[5];③对侧眼矫正视力正常;④患儿年龄6~12岁,且需至少定期随访6个月。排除标准:①任一眼有眼外伤史或眼部手术史;②任一眼合并其他严重眼部疾病,如视网膜脱落、黄斑病变、屈光介质混浊等;③合并可能改变视网膜微血管血流的系统性疾病,如高血压、糖尿病、血液病、心功能不全、肾脏疾病等;④各种原因无法配合眼科检查及无法定期随访者。同期,随机选取本院门诊同年龄段非弱视儿童27例,排除标准同前,其中男15 例,女12 例,作为正常对照组。本研究遵循赫尔辛基原则,经上海交通大学医学院附属第一人民医院伦理委员会审核通过(批号:2019KY034),患儿及家属同意并签署知情同意书。
1.2 一般检查
患儿初诊时(基线资料)检查项目包括屈光度(1%阿托品睫状肌麻痹验光)、BCVA、眼压(日本Canon公司非接触眼压计)、眼球运动及眼位(遮盖与去遮盖法)、眼轴(德国Zeiss公司IOLMaster)、裂隙灯显微镜+前置镜检查、立体视功能及OCTA检查等。患儿每3个月复诊1次。复诊检查项目包括屈光度、BCVA、眼压、裂隙灯显微镜+前置镜检查、立体视功能及OCTA检查。
1.3 OCTA检查
采用RTVue-XR Avanti(美国Optovue公司)自带的AngioVue软件对患儿双眼视网膜黄斑区浅层视网膜毛细血管丛(Superficial capillary plexus,SCP)血流密度、深层视网膜毛细血管丛(Deep capillary plexus,DCP)血流密度、中心凹无血管区(Foveal avascular zone,FAZ)面积及视网膜厚度进行检测。选择3 mm×3 mm黄斑区域进行扫描,并分析全区域(Whole image)、中心凹(Fovea)、旁中心凹(Parafovea)及各个分区(Temporal、Superior、Nasal、Inferior)的SCP、DCP和FAZ值。SCP图像扫描区域为内边界低于内界膜3 μm以及外边界低于内丛状层15 μm的范围。DCP图像扫描区域为内边界低于内丛状层下方15 μm以及外边界低于内丛状层下方71 μm的范围。视网膜厚度图可显示中心凹及各方向的内层、全层视网膜的厚度值。内层视网膜厚度为内界膜(Internal limiting membrane,ILM)到内丛状层(Inner plexiform layer,IPL)之间的距离,全层视网膜厚度为内界膜到视网膜色素上皮层(Retinal pigment epithelium,RPE)之间的距离。各测量值经Littman公式[6]:测量值2/实际值2=0.002 066(眼轴-1.82)2矫正后得到实际值,再进行统计分析。为保证数据的可信度,OCTA图像有明显伪影或扫描质量指数(Scan quality index,SQI)<7将被剔除。
1.4 弱视治疗
弱视治疗采用矫正屈光不正+常规遮盖治疗+双眼感知觉训练。初始方案为:轻中度弱视(BCVA低于相应年龄视力正常值下限,且≥0.2)每天进行2~4 h健眼遮盖治疗;重度弱视患者(BCVA<0.2)每天进行6 h遮盖治疗。之后,根据弱视恢复情况调整健眼遮盖时间。为了提高患儿依从性,要求记录每天的遮盖和知觉训练时间。
1.5 统计学方法
前瞻性研究。采用SAS 9.4软件对数据进行统计分析。定量资料齐性检验后,均数以±s表示。弱视儿童弱视眼、对侧眼与正常对照组之间的比较采用方差分析;弱视儿童治疗前(基线)后(末次随访)SCP、DCP、FAZ、内层及全层视网膜厚度对比分析采用配对t检验;治疗前后LogMAR视力的变化值与SCP、DCP及FAZ变化值的相关性采用CORR/Pearson检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
所有患儿都完成了至少6 个月的治疗及随访。患儿年龄为6~12(6.8±1.4)岁,随访时间为6~15(8.9±2.7)个月,取患儿末次随访数据与基线数据进行分析。正常对照组儿童仅采集基线数据,统一取右眼数据纳入统计,其年龄为6~12(6.5±1.2)岁。2 组儿童年龄差异无统计学意义(F=0.85,P=0.360)。基线时弱视儿童弱视眼眼轴为20.11~22.38(21.56±0.80)mm,对侧眼为21.72~22.95(22.39±0.32)mm,正常对照组为21.63~23.29(22.42±0.47)mm。弱视眼眼轴显著短于对侧眼及正常对照组(F=52.27,P<0.001),而对侧眼与正常对照组眼轴差异无统计学意义(P>0.05)。治疗后弱视儿童弱视眼眼轴为20.33~22.41(21.63±0.73)mm,对侧眼为21.74~23.01(22.46±0.29)mm,分别与基线相比差异无统计学意义(t=0.85,P=0.441;t=1.50,P=0.207)。
2.2 OCTA检查结果
利用3 mm× 3 mm OCTA黄斑扫描采集患儿治疗前后双眼SCP、DCP、FAZ和视网膜厚度的图像并进行分析。图1 为1 位7 岁男孩弱视眼(左眼)OCTA扫描结果。基线时,BCVA为右眼20/20,左眼10/20;屈光参数为右眼+1.00 DS,左眼+5.00 DS。治疗6 个月后,BCVA为右眼20/20,左眼16/20;屈光参数为右眼+1.50 DS,左眼+4.50 DS/+0.50 DC×165。
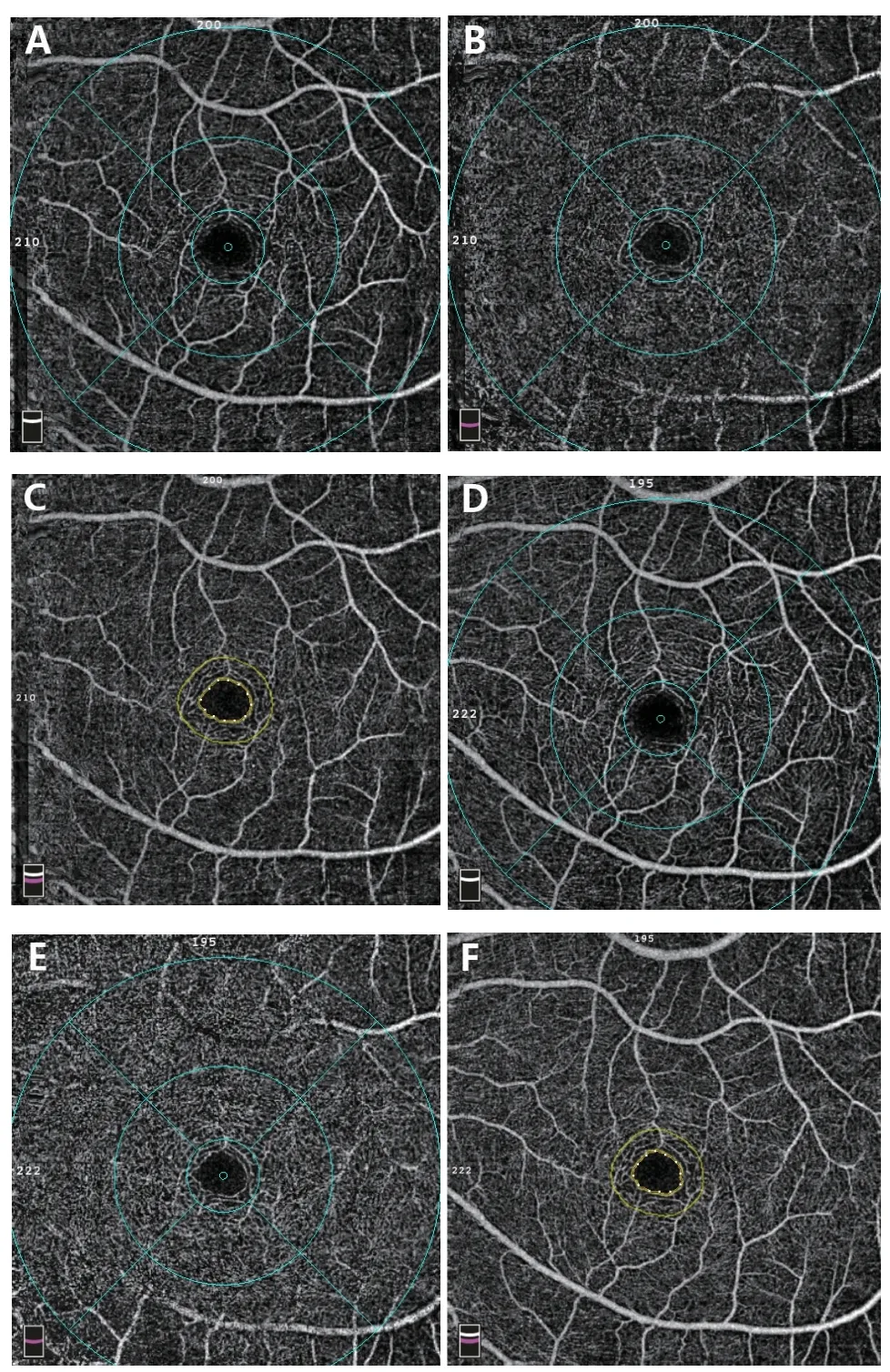
图1.1位7岁男孩弱视眼治疗前后黄斑区血流密度Figure 1.Vessel density in a 7-year-old boy's amblyopic eye at baseline and after treatment
2.2.1 基线时SCP、DCP和FAZ的分析比较 基线时,弱视眼全区域SCP、中心凹SCP、全区域DCP和中心凹DCP均显著小于对侧眼及正常对照组(F=7.54、19.71、3.10、3.62,P=0.001、<0.001、0.049、0.030),弱视眼FAZ显著大于对侧眼及正常对照组(F=53.57,P<0.001),而对侧眼与正常对照组之间的差异无统计学意义(P>0.05)。
2.2.2 治疗前后SCP、DCP和FAZ的变化分析 治疗后(末次随访),弱视眼全区域SCP和全区域DCP与同期对侧眼和正常对照组差异无统计学意义(F=2.36、0.13,P=0.099、0.879)。治疗后,弱视眼FAZ面积较基线显著缩小(t=-2.33,P=0.025),但仍明显大于同期对侧眼和正常对照组(F=32.38,P<0.001)。弱视儿童经治疗后,弱视眼全区域SCP、旁中心凹SCP较基线显著提高(t=3.75,P=0.001;t=2.62,P=0.012);弱视眼全区域DCP较基线显著提高(t=2.63,P=0.012)。弱视儿童治疗前后SCP、DCP和FAZ的变化见表1。

表1.弱视儿童治疗前后黄斑区血流密度分析Table 1.Analysis of Macular Vessel Density before and after Amblyopia treatment
2.3 黄斑厚度的分析比较
利用OCTA检测患儿末次随访的视网膜厚度发现,弱视眼和对侧眼黄斑中心凹、各分区的内层、全层视网膜厚度,在治疗前后或双眼之间差异均无统计学意义(均P>0.05)。
2.4 视力变化与血流密度变化的相关性分析
经弱视治疗后,弱视眼BCVA(LogMAR视力)由基线的0.46±0.34 显著提高至治疗后的0.17±0.17(t=4.91,P<0.001);立体视功能由基线的(98.32±31.62)秒弧,提高至治疗后的(41.69±13.78)秒弧(t=6.36,P<0.001)。将BCVA的变化值与全区域SCP、全区域DCP和FAZ的变化值进行相关性分析发现,视力变化与视网膜微循环变化之间无显著相关性(r=-0.21,P=0.177;r=-0.21,P=0.174;r=0.14,P=0.366)。
3 讨论
弱视是导致儿童视力下降的第二大原因。它是一种早期异常视觉经验相关的发育性疾病,会造成视力低下、对比敏感度和立体视缺陷,其病理生理学机制尚未完全确定。弱视可能存在视觉通路中多个位点的结构功能异常,不同病因弱视的异常表现也不尽相同[3]。弱视眼视网膜是否受到累及一直具有争议。利用OCTA可以无创、精确、可重复测量视网膜的微循环指标[7],且新的OCTA分析软件可以在很大程度上消除成像伪影,更好地评估视网膜微循环状况。如果能明确弱视眼视网膜结构或灌注存在异常,将有助于深入理解弱视的发病机制。
对本研究患儿基线资料进行分析后,我们发现弱视眼全区域和中心凹SCP、DCP均显著低于对侧眼及正常儿童眼,FAZ较对侧眼及正常儿童眼显著扩大;内层或全层视网膜厚度在双眼之间无显著差异。此结果与1项关于弱视儿童视网膜微循环变化的Meta分析结果[4]相符合,该研究显示:与对照组相比,弱视眼中心凹、旁中心凹、视乳头周围的血管密度(SCP和DCP)显著降低,而FAZ扩大。国内外相关研究结果不尽相同:如Chen等[8]发现儿童弱视眼黄斑中心凹、旁中心凹及各象限SCP均低于对照组(以年龄、性别匹配的正常儿童眼),DCP、FAZ及视网膜厚度差异不显著;Yilmaz等[9]和Lonngi等[10]发现弱视眼SCP和DCP下降,但FAZ无变化;而Sobral等[11]则指出SCP下降同时伴有FAZ扩大。一项有关成人弱视的研究显示,弱视眼黄斑DCP下降,而SCP及FAZ无变化[12]。可见,视网膜微循环因素在弱视的发生发展过程中同样扮演了重要角色。而各研究结果的差异可能是由于研究设计异质性(如样本量、基线资料、对照组设置等)、OCTA的混杂因素(眼部或全身可能改变黄斑微循环的疾病)及测量误差(如图像伪影)的存在所造成。
对于视网膜微循环在弱视治疗及随访中的变化及其临床意义,目前的研究较少。本团队通过前瞻性研究发现,弱视治疗后伴随着视力的提高,全区域SCP和DCP也显著提高,治疗后与正常眼已无显著差异;FAZ缩小,但仍明显大于正常眼;而视网膜厚度(内层或全层)在治疗前后或组间均无显著差异。可见,SCP、DCP、FAZ可以随着治疗而发生改变并逐渐接近正常眼水平。这一结论与Zhang等[13]的研究相符合,他们发现屈光参差性弱视儿童的黄斑SCP、DCP降低,而已康复的弱视儿童与对照组儿童SCP、DCP已没有差异,黄斑厚度与对照组均无差异。可见,弱视眼视网膜微循环异常并非一成不变,而是随着治疗的开展及视力的提高而变化。我们进一步将弱视治疗前后弱视眼视力的变化值与全区域SCP、全区域DCP和FAZ的变化值进行相关性分析,但并未发现它们之间存在相关性。Huang等[14]的有关单眼弱视的前瞻性研究显示:治疗前,弱视眼黄斑区厚度较大、SCP较低,FAZ形态相对不规则,经过6 个月治疗,FAZ形态变得更为规则(接近正圆),并且FAZ形态与患者视力的提高密切相关,而其他指标与视力变化并无相关性。另一项对照研究同样发现,斜视性和屈光参差性弱视患儿LogMAR视力与FAZ的圆形规则度及黄斑区血管直径指数相关[15]。尽管血管系统的发育通常在产前完成,但视网膜微血管网络的可塑性可以在整个儿童期持续存在[16]。Li等[17]通过OCTA测量了不同年龄组健康儿童黄斑微血管的解剖特征,发现年轻组的FAZ圆形规则度较低,并认为在儿童发育过程中,会逐渐形成平滑规则的FAZ区域。可见,在弱视治疗中,FAZ形态的动态变化似乎是更为重要的指标且与视力相关。
本研究采用患儿对侧眼作为对照,尽可能避免了因个体基线因素不同所产生的误差。但单眼弱视的对侧眼是否就是完全意义的“健康眼”是值得商榷的问题。同时,我们设立的正常对照组来自门诊就诊的非弱视儿童,因无法长期随访,仅能采集初诊数据。因此,本研究对基线的弱视眼、对侧眼、正常儿童这3组进行对比分析。而仅对弱视眼、对侧眼进行随访研究。此外,由于样本量较小,我们无法将患儿依据不同视力(弱视程度)进行分层分析。因此,视网膜微循环改善与视力提高的相关性仍有待研究。而弱视眼FAZ形态的可塑性有望成为该领域的研究方向。
利益冲突申明本研究无任何利益冲突
作者贡献声明唐敏:分析、解释数据;统计分析;撰写论文;对编辑部的修改意见进行核修。罗丽颖:采集数据;分析数据。傅扬:设计实验;实施研究;分析、解释数据;对文章的知识性内容作批评性审阅;根据编辑部的修改意见进行核修
