多模态影像方法在乳腺良恶性病变诊断中的应用价值
2023-07-18李丹菲陈洪剑
李丹菲,汪 丽,陈洪剑
(四川省医学科学院·四川省人民医院放射科 四川 成都 610000)
乳腺癌是目前威胁女性健康最重要的肿瘤之一,2020年女性乳腺癌死亡人数居女性癌症死亡首位,仅次于肺癌[1]。近年来,随着现代社会节奏的加快以及人们生活及习惯的改变,乳腺癌的患病率正在持续上升,已成为导致女性死亡的主要风险因素[2]。对此,应积极寻求更加直接有效的策略,提高临床乳腺癌诊疗水平,才能有效控制本病的危害,保障女性生命安全和身心健康。分析发现,乳腺癌的早发现、早诊断和早治疗,能有效提高乳腺癌患者的治愈率,延长其生存周期。乳腺影像学常用检查技术主要有超声、钼靶及磁共振成像。临床上超声及钼靶技术已相对成熟,而乳腺MRI技术近年来才发展起来。MRI是临床常用影像学检查手段之一,软组织分辨力高,且相较于X线及CT而言,对人体无电离辐射影响,在诸多疾病的早期诊断领域中广泛应用。乳腺病灶进行动态增强磁共振成像(dynamic contrastenhanced MRI,DCE-MRI)时,可以更好地显示病灶的形态,还可监测病灶血流动力学变化,生成时间信号曲线,从而形成灌注图。磁共振波谱(magnetic resonance spectrum,MRS)能够测量病灶内某一感兴趣区特定化学物质的相对量,成为近年来诊断乳腺疾病的一种新技术。基于此,本研究对65例乳腺疾病病例展开分析,进一步探究乳腺动态增强、灌注成像及波谱成像三种技术在乳腺良恶性病变诊断中的效果。
1 资料与方法
1.1 一般资料
回顾性选取四川省医学科学院·四川省人民医院2022年1月—12月收治的乳腺疾病患者65例,其中左侧病灶34例,右侧病灶31例,患者年龄32~72岁,平均年龄(50.34±3.86)岁。所有患者均行乳腺MRI检查,包括乳腺动态增强、灌注成像及波谱成像。
纳入标准:①临床资料完整,包括常规MRI序列T1WI、T2WI、DWI及动态增强、灌注、MRS序列;② 患者发病为单侧单个病灶,分界不清或已融合的病灶算单个病灶;③病灶在MRI检查前未行穿刺活检、手术、放化疗等临床干预手段;④术后免疫组化资料完整者。排除标准:①临床资料、影像资料不完整,或图像质量影响诊断者;②患者发病为双侧,或单侧多个病灶;③ 病灶在MRI检查前行穿刺活检、手术、放化疗等临床干预手段。
1.2 方法
仪器为超导型磁共振成像系统MAGNETOM Aera 1.5T(德国西门子公司),以8通道乳腺专用相控阵表面线圈为接收线圈。嘱患者采取俯卧位,并使其双侧乳腺居于线圈内。扫描参数:①轴位T2_tirm序列,TR 5 500.0 ms,TE 61.0 ms,层厚4.0 mm,体素大小1.1 mm×1.1 mm×4.0 mm,FOV 350 mm×350 mm,采集次数2;②轴位T1_fl3d_nonFatSat序列,TR 8.6 ms,TE 4.7 ms,层厚1.2 mm,体素大小0.8 mm×0.8 mm×1.2 mm,FOV 340 mm×340 mm,采集次数1;③轴位Resolve_diff_spair序列,TR 6 730.0 ms,TE 69.0 ms,层厚4.0 mm,体素大小1.8 mm×1.8 mm×4.0 mm,FOV 340 mm×340 mm。于双侧乳腺中央,分别置放一个水模作为外标定,其参数与扫描病灶的参数保持一致,扫描时间为4 s。在DCEMRI之前,开展波谱扫描。由2位至少有5年以上病理诊断经验的病理科医师对65例患者的病理结果进行判读。
1.3 观察指标
①测量病灶区的时间-信号曲线,曲线包括3种类型,分别是速升平台型、持续上升型及速升速降型(冲刷型)。②测量病灶区的灌注参数,包括造影剂进入时间(wash in)、造影剂推出时间(wash out)、达峰时间(TTP)、最大密度投影(MIP)。波谱以水峰作为参照物,胆碱(Cho)峰作为诊断依据。
1.4 统计学方法
采用“科研者之家”中的统计学软件对获得的数据进行分析,对良恶性病灶的曲线模式及MRS结果[I (Cho) /I(Water)]值的两独立样本予以正态分布检验及方差齐性检验,若各组变量服从正态分布并总体方差相等,采用方差分析;否则采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 病理结果
65例患者病灶病理结果见表1。

表1 65例乳腺良恶性病变的病理结果 单位:个
2.2 DCE-MRI的表现及结果
65个病灶中,50个病灶时间信号曲线呈速升平台型,其中43个为恶性、7个为良性;3个呈速升速降型,均为恶性;12个呈持续上升型,其中7个为恶性、5个为良性。具体见表2。图1为乳腺癌DCE-MRI表现。
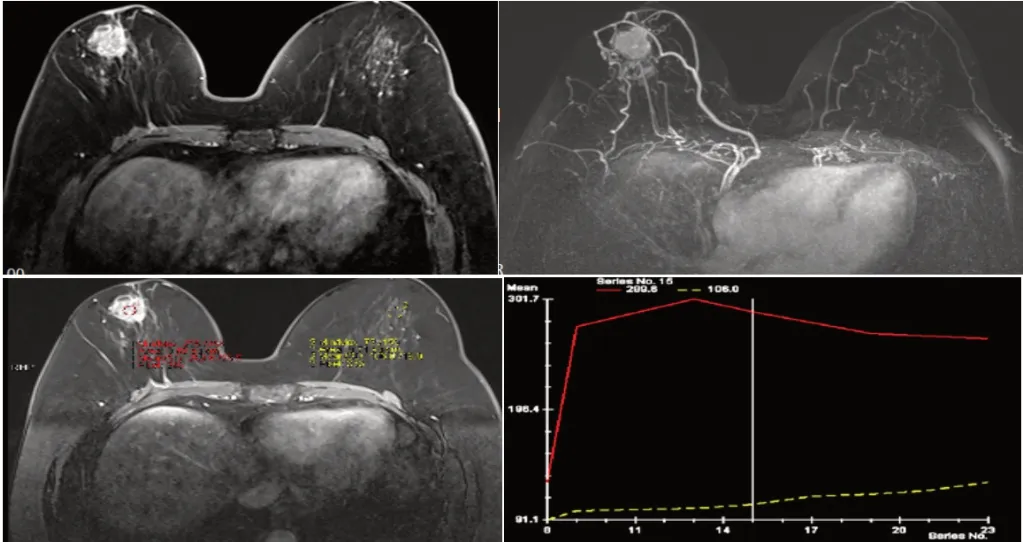
图1 乳腺癌DCE-MRI表现

表2 信号曲线结果与病理结果对照 单位:个
2.3 灌注成像的表现及结果
65例病灶中,65例wash in数值增大,3例wash out数值减小,50例TTP提前,65例MIP数值均增大,与时间信号曲线相符。见图2。
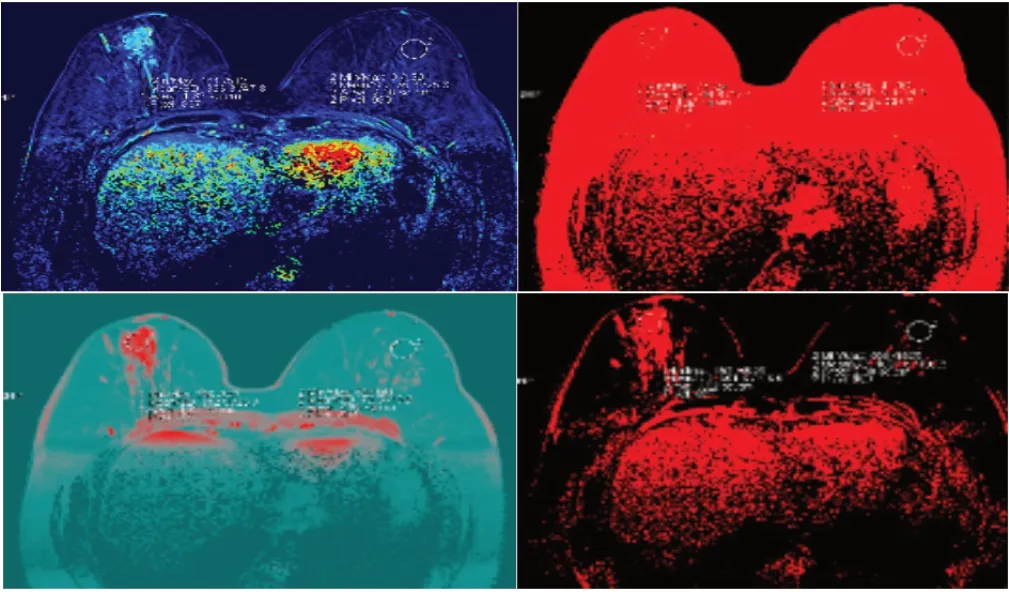
图2 乳腺癌灌注成像表现
2.4 磁共振波谱成像的表现及结果
病灶及参照物(水模)的波谱图像经Siemens Syngo工作站后处理,采用半定量的方法,计算3.2 ppm处Cho峰积分下面积与4.7 ppm处Water峰积分下面积之比,即I(Cho)/I(Water),见图3。
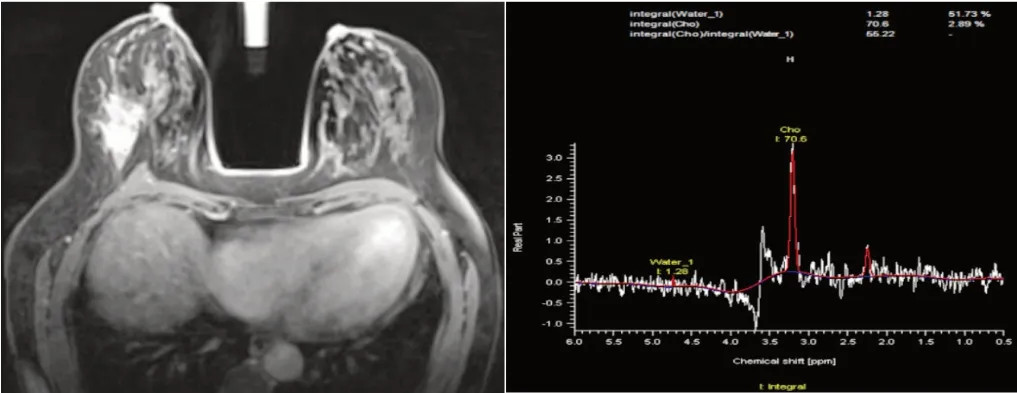
图3 乳腺癌磁共振波谱成像表现
绘制ROC曲线得出诊断临界值,高于临界值即视为恶性,低于临界值即视为良性。本次AUC 1(95%CI) =0.6278(0.369,0.8866),AUC 2(95%CI) =0.8824(0.74,1)。ROC曲线比较:ROC1/ROC2,P=0.0429,差异有统计学意义,可以认为两者的诊断效能不同。说明MRS也可作为诊断乳腺疾病的辅助诊断方式,见图4。
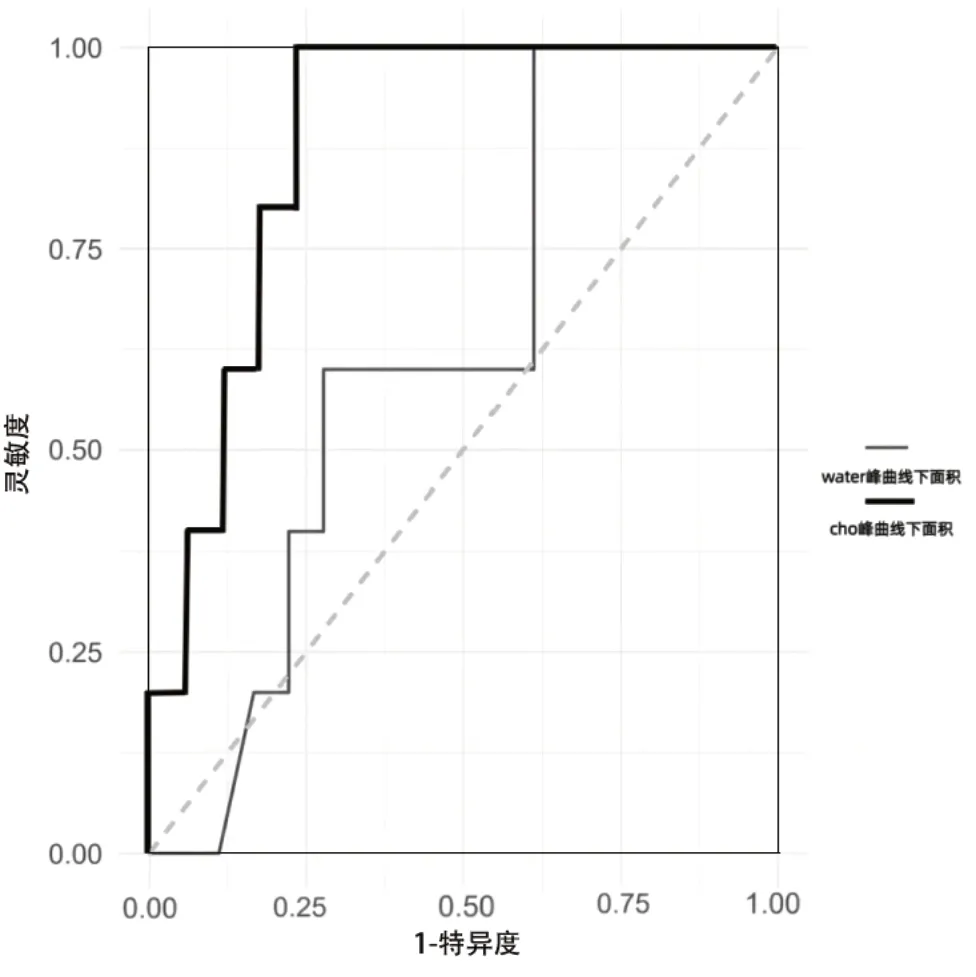
图4 ROC曲线
3 讨论
乳腺MRI作为目前最新的乳腺检查手段,已在各医疗机构广泛使用。之前已有许多研究证明,ADC值在鉴别乳腺良恶性病变方面具有一定价值[3-4]。大部分乳腺恶性肿瘤细胞增殖旺盛,细胞密度增大,细胞外间隙减小,导致水分子扩散受限,使得DWI信号增高,ADC值减小;而当病灶出现液化、坏死时,DWI信号减低,ADC值增大。在乳腺癌的影像学诊断方面,乳腺X线摄影(钼靶)和超声检查发挥了重要作用,被视为“黄金组合”。近年来,随着MRI技术的不断发展成熟,在乳腺癌诊断中的价值日益凸显。MRI是一种以磁场成像的影像学检查手段,软组织分辨率高,能清晰显示不同的软组织,实施于乳腺这种软组织器官的诊断中,准确率和精确度更高,尤其是对乳腺钼靶没有发现的病变有其独特的优势[5-6]。
本次研究显示恶性病变DCE-MRI的时间-信号曲线多呈速升平台型,灌注成像表现为造影剂进入时间升高,最大密度投影数值增高。在乳腺病变的诊断领域中,磁共振动态增强的敏感性较高,经数据显示可达90%及以上,但其特异度表现欠佳,导致疾病的假阳性率增高,同时还会增加不必要的穿刺,加大患者痛苦,故需要结合其他检查手段来提高特异度[7-8]。相比于单独使用DCE-MRI一个参数作为诊断标准,联合MRS对乳腺疾病进行诊断具有更高的诊断效能。MRS作为一种无创性的观察活体组织代谢及生化变化的计数,能借助氢核、磷核等多种原子核成像,其中以氢质子MRS在临床中普遍应用。这是因为,磁共振扫描仪能有效检测和定位出水和脂质中的氢原子核,以产生图像。本次磁共振波谱成像显示,病灶及参照物(水模)的波谱图像I(Cho) / I(Water)为55.22。water峰的AUC1(95%CI) =0.6278(0.369,0.8866),Cho峰的AUC2(95%CI) =0.8824(0.74, 1)。ROC曲线比较:ROC1/ROC2,P=0.0429,差异有统计学意义。分析发现,在MRS鉴别病变的良恶性期间,其核心观察指标是Cho峰,Cho峰作为细胞膜磷脂代谢的成分之一,参与细胞膜的合成,因为其含量升高在一定程度上代表着局部组织的代谢活跃,无论是良性还是恶性,病灶如若在短期内快速生长,会导致细胞的增殖及合成速度加快,从而使膜转运增加,并促使胆碱含量升高。一般而言,恶性肿瘤的发展较快,其Cho含量会随之增高,而多数良性病变的表现相反。
综上所述,动态增强、灌注序列及磁共振波谱成像等乳腺多模态检查对乳腺良恶性病变诊断具有一定价值,值得进一步关注与推行。
