64排螺旋CT诊断胃肠道间质瘤的临床价值
2023-07-18刘建民江山岳孔令武
刘建民,江山岳,孔令武,王 薇
(遵义医科大学第五附属<珠海>医院影像科 广东 珠海 519100)
胃肠道间质瘤属于临床胃肠道常见病,常发生在胃肠道间叶组织中,属于中老年人群发病率较高的疾病,此疾病不具备影像诊断的特异性特征,病灶不大时一般没有明显临床表现,临床诊断难度相对较大。胃肠道间质瘤大多为良性,但一旦发展为恶性会缩短患者的生存时间,增高死亡率[1]。CT以及胃镜检查均为诊断胃肠道间质瘤的重要方法,两种技术应用在胃肠道间质瘤中的诊断效能仍然为现阶段临床医生重点关注的问题[2]。为进一步探究64排螺旋CT诊断对胃肠道间质瘤的诊断效果,本文选取遵义医科大学第五附属<珠海>医院2019 年5月—2022年5月收治的疑似胃肠道间质瘤患者150例为研究对象,报道如下。
1 资料与方法
1.1 一般资料
选取遵义医科大学第五附属<珠海>医院2019 年5 月—2022年5月收治的疑似胃肠道间质瘤患者150 例,其中男90例,女60例,年龄33~70岁,平均(56.31±6.11)岁。患者对研究内容知情并签订知情同意书。纳入标准:①患者经过临床检查存在不同程度的胸闷、贫血、黑便等疑似胃肠道间质瘤症状;②符合CT及胃镜检查适应证者。排除标准:①合并其他部分肿瘤疾病者;②依从性差患者;③临床资料不完整者。
1.2 方法
无痛胃镜(Olympus GIF--XQ240)检查:检查前禁食禁饮6~8 h、完善病史和过敏史并建立静脉通道、检查前5 min口服利多卡因胶浆(四川健能制药有限公司,国药准字H20123243,规格10 mL/支)一支。患者取左侧卧位进行检查,持续低流量吸氧,给予心电监护;为患者进行芬太尼麻醉,并结合其胃镜检查。
64排螺旋CT检查:应用64排螺旋CT检查(西门子),检查前应指导患者保持禁饮禁食6 h,协助患者维持仰卧位,自膈顶向下全腹部扫描,扫描准直设置为10 mm,螺距1 mm,管电压调整为120 kV,管电流调整为280 mAs,获取常规平扫图像后结合高压注射器进行碘海醇造影剂静脉团注80 mL,速率控制在215~310 mgI/s;结合增强扫描,扫描准直5~10 mm,螺距调整为1 mm,管电压设置为140 kV,管电流280 mAs,重建层厚1.25 mm,间隔为0.8 mm。
1.3 观察指标
①统计不同检测方式诊断结果,比较诊断效能,指标包括灵敏度、特异度、准确率、阳性预测值、阴性预测值、误诊率、漏诊率;②分析良、恶性患者的影像学特征;③分析典型病例影像表现。
1.4 统计学方法
采取SPSS 22.0统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 不同检测方式诊断结果
150例疑似胃肠道间质瘤患者中,病理确诊恶性20 例,良性130例;64排螺旋CT检出恶性20例,良性130例,误诊1例,漏诊1例;胃镜检出恶性40例,良性110例,误诊30例,漏诊10例。见表1。
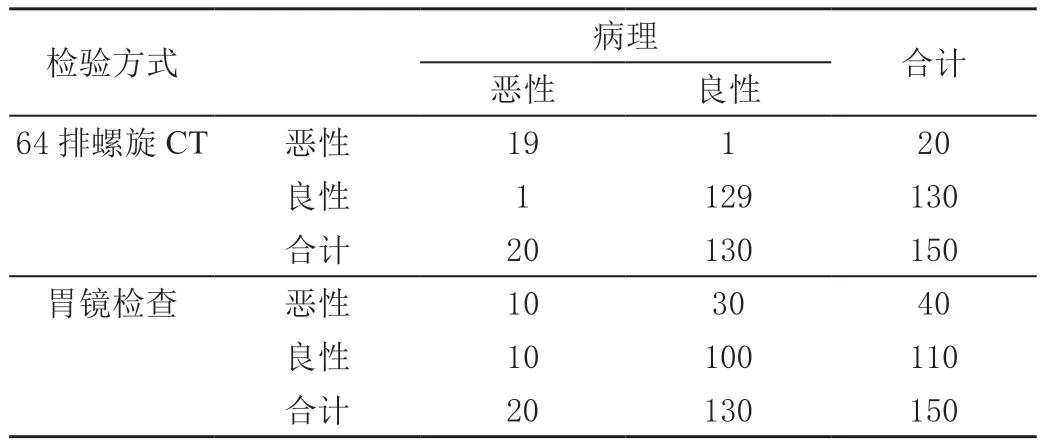
表1 不同检测方式诊断结果 单位:例
2.2 不同检测方式诊断效能比较
64排螺旋CT诊断胃肠道间质瘤的灵敏度、特异度、准确率、阳性预测值、阴性预测值均显著高于胃镜检查(P<0.01),见表2。
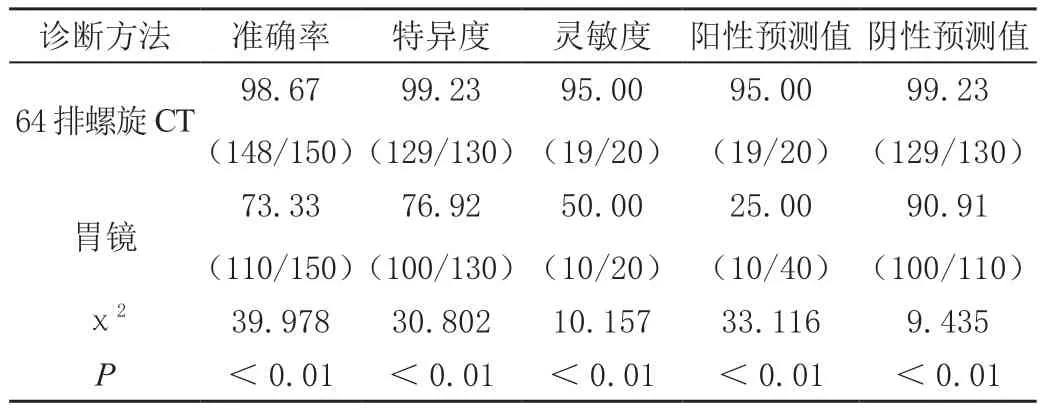
表2 不同检测方式诊断效能比较比较[%(n/m)]
2.3 不同检测方式误诊率、漏诊率比较
64排螺旋CT诊断胃肠道间质瘤的误诊率、漏诊率显著低于胃镜检查(P<0.01),见表3。

表3 不同检测方式误诊率、漏诊率比较[%(n/m)]
2.4 不同检测方式不同部位检查检出准确率比较
64排螺旋CT诊断胃窦部、胃底部、胃体部准确率显著高于胃镜检查(P<0.01),其中64排螺旋CT诊断漏诊胃窦部1例,胃底部误诊1例,胃镜诊断胃窦部漏诊5例,误诊2例,胃底部误诊7例,漏诊2例,胃体部误诊18例,漏诊3例。见表4。
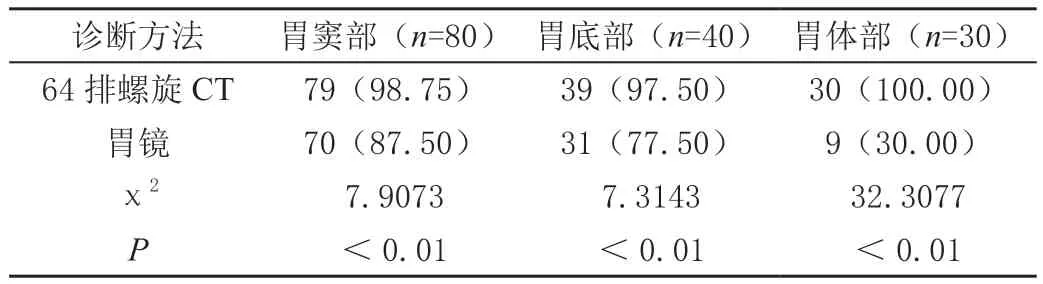
表4 不同检测方式不同部位检出准确率比较[n(%)]
2.5 64排螺旋CT诊断良、恶性影像特征比较
良恶性胃肠道间质瘤影像学病灶结果显示,形态、边缘、强化、密度方面均存在显著差异(P<0.01),见表5。
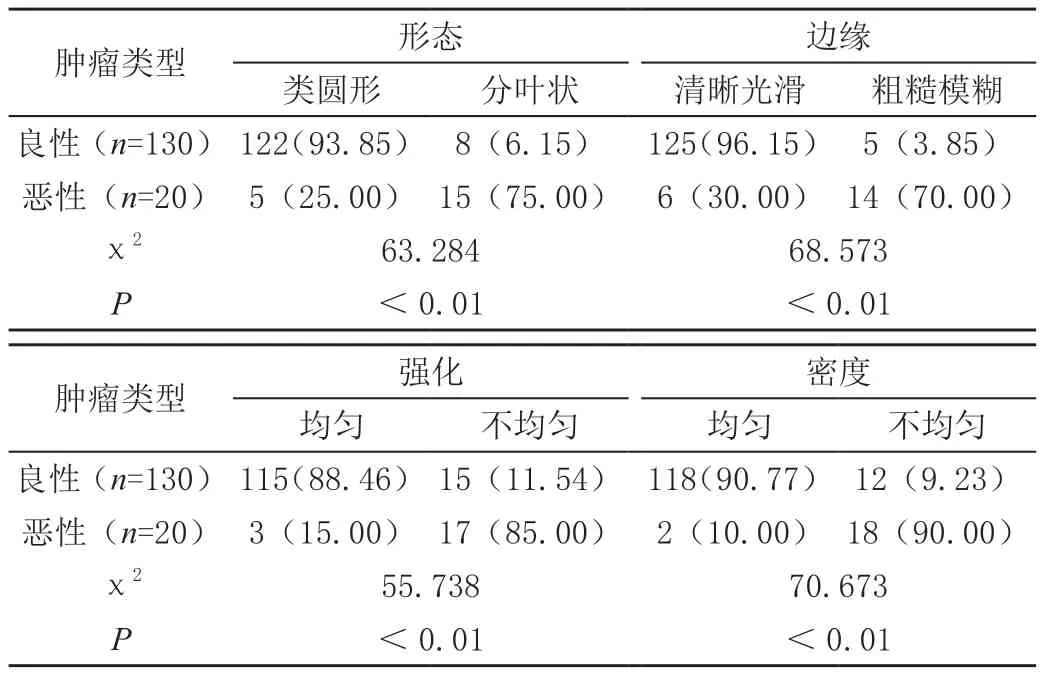
表5 64排螺旋CT诊断良、恶性影像学特征比较[n(%)]
2.6 典型病例影像表现
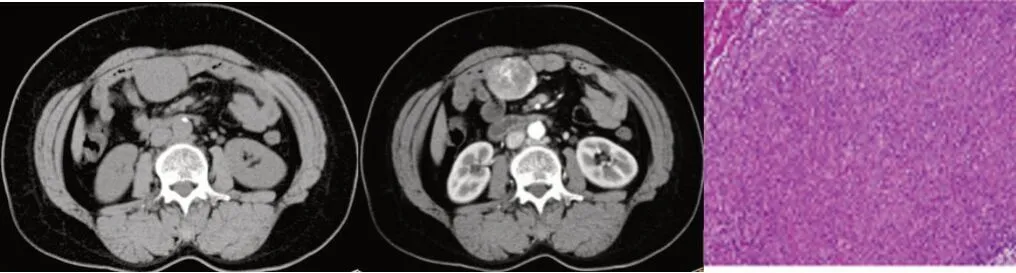
图1 CT平扫图像
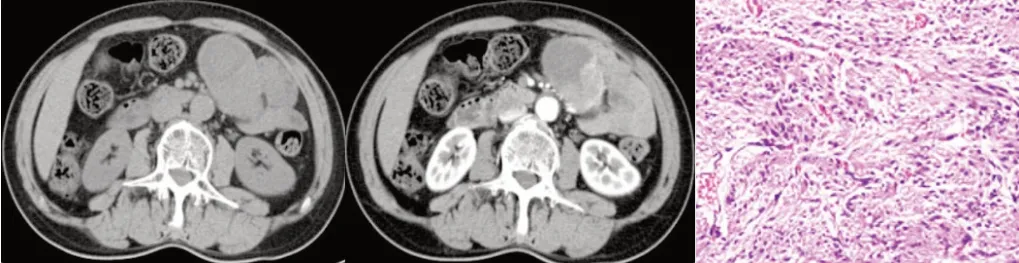
图2 CT增强扫描图像
3 讨论
胃肠道间质瘤属于临床较为常见的消化系统疾病,常发生于为中老年人,发病后对生理及心理健康产生较大影响。此疾病影像征象表现复杂多样,成分相对复杂,良恶性间质瘤影像学征象有一定差异,也有影像征象的交叉,会导致其良恶性诊断难度提高,从而导致患者错过最佳治疗时机[3]。随着临床研究不断深入,多层螺旋CT在临床诊断过程中的广泛应用,能对胃肠道间质瘤的位置、大小、密度、形态、边缘及强化方式进行全面评估,可提高病变的检出率,良恶性的鉴别诊断大大提高。
多层螺旋CT采集数据完整,一次屏气即可实现数据收集,避免常规CT检查的多次屏气影响图像质量导致诊断结果差异。多层螺旋CT不断应用在胃肠道间质瘤诊断过程中,其自身有扫描速度快、对比度高、分辨率高的特点,使不同组织之间的结构及成分差异得到直观显示,增强扫描后各类组织强化方式差异明显,能客观全面地进行病变影像征象分析,良恶性肿块密度表现差异较为明显[4-5]。胃肠道间质瘤常合并坏死、出血等表现的可能性较高,对于不同密度及形态的肿瘤,结合肿瘤分类后可实施不同形式治疗,可提高整体的治疗效果。多层螺旋CT能够对于肿块的位置、大小、形状、密度进行全面显示,对胃肠道间质瘤管壁及腔外侵犯、临近和远处转移情况做出准确评估,对肿瘤的治疗提供更加科学有效的数据及影像支持。良性间质瘤整体表现为边缘清晰、密度均匀,周围脂肪结构清晰[6]。恶性间质瘤表现为病灶直径在6 cm以上,密度不均匀,与周围组织器官分界不清,周围脂肪结构模糊。多层螺旋CT能够清晰展现周边血管与肿瘤的关系,结合增强多期成像及血管重建可显示肿瘤周边血管整体形态,对病灶分布、数量、大小以及转移情况进行观察,为临床治疗提供影像信息数据支持[7]。多层螺旋CT在胃肠道间质瘤患者诊断过程中整体应用价值较高,胃肠道间质瘤的免疫组化以及组织学表现出相对复杂的生物学行为,对于肿瘤的良恶性区分有一定困难。伴随医学影像技术逐步发展,通过多种成像方式、多期增强及后处理重建可进行胃肠道间质瘤良恶性的鉴别,与病理的符合率不断提高,目前多层螺旋CT平扫及增强作为胃肠道间质瘤的常规检查手段,整体应用价值较高,可为临床及时高效提供诊疗信息[8-10]。胃肠道间质瘤利用64排螺旋CT诊断特异度、灵敏度较高,胃镜能够实现多体位进行实时观察、动态观察,观察管腔情况,但无法观察胃肠道管壁及腔外病变及浸润情况,因此,胃镜对胃肠道间质瘤诊断的特异度、灵敏度相对偏低。64排螺旋CT相比于胃镜诊断,其整体分辨率明显提高,安全性更高,同时具备检查时间短、无创的优势,价格适中,适用于配合度较低的患者。64 排螺旋CT在患者一次屏气呼吸后能够实现全腹部扫描,避免产生伪影对诊断的准确性以及图像质量造成影响,同时,64排螺旋CT能够清楚地显示病灶的位置、大小、形态、密度以及与周围组织之间的关系,结合病变部位薄层扫描、多平面重建及增强改变,能够帮助临床进行肿瘤的分期和良恶性的判断,降低误诊、漏诊率,有利于为临床科学治疗提供影像学参考依据,避免错过最佳的治疗时机。
本文结果显示,150例检查患者中,病理确诊恶性20例,良性130例;64排螺旋CT检出恶性20例,良性130例,误诊1例,漏诊1例;胃镜检出恶性40例,良性110例,误诊30例,漏诊10例。64排螺旋CT诊断的灵敏度、特异度、准确率、阳性预测值、阴性预测值显著高于胃镜检查,误诊率、漏诊率显著低于胃镜检查(P<0.01);64排螺旋CT诊断胃窦部、胃体部、胃底部准确率显著高于胃镜检查(P<0.01);恶性、良性影像学病灶结果显示,肿瘤形态、边缘、强化、密度方面差异显著(P<0.01)。因此,64排螺旋CT诊断胃肠道间质瘤的准确率相对较高,指标对比具备一定优势,能够作为临床胃肠道间质瘤诊断的重要方法。
综上所述,64排螺旋CT诊断胃肠道间质瘤的整体诊断准确性较高,实用性较好,能够实现患者肿瘤分级、分型及良恶性鉴别,具备较高的临床应用价值。
