磁共振高分辨率T2WI及DWI在直肠癌诊断及淋巴结转移分析中的应用价值
2023-07-18李桂阳宋兴军
李桂阳,宋兴军
(1山东省泰安荣军医院设备科 山东 泰安 271000)
(2山东第一医科大学第二附属医院医学影像科 山东 泰安 271000)
手术切除可有效提升早期直肠癌患者生活质量,而对进展期及伴区域淋巴结转移的直肠癌患者则建议开展新辅助放化疗,待病理分期下降后再考虑行手术切除[1]。目前,临床对直肠癌患者常借助直肠镜、超声内镜、CT及磁共振成像(MRI)等进行术前检查。直肠镜虽可有效明确肿瘤所处位置和病理分型,但对肿瘤的浸润深度及侵犯情况不能做出准确评估[2];超声内镜仅可准确评估早中期肿瘤浸润范围,而对浸润程度较深且伴淋巴结转移的中晚期直肠癌常会出现误诊、漏诊等情况[3];CT虽可检出肿瘤所处位置和淋巴结转移状态,但对于直肠系膜及肠壁分层等多种精细结构的显示效果不佳[4];而MRI因对软组织有着较高的分辨率且具有多方位成像优势,可将肿瘤及其周围精细结构清楚显示,有助于明确直肠癌TN分期及直肠系膜浸润等一系列预后信息[5]。同时,磁共振弥散加权成像(MR-DWI)可充分显示病理改变、细胞完整性等信息,为肿瘤病变提供一定辅助诊断作用[6]。鉴于此,本研究探讨了MRI高分辨率T2WI联合DWI在直肠癌诊断及淋巴结转移分析中的应用价值。报道如下。
1 资料与方法
1.1 一般资料
选取山东第一医科大学第二附属医院于2019 年10 月—2022年6月收治的125例直肠癌患者,其中男80 例,女性45例;年龄35~65岁,平均(51.77±9.20) 岁;经测量肿瘤远端与肛门相距5~14 cm,平均(9.05±1.21) cm。患者均知情同意本研究。纳入标准:①患者均初次到院诊治,无相关治疗史;② 符合直肠癌诊断标准[7],并经病理学检查确诊为原发性直肠癌。排除标准:①有心脏起搏器者;②有盆腔手术史者;③MRI检查图像欠清晰者;④依从性不佳者。
1.2 方法
仪器使用GE公司生产的3.0T超导型核磁共振仪,相控阵线圈为仪器配套型。检查前1 d对患者进行灌肠,并嘱咐检查前4~6 h需严格禁食禁饮,避免肠蠕动影响诊断结果。在检查时,协助患者保持仰卧位,且头部先进入仪器,进行常规T1WI(TR/TE 842 ms/18 ms、层厚4、层间距0.8、FOV 320 mm×224 mm、矩阵320×256)、常规T2WI(TR/TE 3 470 ms/48 ms、层厚4、层间距0.8、FOV 320 mm×224 mm、矩阵320×256)、矢状位高分辨T2WI(TR/TE 6 000 ms/102 ms、层厚2、层间距0.4、FOV 220 mm×220 mm、矩阵256×256)、冠状位高分辨T2WI(TR/TE 6 000 ms/102 ms、层厚2、层间距0.4、FOV 220 mm×220 mm、矩阵256×256)及横轴位高分辨T2WI(TR/TE 4 400 ms/101 ms、层厚3、层间距0.6、FOV 220 mm×220 mm、矩阵256×256)检查,在进行矢状位及斜冠状位T2WI检查时需与矢状位病变段肠壁保持平行,而进行横轴位T2WI检查时需与其保持垂直。在进行横轴位DWI(TR/TE 6 400 ms/72 ms、层厚3、层间距0.6、FOV 200 mm×180 mm、矩阵102×160)检查时,需借助单次激发平面回波成像,b值取0、1 000 s/mm2,将淋巴结最大界面层面选为感兴趣区(ROI),接着将ROI放置于取b值时淋巴结中心部位作为ROI,面积80 ~200 mm2,以获取淋巴结表观弥散系数(ADC)值。所有检查结束后,需由MRI检查经验超过3年的影像学医师进行阅片,仔细记录淋巴结所处位置、数量及直径(长径、短径),并获取ADC值。
1.3 观察指标
①以病理检查结果为金标准,根据美国肿瘤研究联合会和国际抗癌联盟制定的第7版《AJCC肿瘤分期手册》中的分级标准展开T分期,观察MRI高分辨率T2WI联合DWI对直肠癌病理分期的诊断情况,病理分期:无原发肿瘤病灶为T0期;肿瘤病灶仅出现在直肠黏膜或是黏膜下层部位为T1期;肿瘤病灶已浸润至固有肌层为T2期;肿瘤病灶已侵犯浆膜层或是累及结直肠周边脂肪为T3期;肿瘤病灶已侵犯周边组织及器官为T4期。②将125例患者分为淋巴结转移组、非淋巴结转移组,对比两组淋巴结直径(长径、短径)及ADC值。③通过绘制ROC曲线,观察淋巴结短径、ADC值及二者联合对直肠癌淋巴结转移的诊断灵敏度、特异度。
1.4 统计学方法
采用SPSS 24.0统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验;ROC曲线下面积(AUC)<0.5、0.5~<0.7、0.7 ~0.9及>0.9分别代表无诊断价值、诊断价值低、诊断价值中等及诊断价值高,以P<0.05表示差异有统计学意义。
2 结果
2.1 病理检查结果
125例直肠癌患者中T1期、T2期、T3期及T4期分别有25例、43例、47例及10例,确诊淋巴结转移者25例。
2.2 MRI诊断直肠癌病理分期情况及准确率比较
MRI常规扫描、高分辨T2WI及高分辨T2WI联合DWI对直肠癌T1期的诊断准确率依次为80.00%(20/25)、88.00%(22/25)、96.00%(24/25),对T2期的诊断准确率依次为79.07%(34/43)、81.40%(35/43)、97.67%(42/43),对T3期的诊断准确率依次为78.72%(37/47)、80.85%(38/47)、95.74%(45/47),对T4期的诊断准确率依次为80.00%(8/10)、90.00%(9/10)、100.00%(10/10)。高分辨T2WI联合DWI对直肠癌T2、T3期的诊断准确率高于MRI常规扫描、高分辨T2WI检查(P<0.05),而三种检查方式对直肠癌T1、T4期的诊断准确率差异无统计学意义(P>0.05)。见表1、表2。
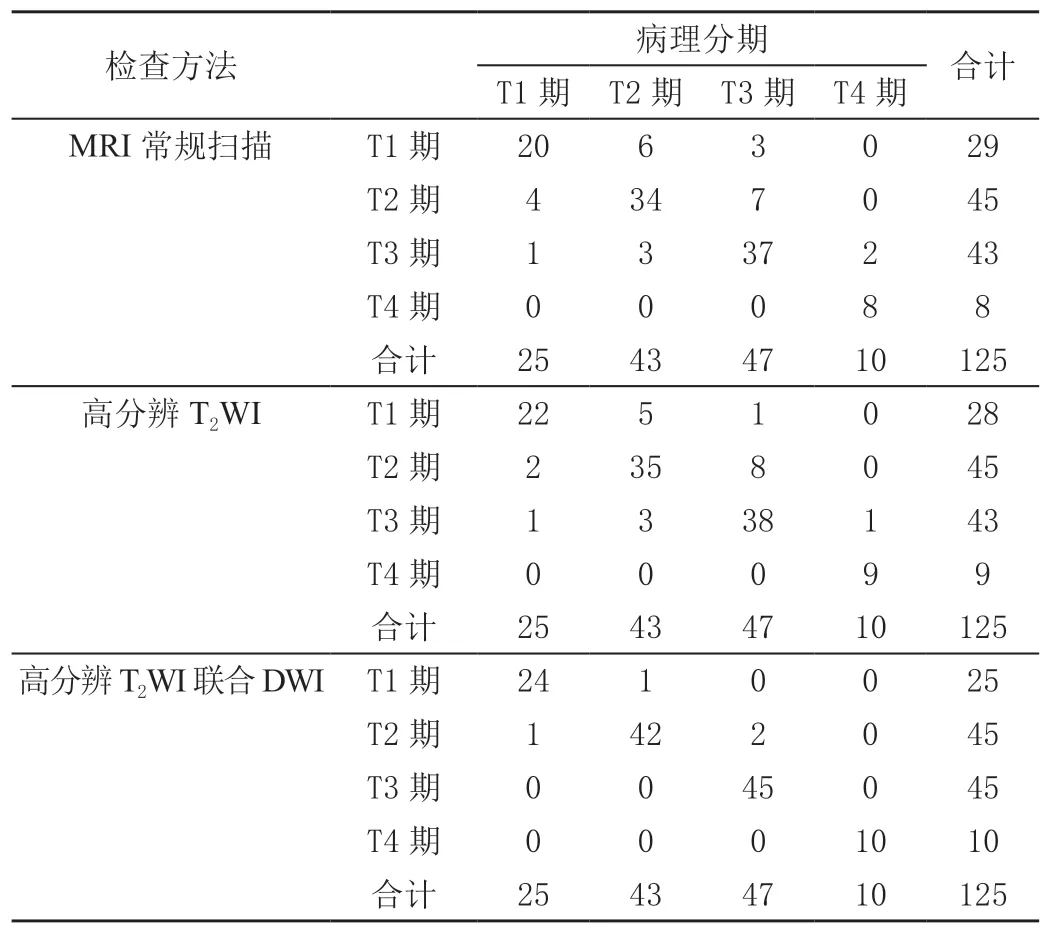
表1 MRI诊断直肠癌病理分期情况 单位:例
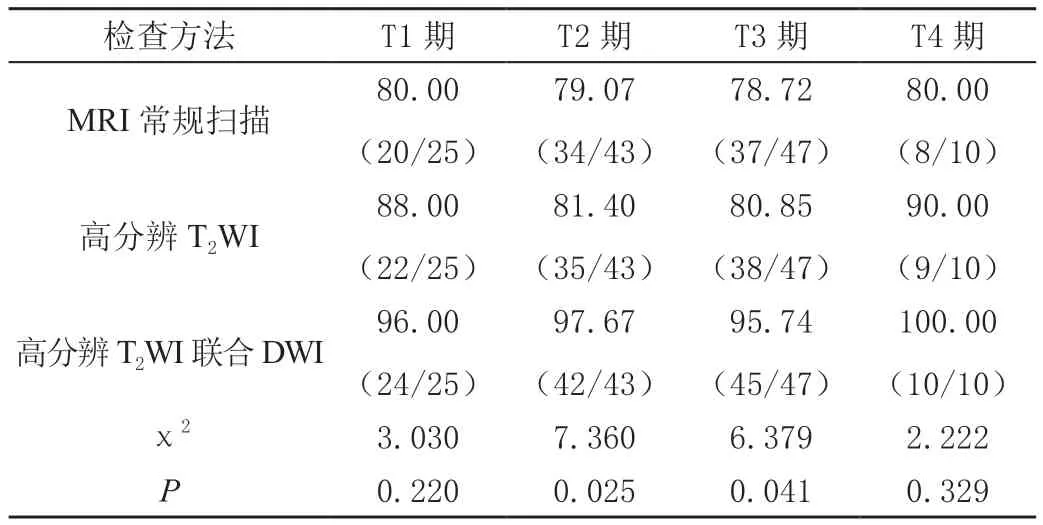
表2 MRI诊断直肠癌病理分期准确率比较[%(n/m)]
2.3 两组淋巴结直径及ADC值比较
淋巴结转移组淋巴结长径与非淋巴结转移组差异无统计学意义(P>0.05);淋巴结转移组淋巴结短径大于非淋巴结转移组,ADC值低于非淋巴结转移组,差异有统计学意义(P<0.05)。见表3。
表3 两组淋巴结直径及ADC值比较()

表3 两组淋巴结直径及ADC值比较()
ADC值mm2/s组别例数淋巴结长径mm淋巴结短径mm淋巴结转移组2511.33±3.707.21±2.770.88±0.21非淋巴结转移组10010.75±3.985.58±2.201.07±0.32 t 0.6613.1392.816 P 0.5100.0020.006
2.4 ROC结果分析
ROC曲线显示,淋巴结短径、ADC值及二者联合诊断直肠癌淋巴结转移的AUC依次为0.842(95%CI:0.727 ~0.911)、0.879(95%CI:0.805~0.942)、0.937(95%CI:0.828~0.979),灵敏度依次为64.00%(16/25)、68.00%(17/25)、84.00%(21/25),特异度依次为77.00%(77/100)、78.00%(78/100)、89.00%(89/100),淋巴结短径、ADC值的最佳截断值分别为6.523 mm、0.974 mm2/s。见图1。
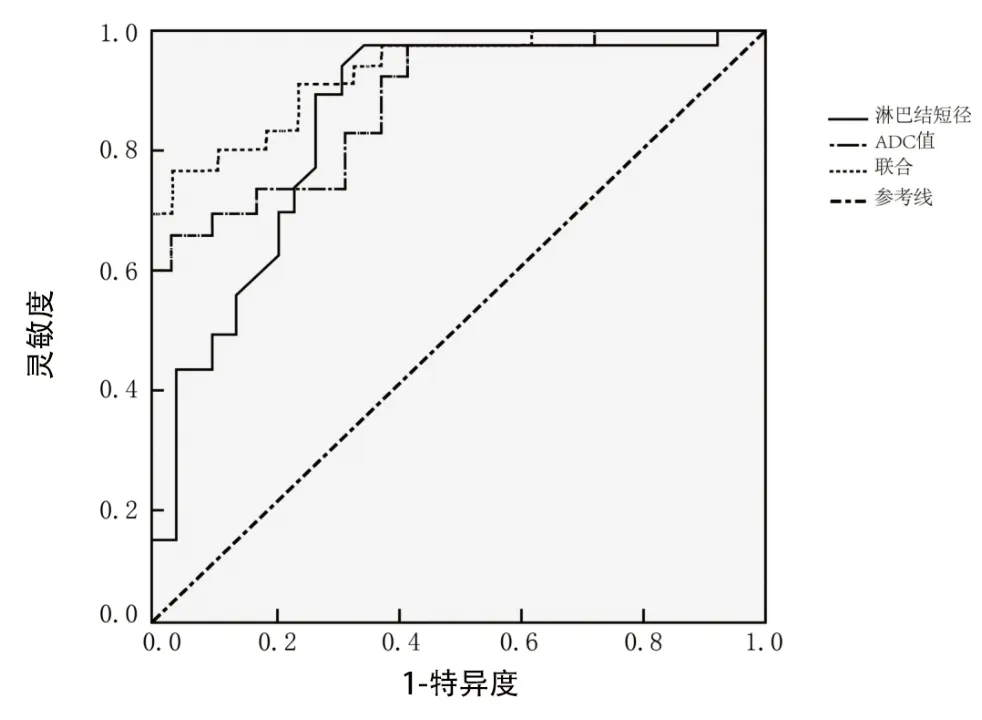
图1 淋巴结短径、ADC值及二者联合诊断直肠癌淋巴结转移的ROC曲线图
3 讨论
直肠癌病灶的转移途径主要包括淋巴结转移、局部扩散、腹膜种植及血行转移,一般存在淋巴结转移的患者表明肿瘤已处于晚期。因此,明确直肠癌淋巴结的转移情况对评估患者的临床分期、术后生存率及判断是否需要放化疗有重要意义。MRI技术能够提供生物组织解剖学信息与丰富的功能学参数,较好地反映肿瘤组织的病理学特点。不过常规MRI监测转移性淋巴结的准确性还有待提高,其单纯从淋巴结的形态学角度评估并不能准确判断淋巴结的良恶性。
MR-DWI是现阶段唯一一种可辨别单纯水分子扩散参数及活体组织毛细血管灌注参数,从而明确水分子微观运动状态的成像技术,可借助不同b值来获取水分子扩散运动相关参数[8]。同时,DWI对于不同类型病理组织也有着不同的敏感度,可反映不同类型病理组织的水分子微观运动状态[9]。但现阶段临床应用率较高的DWI模型ADC值所取的b值仅可反映出组织的真实扩散及假扩散状态,而对于生物组织中水分子弥散运动状态的显示效果欠佳[10]。本研究中的b值取0、1 000 s/mm2,同时为了更精准地体现病理学特征,使用高分辨T2WI联合DWI进行直肠癌及淋巴结转移的诊断,结果发现,MRI高分辨率T2WI联合DWI对直肠癌T2、T3期的诊断准确率分别为97.67%、95.74%,较常规MRI、高分辨T2WI更高,与董阿敏等[11]研究结果相符。表明MRI高分辨率T2WI联合DWI可较为精准地诊断直肠癌病灶的浸润情况。
MRI高分辨率T2WI的组织对比度较高,可将直肠癌病灶浸润周围组织的范围及与周围脂肪间的异常状态淋巴结均清晰地显示出来,有助于更好地明确直肠癌病情[12]。同时,高分辨T2WI还可清晰地辨别出不同结构存在的信号差,低信号结构包括正常直肠管腔黏膜层及固有肌层,高信号结构包括黏膜下层、直肠系膜脂肪层,由于直肠癌存在局部管壁增厚现象,造成管径缩小,且肠管走行较为僵硬,软组织呈环状或是结节状肿块,可表现出高信号。另外,高分辨T2WI的成像范围较广,可将直肠系膜筋膜、腹膜反折等重要信息呈现出来,有助于明确肿瘤病灶及淋巴结转移[13]。本研究中,淋巴结转移组淋巴结短径大于非淋巴结转移组,ADC值低于非淋巴结转移组,表明淋巴结短径及ADC值可作为评估淋巴结转移的重要参考信息。Zhou等[14]研究指出,多参数MRI(T2WI、DWI、ADC)可有效提高T3 期直肠癌淋巴结转移的预测能力。这也有效证实了MRI对直肠癌淋巴结转移的诊断价值。究其原因在于淋巴结转移后,其中大量肿瘤细胞发生浸润,取代了正常组织,造成肿瘤细胞核浆比增加、体积增大、间隙减小及密度增大,最终影响水分子运动,所以DWI图像提示高信号及低ADC值。通过绘制ROC曲线,结果显示,淋巴结短径、ADC值及二者联合诊断直肠癌淋巴结转移的AUC依次为0.842、0.879及0.937,灵敏度依次为64.00%、68.00%、84.00%,特异度依次为77.00%、78.00%、89.00%。这也进一步证实了MRI高分辨率T2WI联合DWI对于直肠癌淋巴结转移具有较高的诊断价值。
综上所述,MRI高分辨率T2WI联合DWI检查可显著提升直肠癌病理分期的诊断准确率,同时结合淋巴结短径、ADC值进行评估对淋巴结转移诊断率也有一定提升作用,可为临床诊治工作提供有效参考。
