经直肠双平面腔内超声在高位复杂性肛瘘诊断中的应用价值分析
2023-07-18高常峰
高常峰
(济南市长清区人民医院超声科 山东 济南 250300)
高位复杂性肛瘘在临床肛肠科上是十分严重的一种肛肠疾病,瘘管分支多,一些患者常伴隐匿性的脓腔,如果术前未能全面评估或检查病变情况,容易造成术后患者残留病灶,使得术后复发概率大大提高。同时,在手术过程中予以探查容易造成肛门括约肌受损,易使肛门发生变形,情况严重者甚至出现肛门失禁症状[1-2]。现阶段,临床治疗高位复杂性肛瘘可采用保守治疗和外科手术治疗两种方法,其中保守治疗能起到减轻炎症急性期的临床症状,减少感染引起的一系列相关并发症,但患者容易复发,导致最终还需接受外科手术。括约肌上肛瘘、括约肌外肛瘘、马蹄形肛瘘等均是复杂性肛瘘较为常见的类型,且外口或是瘘管往往存在两个或两个以上,窦道走行较复杂,临床治疗难度相对较大,容易发生副损伤,患者术后易复发。因此临床在术前需采取一种可靠有效的诊断方式诊断高位复杂性肛瘘,以提高患者手术治疗效果。据相关研究表明[3-4],可靠、有效的影像可清晰呈现肛瘘位置、病变状况,显示出肛瘘与括约肌的关系,还可以清晰显示炎症浸润程度与感染侵犯具体范围,不仅大大提升此类患者手术治愈率,且能有效保证手术操作避免或减少损伤肛门的正常功能。所以,临床术前对高位复杂性肛瘘患者需进行全面评估,为其制定针对性、合理手术方案。临床医师往往仅靠肛门镜或凭触诊等检查进行初步诊断,然而该疾病因位置较深,瘘管走向复杂且无规律,支管多和多次手术后容易留下瘢痕多,难以明确一些瘘管走行和内口位置,因此更需要详细的影像学检查资料以供临床借鉴[5]。目前,临床诊断这一疾病方法较多,其中磁共振成像(magnetic resonance imaging,MRI)、直肠腔内超声(endorectal ultrasound,EAUS)较为常用,这两种方式能够诊断患者的病变结构,掌握瘘管具体走向,能为临床制定治疗方案提供有效依据[6]。本研究选取2022年2月—2023 年2月济南市长清区人民医院收治的80例高位复杂性肛瘘患者进行研究,报道如下。
1 资料与方法
1.1 一般资料
选取2022年2月—2023年2月济南市长清区人民医院收治的80例高位复杂性肛瘘患者,根据不同检查方式分为研究组和对照组,各40例。对照组应用磁共振(MRI)检查,研究组进行经直肠双平面腔内超声检查。对照组中男性24例,女性16例,年龄21~64岁,平均(41.00±7.45)岁;病程5个月~13年,平均(6.24±2.02)年。研究组中男性26例,女性14例,年龄21~65岁,平均(41.09±7.49)岁;病程5个月 ~12年,平均(6.31±2.08)年。两组基线资料比较差异无统计学意义(P>0.05),有可比性。患者及其家属均知晓本研究并签订知情同意书。
纳入标准:①肛门功能、形态正常者;②有肛瘘症状和体征,包括肛旁皮肤存在溃口、皮下条索状物及分泌物者;③临床资料完整、无缺者。排除标准:①合并其他皮肤病者;②合并肝疾病者;③凝血功能障碍患者;④合并恶性疾病者。
1.2 方法
MRI检查:采用GE3.0磁共振成像系统,患者在检查前2 h接受清肠,且禁饮禁食;患者取仰卧位,伸直双腿,并两手交叉于头部两边,戴上耳塞,并叮嘱其调整呼吸;选择3.0T的MRI扫描机和配套相控阵体表线圈进行检查,设置参数为:SET1重复时间(TR)500 ms,回波时间(TE)10 ms,3 mm层厚;SET2TR 5 000 ms,TE 97 ms,3 mm层厚;质子强度加权成像:TR 3 500 ms,TE 55 ms,3 mm层厚;均给予矢状位、冠状位、T1WI(轴位T1加权像)、T2WI(T2加权像)和T2WI-FS(T2WI脂肪抑制序列)检查;由两位经验丰富的影像科医师对MRI图像进行分析,若意见不统一,则安排具有高年资的影像科医师阅片。
经直肠双平面腔内超声检查:仪器选择深圳迈瑞公司Resona R9S高档彩色多普勒超声诊断仪,检查前无需进行特殊准备;患者做左侧卧体位,肛门放松,由肛门处将探头缓慢置入,并按病变部位以及走行等适当调节探头角度和切面,明确肛瘘内口具体位置、数量、瘘管分布和走行;选取2名主治医师职称以上的超声科医师实时操作指导及阅图分析经直肠双平面腔内超声图像,若意见不统一,则邀请高年资超声科医师进行协助并分析阅图。
1.3 观察指标和评定标准
①统计手术结果;②对比不同检查方法诊断复杂性肛瘘类型与手术符合率;③对比两组不同检查诊断高位复杂性肛瘘内口和瘘管的准确率;④对比两组诊断依从性,利用本科室自制调查表进行评价,100分为满分,高于70分为完全依从,50~70分为部分依从,低于50 分为不依从,依从率=(完全依从+部分依从)/总例数×100%[7]。
1.4 统计学方法
采用SPSS 23.0统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 手术结果
手术结果显示,研究组有40个内口,60条瘘管,伴有肛周脓肿5例;对照组有40个内口,62条瘘管,伴有肛周脓肿6例。
2.2 两种检查方法诊断复杂性肛瘘类型与手术符合率
研究组ERUS诊断结果显示,高位复杂性肛瘘37例,伴有肛周脓肿5例。与手术结果比较,高位复杂性肛瘘3例被误诊是单纯性肛瘘,其符合率为92.50%(37/40)。对照组MRI诊断结果显示,高位复杂性肛瘘39例,伴有肛周脓肿6例。与手术结果比较,高位复杂性肛瘘1 例被误诊是单纯性肛瘘,其符合率为97.50%(39/40)。两种方法对复杂性肛瘘诊断符合率比较,差异无统计学意义(χ2=1.053,P>0.05)。
2.3 两组不同检查方法诊断高位复杂性肛瘘内口和瘘管的准确率
两组诊断高位复杂性肛瘘内口和瘘管准确率差异无统计学意义(P>0.05),见表1。

表1 两组诊断高位复杂性肛瘘内口和瘘管的准确率[%(n/m)]
2.4 两组患者诊断依从率
研究组患者的诊断依从率高于对照组,差异有统计学意义(P<0.05),见表2。
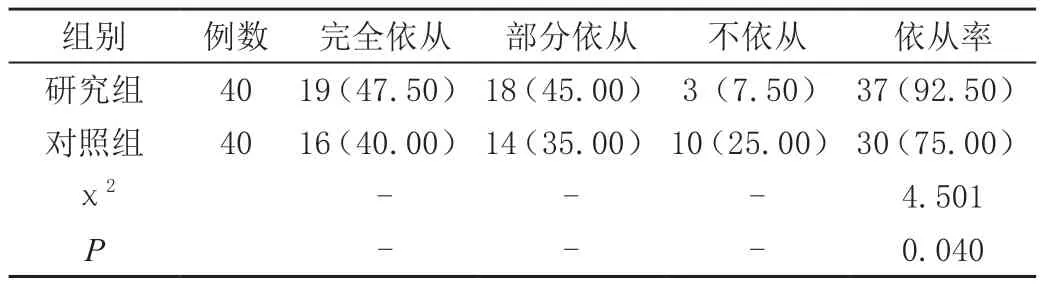
表2 两组患者诊断依从率比较[n(%)]
3 讨论
肛瘘属于临床较为常见的病症,好发于青壮年男性,多发生于肛管、直肠部位,通常是因脓肿溃破、会阴部手术、直肠肛门损伤及结核等导致,多数患者可出现流脓、瘙痒、精神萎靡、消瘦等症状。高位复杂性肛瘘主要指内口穿过外括约肌的深层,有着多管道、多外口肛管直肠瘘,而人体肛周解剖结构较特殊,大大增加了临床治疗难度,复发率较高,倘若未得到有效处理,可对患者周围脏器正常的生理功能带来影响,严重危害其身心健康[8-9]。高位复杂性肛瘘采用保守治疗无法痊愈,临床需对患者进行手术治疗,而手术关键则为准确找出内口且予以处理,清除全部感染的瘘管与其支管,并需预防重要的肌肉受损,保护肛门正常生理功能[10]。为此,在手术之前,临床需要对患者的瘘管数量、走行、内口处及支管分布走向进行准确评估,能够对内口予以有效处理并治愈肛瘘,同时还能减轻括约肌受损,减少肛门正常生理功能的损伤,可使肛门失禁、肛瘘复发等一系列并发症及后遗症减少[11]。因此,为了提高手术治疗疗效,临床选择有效、可靠方式进行诊断至关重要。为此,本文对本院收治的80例高位复杂性肛瘘患者临床资料予以分析。
以往临床诊断高位复杂性肛瘘多依赖手术医师临床经验及瘘管造影来评估患者病情,前一种方式存在主观性和片面性,同时高位复杂性肛瘘由于其位置深、支管多、瘘管走向无规律且复杂或手术多次之后容易出现瘢痕,一些瘘管走向与内口位置较难明确;而后一种方式则由于对比剂难以渗透于肛瘘支管而导致病变范围无法清晰显示出来,同时难以确定病变部位和周围组织之间的关系,诊断价值欠佳[12]。临床目前诊断这类疾病影像学方法多,CT、X线、MRI、ERUS等均是常用方法,其中X线仅能显示出瘘管,难以将内口清晰显示出来,使得内口的检出率较低,且此影像特征对于瘘管与括约肌的关系难以明确,无法为临床予以有效、可靠数据,存在一定的局限性[13]。CT对软组织分辨率较差,难以清晰显示出括约肌与肛提肌组织,不易检出瘘管与支管,严重降低其诊断效能。MRI不仅能呈现肛瘘、肛提肌、内外括约肌以及周围组织解剖之间的关系,并且还可以显现出继发性肛瘘原发病,能为评估肛瘘提供可靠依据,有助于制定针对性治疗方案。复杂性肛瘘采用MRI诊断,可精细扫描其薄层较小范围、病变部位及范围,能够准确显示肛瘘瘘管分支数量、出入口、内口位置及数量,且还能显示瘘管和盆底会阴部关系。同时,临床采用MRI诊断复杂性肛瘘,其能够从不同方位(T2WI、T2WI-FS、轴位T1WI、冠状位和矢状位)与多序列成像获得较好图像,可大大提高瘘管及内口的诊断准确率。但MRI检查费用较高,大部分患者不易接受,在临床上无法快速普及[14]。
ERUS检查属于肛门直肠疾病常用有效方式,不会受到呼吸的干扰,具有实时成像的优势,可清晰显示外括约肌,有利于进行Parks分型,还能为临床手术医生确定肛瘘内口具体位置、数量、瘘管分布和走行提供有效依据,同时此检查安全性较高。但据相关研究指出,ERUS在检查时容易受到与瘘管回声较为相似周围括约肌所干扰,易发生漏诊或是误诊情况,加之超声探头较粗,可能会出现压迫肛门周围瘘管情况,难以将瘘管清晰显示出来,易造成误漏诊,严重影响诊断结果[15]。本次研究结果显示:两种方法对复杂性肛瘘类型诊断符合率比较,差异无统计学意义(P>0.05);两组诊断高位复杂性肛瘘内口和瘘管准确率差异无统计学意义(P>0.05),表明MRI与经直肠双平面腔内超声检查均具有一定诊断价值,可为临床制定治疗方案提供可靠依据。
综上所述,MRI与经直肠双平面腔内超声检查诊断价值显著,为了提高高位复杂性肛瘘诊断准确率,临床可根据患者实际状况采取联合应用方式,从而为制定手术方案提供有效依据,值得推广应用。
