眼内窥镜辅助下硅油取出联合人工晶状体悬吊术的临床观察△
2023-07-14俞永珍彭亮红张春丽陈京霞邹秀兰周文杰章梦一余洋洋程天豪邹玉平
俞永珍 彭亮红 张春丽 陈京霞 邹秀兰 张 楚 周文杰 章梦一 余洋洋 程天豪 邹玉平
严重的眼创伤常导致复杂性玻璃体视网膜病变,需要行玻璃体手术,而硅油填充成为手术中的重要环节,填充的硅油起到封闭视网膜裂孔、压平隆起的视网膜、填塞止血等作用,大大提高了手术的成功率。虽然硅油理化性质相当稳定,与眼组织的相容性较好,但长期硅油填充的并发症不容忽视,多数术者主张填充3~6个月后取出眼内的硅油[1]。常规的硅油取出术需要在睫状体平坦部做一个较大的切口,通过手动或玻璃体切割机抽吸硅油,取出速度极慢,而且术中观察不到附于睫状体表面和虹膜后背的硅油滴,容易造成硅油残留。严重眼创伤还常常引起晶状体脱位、晶状体破裂,使得晶状体摘除后不能保留囊膜支撑人工晶状体(IOL),通常需要进行经睫状沟IOL悬吊手术,而睫状沟的位置隐蔽不容易观察。眼内窥镜能观察常规手术显微镜观察不到的远周边视网膜、全睫状体表面和虹膜后背,基于眼内窥镜的这些优势,我们设计了一种新的手术方法,用于硅油取出联合IOL悬吊术,现报告如下。
1 资料与方法
1.1 一般资料
将2018年6月至2022年5月在中国人民解放军南部战区总医院眼科行眼内窥镜辅助下硅油取出联合IOL悬吊术的32例(32眼)晶状体囊膜不完整的硅油填充眼纳入研究,32眼前次硅油填充及晶状体摘除手术原因均为眼外伤。其中男26例26眼,女6例6眼;年龄8~62(30.10±1.87)岁。本研究符合《赫尔辛基宣言》要求,经中国人民解放军南部战区总医院伦理委员会审批(批号:NZLLKZ2022193)通过,患者均知情同意且签署知情同意书。
1.2 患者纳入和排除标准
纳入标准:(1)患眼因严重眼外伤或合并玻璃体积血、视网膜脱离需行玻璃体切割术,且硅油填充时间为5~9个月;(2)后囊膜完全缺如或不完整后囊膜大于1个象限。排除标准:(1)术前视网膜未完全复位者;(2)硅油重度乳化,甚至导致继发性青光眼者;(3)重硅油填充患者;(4)角膜内皮细胞密度小于500个·mm-2,甚至出现角膜内皮细胞失代偿者;(5)资料不全或术后失访者;(6)术前最佳矫正视力(BCVA)不能提高而不植入IOL者。
1.3 检查方法
1.3.1 视力检查
采用标准对数远视力表检查所有患者BCVA。由同一经验丰富的专业人员用综合验光仪进行主觉验光,并将视力转化为logMAR形式进行统计分析。其中数指、手动、光感分别记为BCVA(logMAR)为2.0、3.0、4.0。术后BCVA提高标准:(1)光感或手动提高至数指者;(2)数指提高至BCVA(logMAR)1.0及以上者;(3)BCVA(logMAR)为1.0及以上提高两行者。
1.3.2 眼压检查
采用非接触眼压仪(日本Topcon公司)测量眼压,连续测量3次,取平均值。
1.3.3 裂隙灯显微镜检查和眼底检查
用裂隙灯显微镜(HAAG-STREIT BM900型,瑞士公司)观察术前患者角膜、虹膜位置。用复方托吡卡胺滴眼液充分散瞳,使得瞳孔直径不小于6.0 mm,用前置镜(90 D,美国Volk公司)检查患者的眼底。
1.3.4 角膜内皮相关参数检查
采用角膜内皮镜(SP-3000,日本Topcon公司)测量角膜内皮相关参数,包括角膜内皮细胞密度、角膜内皮细胞面积变异系数、六边形细胞比例及角膜内皮细胞计数。连续测量3次,取平均值。
1.4 术前处理
硅油取出术前1个月以上均行预防性周边视网膜光凝。术前3 d左氧氟沙星滴眼液滴眼,每天4次。术前充分散瞳,4 g·L-1盐酸奥布卡因滴眼液表面麻醉,20 g·L-1利多卡因和布比卡因(11)约4.5 mL行球周麻醉。
1.5 手术方法
所有手术均由同一位经验丰富的医师完成。开睑器开睑,稍拉开结膜以使结膜和巩膜切口错位,用23G穿刺刀在4点钟位角膜缘后3.0 mm处斜向外下做隧道式穿刺进入玻璃体,拨出穿刺刀留置袖管,将连接平衡液吊瓶的灌注管插入袖管,吊瓶高度为高出眼平面40 cm。用15°穿刺刀在2点钟位角膜缘做斜形侧切口,再用3.0 mm隧道刀在10点钟位做角膜缘隧道切口,均进入前房。
硅油取出:向前房注入透明质酸钠,调整20G眼科内窥镜(PolyDiagnost,德国)探头方向,并自10点钟位角膜缘切口进入前房,伸入玻璃体,确定灌注管已进入玻璃体内(图1A),打开灌注,检查视网膜复位情况,拨出内窥镜探头。将灌注管的灌注方向调向眼球后方并固定。左手牵拉转动眼球至10点钟位为最高位,右手用无齿镊轻压隧道切口后缘,此时硅油源源不断自切口流出(图1B)。直至剩余一个硅油泡,注意此时不要松手或抖动,平稳轻压切口后唇,直至全部硅油流出。再次调整内窥镜探头方向并伸入眼内,检查视网膜情况和硅油残留情况,硅油残滴常附在灌注管口旁和睫状沟,若有硅油滴残留,用笛形针吸出。拨出内窥镜探头。
IOL缝线固定:灌注瓶高调至20 cm。在1点和7点钟位做以穹隆为基底的结膜瓣,烧灼止血。在上述方位角膜缘后1.5 mm处做平行于角膜缘的半厚巩膜切口,长约1.5 mm,自此切口向后做巩膜隧道,深约1.5 mm(埋藏线头用)。取带聚丙烯线长针(Prolene PC-9,Alcon),自7点钟位巩膜切口进针入后房,眼内窥镜自角膜缘切口进入,确定缝针自睫状沟穿入(图1C)。取OT针头,扭弯至形如聚丙烯线针,自1点钟位巩膜切口进针,亦用眼内窥镜确定在睫状沟穿入。将带聚丙烯线长针套入OT针管内,拔出OT针头将聚丙烯线引出1点钟位巩膜切口外。向前房注入透明质酸钠,伸入无齿镊将聚丙烯线眼内段自角膜缘切口拉出,中间剪断,两个断端各绑住IOL一襻,注意绑在IOL两襻对称的位置上。将IOL折叠后自角膜缘切口植入后房,拉紧1点和7点钟位的聚丙烯线端,使IOL位于瞳孔中央,然后将两线端固定于1点和7点钟位处切口内(图1D和图1E),线结及线头塞进巩膜隧道内。热灼关闭两处结膜瓣。记录术中硅油取出的手术时间、IOL悬吊的手术时间及联合手术的总时间。
术前瞳孔缺损或散大较严重者,行瞳孔成形术,共9例,其中1例为大Ando修补避免双瞳。用无菌的9 g·L-1氯化钠溶液冲出眼内透明质酸钠,然后连同袖管一起拨出灌注管,按压巩膜穿刺口片刻至其自闭水密。注射平衡盐溶液形成前房,至眼压正常或稍偏高。
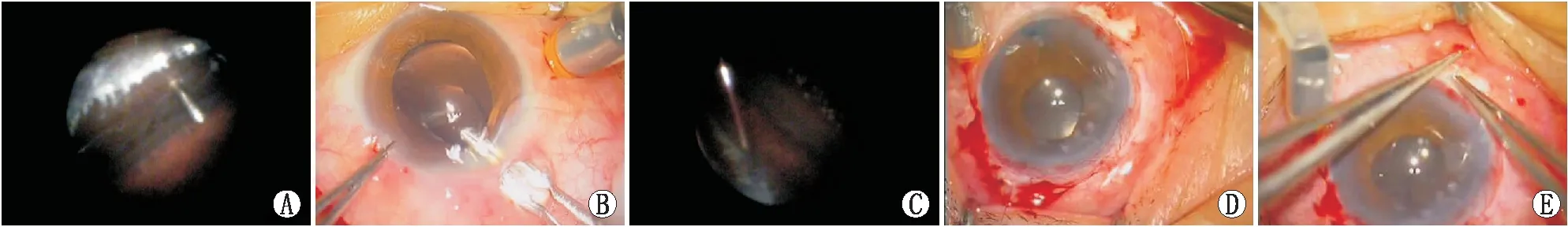
A:眼内窥镜探头伸入后房可见灌注管经睫状体平坦部已进入玻璃体;B:内窥镜引导无后囊膜无晶状体眼硅油自10点钟位角膜缘切口流出;C:内窥镜直视下见1点钟位带聚丙烯缝线针头由距角膜缘1.5 mm处巩膜外穿刺进入睫状沟;D:两断端各绑住IOL一襻,将IOL折叠后植入后房,可见1点和7点钟位的两端拉紧,使IOL位于瞳孔中央;E:IOL置入后房后,将固定IOL的缝线打结固定于巩膜隧道切口内。图1 内窥镜辅助下硅油取出联合IOL悬吊的手术过程图
1.6 术后处理和用药
术毕结膜下注射地塞米松2.0 mg,结膜囊涂氧氟沙星眼膏,包眼1 d。术后常规妥布霉素地塞米松眼液滴眼,每天6次,1周后改为每天4次,继续使用2周。前房反应较重者口服强的松片30 mg,每天1次,共5 d。
1.7 随访时间及项目
术后1 d、1个月、6个月及12个月记录患者的BCVA、眼压、角膜内皮细胞相关参数(包括角膜内皮细胞密度、角膜内皮细胞数、角膜内皮细胞面积变异系数和六边形细胞比例),裂隙灯下检查角膜、巩膜和IOL及眼底情况。采用超声生物显微镜(UBM;SW-3200L,天津索维公司)测量所有患者术后的IOL位置,测量时患者取仰卧位,4 g·L-1盐酸奥布卡因滴眼液表面麻醉后置入适合的眼杯,杯内倒入生理盐水,分别扫描水平方位和垂直方位,捕获清晰的二维图像进行测量和计算,连续测量3次,取平均值。以虹膜内皮层为参考线,测量IOL主轴的两个端点至参考线的距离,以此得出IOL在水平方向和垂直方向的倾斜度和偏心量。参考韩玉彤等[1]的研究测量IOL的倾斜度和偏心量,其中,IOL的倾斜度为IOL平面与虹膜平面的夹角,记为Φ总,IOL在水平方向和垂直方向的倾斜度记为Φ水平、Φ垂直;IOL的偏心量为D总,IOL在水平方向和垂直方向的偏心量记为D水平、D垂直。 当UBM图片中显示IOL平面与角膜缘平面夹角≤5°,即IOL的倾斜度≤5°时,记为IOL无倾斜,否则记为IOL倾斜[2-3];当瞳孔中心(而非角膜中心)与IOL中心基本一致,即IOL的偏心量<0.4 mm时,记为IOL位置居中,否则记为IOL偏中心[3-4]。同时记录患者术中和术后并发症。
1.8 统计学分析
数据采用SPSS 21.0统计学软件分析。计量资料均以均数±标准差表示,采用单因素方差分析及LSD检验比较术前与术后BCVA、眼压、角膜内皮细胞相关参数及IOL倾斜度、偏心量。检验水准:α=0.05。
2 结果
2.1 术中情况
所有患者手术均顺利完成。术中硅油取出的时间为15.8~45.2(21.3±7.5)min,IOL悬吊手术的时间为16.7~33.6(22.3±6.8)min,联合手术的总时间为29.8~53.2(34.7±8.8)min。
2.2 术前和术后的BCVA与眼压的比较
术前患眼BCVA(logMAR)为1.913±0.854,术后1 d、1个月、6个月、12个月患眼BCVA(logMAR)分别为1.319±0.790、0.934±0.610、1.003±0.710、0.963±0.689。术后1 d与术前比较,患眼BCVA差异无统计学意义(F=0.628,P=0.621);术后1个月、6个月、12个月与术前比较,患眼BCVA差异均有统计学意义(F=1.567、1.439、1.582,P=0.027、0.035、0.029)。术后BCVA提高者25眼(78.1%)。
术前患眼眼压为(14.903±3.325)mmHg(1 kPa=7.5 mmHg),术后1 d、1个月、6个月、12个月患眼眼压分别为(10.325±7.813)mmHg、(13.350±2.399)mmHg、(12.747±2.600)mmHg、(13.312±2.237)mmHg,患眼手术前后眼压比较差异无统计学意义(P>0.05)。术后早期低眼压者17眼(53.1%),多在术后1~3周恢复正常;术后一过性眼压升高者8眼(25.0%),考虑主要为前房内透明质酸钠残留所致,经前房放液或体积分数20%甘露醇静脉滴注,术后1~2 d恢复正常。
2.3 术后IOL的倾斜度和偏心量
术后1 d、1个月、6个月、12个月,所有患者IOL的倾斜度波动于3°~5°,IOL的偏心量波动于0.25~0.32 mm,悬吊的IOL均无明显倾斜且位置居中。术后不同时间相比,患眼IOL的倾斜度、偏心量差异均无统计学意义(均为P>0.05)(图2、表1)。
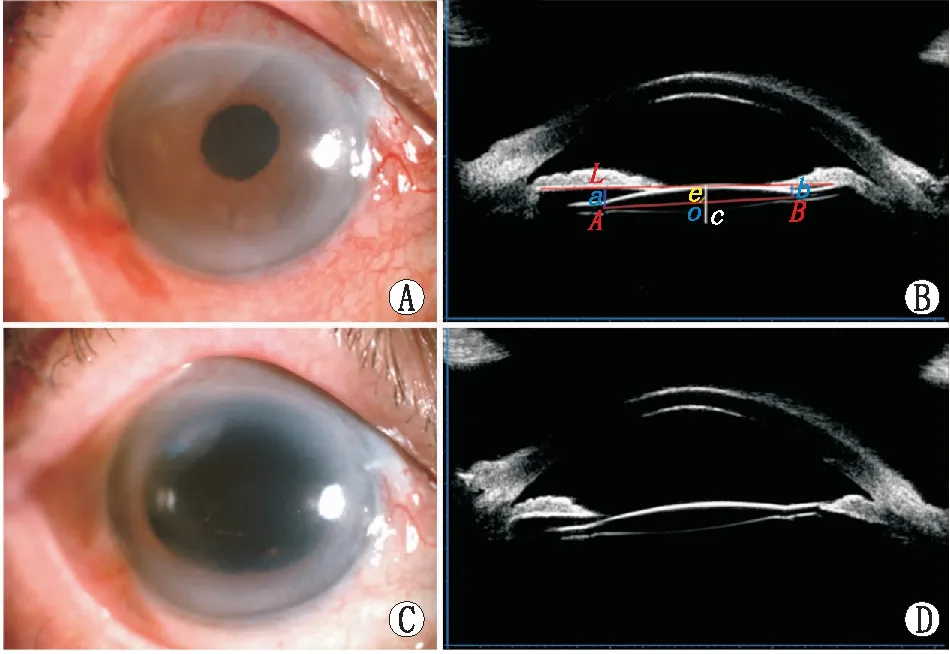
A:小瞳下IOL的位置。B:小瞳孔下的UBM检查,图中可见IOL位置居中无倾斜、无偏斜。其中,图中直线L为经过虹膜色素上皮层的直线,作为参考线;AB为人工晶状体光学部直径的连线,其两个端点到参考线L的距离分别为a、b;线段e是L的垂直平分线;O为AB的中点,其到线段e的距离c(黄色直线)即为IOL的偏心量。C:散瞳后IOL的位置。D:散瞳后的UBM检查。图2 硅油取出联合IOL悬吊术后6个月患者小瞳下、散瞳后的眼前段情况

表1 硅油取出联合IOL悬吊术后不同时间IOL的倾斜度和偏心量
2.4 术前和术后的角膜内皮细胞各参数的比较
术前及术后1 d、1个月、6个月、12个月相比,患眼的角膜内皮细胞密度、角膜内皮细胞数、角膜内皮细胞面积变异系数和六边形细胞比例差异均无统计学意义(均为P>0.05)(表2)。
2.5 术后并发症
术后早期轻中度角膜水肿者3眼(9.4%),均于术后1~2周恢复;术后视网膜脱离复发1眼(3.1%)。所有患眼术后散瞳后上方玻璃体内均未见到小油滴或大量乳化油泡。至随访期末,所有患者均无硅油残留。
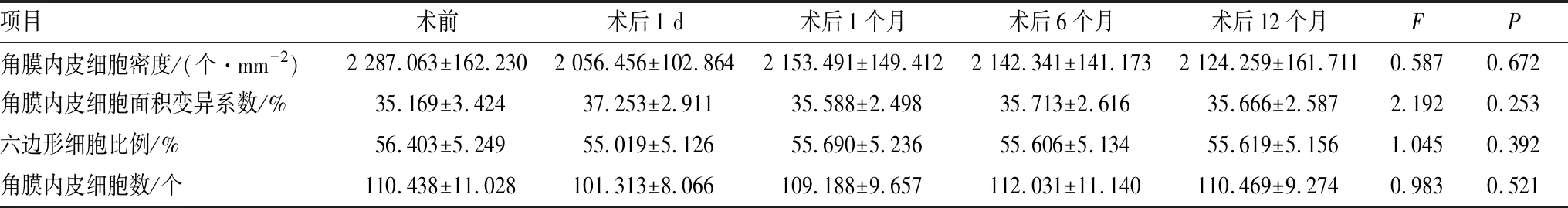
表2 术前和术后不同时间患眼角膜内皮细胞相关参数
3 讨论
严重的眼外伤常造成增生性玻璃体视网膜病变、巨大视网膜裂孔和视网膜缺损等,必须行玻璃体手术联合硅油填充才能使视网膜保持复位,而硅油填充与玻璃体手术结合使用,确实挽救了很多其他方法不能治愈的外伤性增生性玻璃体视网膜病变患者的视功能。但是,长期硅油填充的并发症不容忽视。据报道,长时间硅油填充白内障的发生率为30%~100%;硅油填充导致青光眼的发生率为5%~15%;硅油可损害睫状体上皮,长时间填充后低眼压的发生较青光眼更常见;硅油在前房内还可引起角膜内皮损伤,导致角膜带状变性和持续性角膜水肿[5]。近年来,硅油对视网膜的潜在毒性也越来越引起人们的担忧[6-7]。因而,许多学者主张视网膜恢复维持3~6个月时应取出硅油[8-10]。Lo等[11]主张硅油填充过程中若出现不明原因黄斑水肿,或黄斑区视网膜变薄,应考虑取出硅油。Herbert 等[12]建议硅油填充过程中若出现中心暗点,宜及早取出硅油。
硅油取出的方法有多种,常用的有自角膜缘切口从前房取出[13-15]和自平坦部巩膜切口取出[16-17]两大类。前者只适用于无晶状体眼和IOL眼,后者适用于有晶状体眼、IOL眼和无晶状体眼。Ivastinovic等[18]认为,由于硅油流出时产生的摩擦,自前房取出硅油容易伤及角膜内皮细胞。
硅油取出也可能带来一些并发症,如视网膜脱离复发、硅油残留、持续性低眼压等[19]。Avitabile等[20]认为,视网膜周边360°激光光凝可预防硅油取出术后视网膜脱离复发;Falkner等[21]在硅油取出手术中用眼内激光对其病例行360°激光周边视网膜光凝,减少了患者术后视网膜脱离的复发率。我们曾在眼内窥镜下对常规眼底镜、手术显微镜下难以观察的角膜混浊患者行硅油取出术,术后硅油残存少,视网膜脱离发生率也有所降低[22]。
眼外伤还常引起晶状体脱位、晶状体破裂等,致使白内障(或晶状体)摘除后缺乏囊膜支撑而令IOL植入困难。此时,IOL睫状沟缝线固定能较好地解决这一问题。由于睫状沟位置较隐蔽,目前常规手术显微镜下不能观察到,只能通过睫状沟与角膜缘的表面解剖关系来估计其位置,这种表面解剖关系因个体差异变异较大,常不能保证IOL准确地植入睫状沟[23-25],而使用眼内窥镜则能直视下较为清楚地观察睫状沟。
眼球本身是一个非常完美的光学系统,我们通过裂隙灯显微镜、间接检眼镜、前房角镜、三面镜、各类前置镜和手术显微镜等,可以看到眼球内的绝大部分结构,而且有非常好的立体感,正是由于这个原因,相对其他医学专科,眼内窥镜的发展和应用非常滞后,直到20世纪90年代才逐渐小范围开展。眼内窥镜的优点是能观察到常规眼科设备观察不到的“死角”,如虹膜背面、睫状沟、睫状体平坦部和远周边视网膜如锯齿缘附近等[24-26],同时不受屈光介质混浊的影响,如角膜混浊、人工角膜、小瞳孔、晶状体混浊时仍可用于观察眼底。但其缺点严重,也是制约其推广的重要因素。其一是眼内窥镜的探头大小与图像质量的矛盾,探头直径越小,则其图像像素越低,因而目前很难跟上微切口如23G、25G玻璃体手术的步伐,因为20G的探头其图像仅能达到10 000 像素,勉强能进行玻璃体内部分操作。其二是靠屏幕“单眼视”的内窥镜图像,不能形成足够的立体感。其三,这类手术需要眼看显示屏,双手在内窥镜下操作,因而需要较长时间的双手和手眼协作训练。目前,眼内窥镜下内眼手术开展较好的是IOL睫状沟缝线固定术[23,27]与青光眼手术(包括前房角分离和睫状体光凝)[28-30]。
本研究所有患者均在内窥镜辅助下完成了硅油取出术和IOL悬吊术,均获得了良好的手术效果,主要体现在:(1)硅油取出是在眼内窥镜直视下进行的,免除了对导光纤维、角膜接触镜或非接触广角镜的依赖,也无需通过多次气液交换或顶压巩膜来达到干净取油的目的,可观察到残存硅油滴常附着的灌注头旁、睫状沟和虹膜背面,不仅节省了玻璃体切割套包,还能将硅油取出的更干净。(2)直视下用内窥镜将IOL缝线固定于睫状沟,位置精准,术中并发症少,术后见IOL位置良好,其中术后IOL的倾斜度不大于5°,IOL的偏心量小于0.40 mm。Holladay等[3]及Iwama等[4]研究指出,IOL倾斜度小于7°,偏心量小于0.40 mm对视力影响不大;Tokuhisa等[31]研究指出,经睫状沟悬吊的IOL其倾斜度不超过10°时不会出现折射误差,因而不会对视力产生影响。(3)自角膜缘切口取出硅油,取油速度快,术毕无须缝合切口,简化了硅油取出术的操作,减少了手术创伤,缩短了手术时间。本研究1眼出现了复发性视网膜脱离,该患者为高度近视并从事体育训练相关工作,患者在手术后仍经常进行一定程度的体育训练活动,我们考虑高度近视及较频繁的活动增加了其视网膜脱离复发的风险。本研究目前只观察随访了32例(32眼)患者的临床资料,病例数相对较少,以后我们将进一步收集更多患者的资料,进行更深入和完善的研究。
4 结论
综上所述,结合眼内窥镜的优势,针对眼外伤玻璃体切割术后硅油眼、晶状体囊膜不完整等特殊患者,巧妙地应用眼内窥镜行硅油取出联合IOL悬吊手术,使IOL精准悬吊于睫状沟,可有效提高患者的视力,保护患者的角膜内皮,显著降低手术并发症的发生率,使手术变得安全可控。眼内窥镜辅助下硅油取出联合IOL悬吊术是治疗晶状体囊膜不完整硅油填充眼的安全有效方法。
