不同输注速率的瑞马唑仑在全身麻醉诱导时的有效性及安全性研究
2023-07-10李思琦肖兴鹏
杨 璐, 张 瑾, 曹 红, 李思琦, 郑 岚,张 蕾, 马 岚, 肖兴鹏
(1. 长江航运总医院 麻醉科, 湖北 武汉, 430010; 2. 武汉大学人民医院 麻醉科, 湖北 武汉, 430060;3. 中共湖北省委党校, 湖北 武汉, 430300; 4. 湖北省武汉市第三医院 麻醉科, 湖北 武汉, 430062)
瑞马唑仑作为超短效镇静麻醉剂,对呼吸功能和血流动力学的影响较小[1-4], 被广泛应用于胃肠镜检查的静脉麻醉中[5-6], 在外科手术静脉麻醉诱导及维持中的研究也得到逐步开展[7-8]。研究[9-10]显示,瑞马唑仑诱导剂量分别以6 mg/(kg·h)和12 mg/(kg·h)输注速率进行麻醉诱导并取得了良好的诱导效果,但患者血压下降较显著,低血压发生率较高,未能有效体现瑞马唑仑对血流动力学影响较小的优点,同时持续输注速率较大时患者会出现呃逆等不良反应[11]。本研究通过降低瑞马唑仑麻醉诱导时的输注速率为3 mg/(kg·h), 探讨此输注速率在麻醉诱导中的安全性和有效性,为麻醉诱导提供更多的可行性方案,现报告如下。
1 资料和方法
1.1 研究对象
本研究经医院医学伦理管理委员会批准(2021K-C089)。选取计划行妇科手术治疗的女性患者80例。纳入标准: ① 择期行子宫肌瘤、卵巢囊肿、子宫脱垂等妇科手术治疗的女性患者; ② 年龄20~65岁者; ③ 体质量44~75 kg, 体质量指数(BMI) 18.5~23.9 kg/m2; ④ 美国麻醉师协会(ASA)分级Ⅰ~Ⅱ级; ⑤ 患者及其家属签署书面麻醉知情同意书。排除标准: ① 患者伴心、脑、肝、肺等重要脏器相关疾病及高血压病史; ② 患者有神经、精神等系统疾病者; ③ 具有长期服用镇静药物、抗抑郁药物史等患者; ④ 酒精或毒品依赖史者; ⑤ 未签署知情同意书者。按照随机数字表法分为A组和B组, A组瑞马唑仑诱导剂量为3 mg/(kg·h); B组瑞马唑仑诱导剂量为6 mg/(kg·h), 每组40例。2组患者年龄、体质量、BMI、ASA分级比较,差异无统计学意义(P>0.05), 见表1。
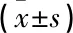
表1 2组患者的一般临床资料
1.2 麻醉方法
所有手术患者持续监测心率(HR)、心电图(ECG)、收缩压(SBP)、脉搏血氧饱和度(SpO2)及脑电双频指数(BIS值)。A组瑞马唑仑以3 mg/(kg·h), B组瑞马唑仑以6 mg/(kg·h)静脉泵注瑞马唑仑诱导麻醉(生产批号: 190905AK, 规格: 36 mg/瓶,江苏恒瑞医药股份有限公司),待患者意识消失后, 2组患者依次给予顺苯磺酸阿曲库铵0.2 mg/kg、舒芬太尼0.5 μg/kg后,气管插管,随后泵注瑞马唑仑0.5~1.0 mg/(kg·h)和瑞芬太尼8~10 μg/(kg·h)维持麻醉[12-13], 保持BIS值为40~60, 术中根据手术进展情况,适当追加舒芬太尼及顺苯磺酸阿曲库铵。若收缩压(SBP)<90 mmHg或比术前低于30%以下判断为低血压并使用升压药; 若SBP>160 mmHg或比术前高于30%以上判断为高血压并使用降压药; HR<50次/min或者比术前低30%以上时判断为心动过缓并使用阿托品。
1.3 观察指标
① 记录患者诱导前(T0)、意识消失时(T1)、插管前(T2)、插管后1 min(T3)、插管后5 min(T4)患者SBP、HR、BIS值的变化; ② 记录诱导用药量、意识消失时间(开始泵注瑞马唑仑至患者意识消失)、诱导成功率、注射部位痛病例数、诱导期呃逆病例数以及苏醒时间; ③ 麻醉诱导期间低血压、高血压及心动过缓病例数。
1.4 统计学方法
2 结 果
2.1 2组患者血压、心率及BIS值的比较
与T0相比, T1~T4时2组患者SBP及BIS值均降低(P<0.05), 且T2及T4时2组患者HR均降低,差异有统计学意义(P<0.05); 2组患者各时各指标比较差异无统计学意义(P>0.05), 见表2。
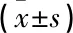
表2 2组患者血压、心率及BIS值的比较
2.2 2组患者麻醉诱导期间观察指标及苏醒时间的比较
与A组相比,B组诱导用药量较大,意识消失时间缩短,诱导期间的呃逆发生率增高,差异有统计学意义(P<0.05); 但2组患者在低血压、高血压、心动过缓、注射部位痛发生率及苏醒时间方面比较,差异无统计学意义(P>0.05), 见表3。

表3 2组患者诱导时观察指标的差异
3 讨 论
常规麻醉诱导中按照体质量计算的剂量手控推注虽起效迅速,但短时间内药物“峰谷效应”的出现导致患者血药浓度-过性升高,会相应引发一系列的不良反应。瑞马唑仑药代动力学呈线性,其持续输注半衰期为(6.8±2.4) min[4, 14], 清除与体质量无关,且时-量相关半衰期不受输注时间及输注药物总量的影响,不依赖肝脏代谢,主要经血液中非特异性酯酶迅速水解为几乎不具有药理活性的唑仑丙酸,且不易引起药物蓄积。瑞马唑仑的药代动力学特性一定程度上体现了其静脉诱导时,在用药方式上采用持续泵注的优势,使得患者血药浓度和效应部位药物浓度能更加平稳递增,达到理想的镇静效果,对血流动力学的影响轻微,用药总量少,镇静深度更加稳定可控。
BIS值是判断镇静深度的重要指标,研究[15-16]显示, BIS值小于63时, 95%的患者均无术中知晓的发生。本研究中2组患者意识消失时BIS平均值均在70以上,随着瑞马唑仑的持续输注,以及追加镇痛药物等, BIS值均逐渐降低并在插管前维持40~60, 术后2组患者对诱导插管期间的各种操作均无知晓的发生。
DOI M等[8]研究显示,采用瑞马唑仑6.0 mg/(kg·h)或12.0 mg/(kg·h)进行麻醉诱导,意识消失时间分别为102.0 s和88.7 s, 而采用丙泊酚2.0~2.5 mg/kg进行麻醉诱导,其意识消失时间仅为78.7 s, 提示瑞马唑仑的起效时间相对于丙泊酚较为缓慢,本研究结果也表明瑞马唑仑诱导时患者意识消失时间比丙泊酚诱导时要显著延长。
研究[17-19]结果表明,静脉推注瑞马唑仑时患者的平均诱导剂量为0.30 mg/kg, 但DOI M等[8]研究显示持续输注时的平均诱导剂量分别为0.17 mg/kg[瑞马唑仑6.00 mg/(kg·h)]及0.29 mg/kg[瑞马唑仑12.00 mg/(kg·h)], 本研究中, A组及B组诱导剂量分别为0.18 mg/kg和0.21 mg/kg, 2个研究结果均表明持续输注时的诱导剂量显著低于单次推注,对于瑞马唑仑这种诱导用药方案可能更具有用药量较少的优势。本研究结果中诱导剂量与DOI M等[8]研究结果有差异,分析原因可能为瑞马唑仑的剂型不一致导致。
诱导及术中的低血压对患者术后苏醒及认知功能恢复有着显著的影响。在本研究中,诱导期间2组患者血压虽然均逐渐降低,但绝大多数患者仍维持在正常水平,低血压及高血压的发生率较低,对患者苏醒时间未见到显著影响, 2组患者的心率在诱导期间也逐渐降低,在气管插管时(T3)患者心率突然升高,这可能因插管操作对气管黏膜的刺激引起心率刺激性反应导致。本研究中6 mg/(kg·h)输注速率时呃逆发生率显著增高,其产生机制是因为瑞马唑仑药物本身引起还是此药物中的各种佐剂引起,仍需要深入研究。
本研究中的研究对象为妇科手术的女性患者,对于男性患者诱导时的输注剂量及诱导期间观察指标的变化情况并不知晓,因此本研究组未来将在男性患者中开展有关瑞马唑仑诱导方案的深入研究。
综上所述,瑞咪唑仑作为一种超短效苯二氮类药物在全麻诱导中使用,诱导剂量为3 mg/(kg·h)和6 mg/(kg·h)的输注速度都是有效的,在此剂量下瑞马唑仑没有显著的剂量依赖性血压和心率改变,因此2种诱导方案对于血流动力学稳定性来说同样安全,但3 mg/(kg·h)的输注速率可以显著减少药物用量及诱导期间的呃逆发生率,更加有利于麻醉医师用药时的安全性。
