妊娠期自主盆底肌锻炼对保护盆底肌肌群功能的效果评价
2023-07-05毛旭影王苏梅张巍颖石黎元禤铃钧
毛旭影 李 环 胡 艳 王 玥 王苏梅 张巍颖 石黎元 禤铃钧
1.安徽医科大学北京大学深圳医院临床医学院第五临床医学院妇产科学 (广东 深圳 518000)
2.广东省深圳市北京大学深圳医院妇产中心 (广东 深圳 518000)
3.广东省深圳市北京大学深圳医院超声科 (广东 深圳 518000)
女性盆底功能障碍(Pelvic floor dysfunction, PFD)是指盆底支持结构缺陷、损伤及功能障碍造成的疾患。据统计其发病率已高达20%-40%,我国女性PFD患病人数高达2亿。在导致PFD的众多原因中,已证实妊娠、分娩重要的致病因素,大部分PFD患者有足月妊娠经历[1]。尚未有数据表明剖宫产对盆底肌有明确保护作用。妊娠期随着子宫的增大,腹部压力持续增加,对盆底的压力增加及体型的改变引起盆腹动力改变,是PFD主要致病因素之一。现我国对妊娠期盆底肌进行干预保护机制尚不健全,而基础凯格尔运动已被证实对于治疗轻度的压力性尿失禁(stress urination incontinence, SUI)、盆腔器官脱垂(pelvic organ prolapse, POP)有效,国际上对妊娠期妇女盆底肌运动指导已初具雏形,我国由于未妊娠女性对保护盆底功能知识缺乏或掌握不准确,且妊娠期自主盆底肌锻炼对于PFD的发生有预防性作用仍未得到证实。对此,本研究就于北京大学深圳医院产检79名初产妇进行专科医师宣教后配对分组开展自主凯格尔运动,采用盆底肌肌力、盆底超声、调查问卷、电生理等方法,从多维度评估妊娠期自主凯格尔运动对盆底肌肌群功能保护效果,61人完成随访,报道如下。
1 资料与方法
1.1 一般资料前瞻性研究。选择2020年6月至2022年1月拟于我院产检及分娩62例孕产妇。将所有研究对象经宣教后配对分为两组,对照组28例,运动组33例。对照组年龄25~39岁,平均年龄(30.6±2.4)岁。运动组年龄25~40岁,平均年龄(31.3±2.6)岁。
纳入标准:年龄20~40岁;我院产科建档的孕16周及以前的单胎初产孕妇,且拟于我院分娩;无大月份早产或引产史;同意进行该研究,签署知情同意书,并能坚持配合随访。排除标准:妊娠合并严重内科疾病(配合完成课题研究有困难);合并尿失禁及盆底器官脱垂;有宫颈机能不全史、反复流产史、严重便秘、慢性咳嗽等病史;有产科合并症(如先兆流产、宫颈机能不全、胚胎停育等);临床研究依从性不佳者;坚持随访有困难者。
1.2 方法(1)募集拟于我院产检及分娩的初产妇收集基线资料,对符合入排标准的研究对象通过宣教,自愿分组为运动组(妊娠期凯格尔运动组)、对照组。运动组组孕妇从妊娠期28周起至分娩前在专业医师指导下做盆底肌肉锻炼,余均同对照组;对照组按照一般诊疗常规进行,无特殊干预措施。(2)基础盆底肌锻炼:即凯格尔运动。指导运动组产妇在不同姿势下收缩盆底肌快肌和慢肌来达到盆底肌锻炼效果。锻炼快肌:用最大肌力连续收缩和放松,每次约1s,休息2-3s;锻炼慢肌:用最大肌力收紧并坚持5-10s,随后放松5~15s。期间注意腹肌每天累计20min且每周至少2天锻炼即为有效锻炼。(3)盆底超声及电生理指标测量均同一名专业医师和康复师操作。
1.3 观察指标(1)比较两组产妇的年龄、孕前孕后BMI、孕周、新生儿体重的差异、生产方式差异;(2)比较两组产妇产后6周时SUI、POP及性欲减低等发生情况。(3)比较两组产妇孕前和产后6周逼尿肌厚度、会阴体长度和厚度、肛提肌裂口面积超声测量指标的差异;比较产后两组产妇产后6周Valsalva 状态下膀胱移动度、尿道旋转角、膀胱后角超声测量指标的差异;(4)比较两组间产妇产后6周电生理差异。
1.4 统计学方法使用SPSS Statistics 26.0软件进行统计分析。计量资料符合正态分布的以(±s)表示,组间比较采用两独立样本t检验;不符合正态分布的以M(P25,P75)表示,组间比较采用Wilcoxon符号秩和检验。计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 对照组与实验组基线资料比较两组产妇年龄、产前产后BMI、孕期、新生儿体重、顺产率的差异均无统计学意义(P值均大于0.05),见表1。
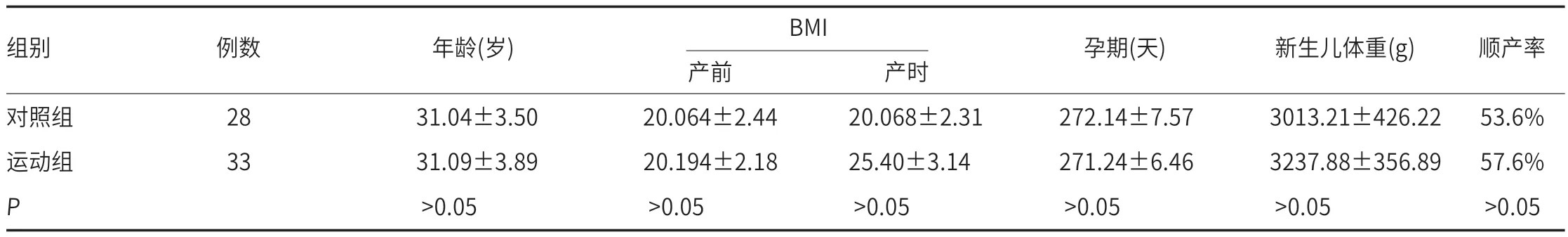
表1 对照组与实验组基线资料比较
2.2 对照组与实验组产妇产后6周时盆底肌功能障碍发生情况比较61例产妇中存在性欲减低共14例(22.9%),两组比较性欲减低发生率有统计学意义(P<0.05),SUI、POP发生率的差异均无统计学意义(P>0.05),见表2。

表2 对照组与实验组产后6周时SUI、POP、性欲减低发生率(例)
2.3 对照组与实验组产妇产前及产后6周盆底超声指标比较产前基线期两组逼尿肌厚度、会阴体长度、会阴体厚度、肛提肌裂口面积差异均无统计学意义(P>0.05);产后6周时测量两组产妇逼尿肌厚度、会阴体长度差异存在统计学意义(P<0.05);会阴体厚度、肛提肌裂口面积无统计学意义(P>0.05)。产后6周时在Valsalva状态下测量两组产妇膀胱移动度、尿道旋转角差异存在统计学意义(P<0.05);膀胱后角差异无统计学意义(P>0.05),且对照组膀胱移动度、尿道旋转角、膀胱后角平均值均大于实验组,见表3。

表3 对照组与实验组孕前、产后6周盆底盆底超声指标对比
2.4 对照组与实验组产妇产后电生理指标比较两组产妇电生理参数比较,对照组盆底肌II类肌纤维最大肌力平均值小于实验组,且差异存在统计学意义(P<0.05);测量Ⅰ类、Ⅱ类肌纤维肌力时腹肌参与度平均值对照组均大于实验组,且差异存在统计学意义(P<0.05);其余观察指标两组差异无统计学意义。见表4。

表4 对照组与实验组产妇产后6周电生理指标比较
3 讨 论
3.1 妊娠、分娩对女性盆底肌影响女性盆底是由封闭骨盆出口的多层肌肉和筋膜组成,有尿道、阴道和直肠贯穿其中。盆底肌肉群、筋膜、韧带及神经共同构成了复杂的盆底支持系统,其互相作用和支持,把子宫、膀胱和直肠等盆腔脏器承托于正常位置。盆底整体理论认为,盆底支持结构的损伤会导致盆腔器官位移,并引起相应的功能异常。盆底支持结构的损伤包括有急性损伤和长期腹压增加导致的慢性损伤。在导致PFD的众多原因中,已证实妊娠、分娩尤其是经阴道难产是最重要的致病因素,大部分POP患者有经阴道分娩经历[2-3]。
妊娠及分娩引起PFD的机制包括盆腹动力异常、盆底组织慢性损伤及急性损伤以及盆底肌肉去神经化。女性妊娠期间,随着胎儿和子宫的增大,腹部压力也逐步增加,随之对盆底肌的负荷也逐步增加;同时妊娠期女性体型的改变还引起盆腹动力改变,来自腹部及胸廓运动的压力传导方向发生改变,更多的压力作用于盆底而不是尾骨;另外,随着腹部的增大,腹直肌变薄且易发生分离,腹壁的力量减弱,也影响压力的传导方向。Landon等[4]对比了孕妇和非孕妇的腹直肌筋膜,发现孕期筋膜会更薄弱,与无SUI的女性相比,有SUI者其筋膜力量更弱。上述持久的压力可引起盆底肌肉及筋膜的慢性损伤。分娩过程中盆底支持结构则会遭遇强大快速的冲击。第二产程中,盆底肌肉筋膜最大程度延伸。如果产程过长或过快、胎儿过大等,也可使盆底肌纤维过度拉伸甚至断裂,过度的牵拉或会阴侧切还会引起神经损伤,导致肌肉和结缔组织的部分去神经化,后者则可引起盆底肌肉“瘫痪”[5-6]。去神经化具体机制不明,有些研究者认为与阴部神经末梢运动潜伏期的延长有关[7]。
妊娠及分娩期容易引起盆底损伤的高危因素有:妊娠期体重增加过多、巨大胎儿、分娩过程中产程延长或产程过快[8]。而盆底肌先天发育及后天锻炼的情况一定程度上也会影响盆底损伤的程度。有些女性会更容易发生分娩相关的结缔组织损伤,这与其本身结缔组织的薄弱有关。已有研究证实胶原的质量和数量与盆底肌功能密切相关[9]。对肛提肌的影像学研究发现脱垂程度与盆底肌肉强度和肌纤维数量有关。肌纤维强壮、弹力大可在一定程度上对抗分娩带来的冲击,更容易恢复正常。
本研究就以上妊娠及分娩对女性盆底肌主要影响因素及原理,设计随访盆底肌肌肉厚度、生活质量问卷调查、电生理等检测指标,以初步证实妊娠期盆底肌锻炼可以增强抗损伤能力从而减少产后盆底肌功能障碍发生率。
3.2 妊娠期自主盆底肌锻炼对盆底肌肌群保护效果评价盆底肌锻炼,即凯格尔运动,1948年由美国妇科医生Arnold Kegel首次提出,即有意识地对以肛提肌为主的盆底肌肉进行自主性收缩,以加强盆底肌肉力量,从而改善女性盆腔脏器脱垂和尿失禁的问题。患者必须足够时间且正确的肌肉锻炼才能最大限度地发挥凯格尔运动的益处。然而,根据Zanetti等[10]的研究,大约30%的女性无法正确收缩骨盆底肌肉。根据McLennan等人的研究,46.1%的患者没有收到有关凯格尔运动的信息[11]。本实验初期对拟入组初产妇进行一对一科学有效的凯格尔运动宣教,并建立微信群组在孕期随时指导运动,结果表明,在产妇理解盆底肌损伤机制及保护机制后,有益于依从性及目的性的实施盆底肌锻炼,也有利于产后及时筛查盆底肌功能障碍。张爱萍等[12]也提到,正确的心理干预可以辅助盆底物理康复治疗,改善产妇生活质量。我们的观察结果也与Davenport等[13]人报道的结果相一致,同时他们还提出,在怀孕期间进行或不进行其他类型运动的盆底肌训练,可将产后尿失禁的风险降低37%。在Woodley等[14]的研究表明,这种风险降低了29%。
本实验两组女性产后早期超声对比,对照组的膀胱移动度、尿道旋转角大于运动组,且两组间差异均有统计学意义,说明这些盆底相关器官改变差异可能与妊娠期自主盆底肌锻炼相关,且这与毛永江等[15]研究一致,产后早期盆底肌损伤体现于膀胱症状上较为常见。一些研究者发现孕期进行盆底肌锻炼对预防产后尿失禁的发生有帮助[16-19]。Mørkved等[20]的系统回顾表明在妊娠期间进行盆底肌锻炼有助于预防和治疗尿失禁,指出盆底肌肉训练有积极的作用。但锻炼的效果与锻炼是否正确有直接关系。如果没有关于盆底肌肉的正确收缩的指导,效果会大打折扣。
由于本实验随访时间较短,未能评估妊娠期盆底肌锻炼对远期尿失禁的预防及治疗。但可以肯定的是,在产前对产妇指向性宣教盆底肌保护及盆底肌锻炼对产后盆底肌健康问题的产后生活质量是有益的。
同时本研究两组产妇产前基线期逼尿肌厚度、会阴体长度、会阴体厚度、肛提肌裂口面积差异均无统计学意义(P>0.05);产后6周时测量两组产妇逼尿肌厚度、会阴体长度差异存在统计学意义(P<0.05)。产后6周时在Valsalva状态下测量两组产妇膀胱移动度、尿道旋转角差异存在统计学意义(P<0.05);对照组膀胱移动度、尿道旋转角、膀胱后角平均值均大于实验组。可以得出,虽然自主凯格尔运动无论运动组还是对照组盆底肌功能都较孕前有所下降,但孕期自主盆底肌锻炼,可加强盆底肌抗损伤能力,运动组较对照组盆底肌产后恢复能力更佳。所以在妊娠期盆底肌肉锻炼是有益于保护盆底肌功能,并且能减少妊娠及何种方式分娩对盆底肌的损伤。有学者提出盆底肌锻炼后因为盆底肌肉过厚引起生殖道裂孔变小可能导致难产或阴道及盆底肌肉裂伤。本实验结果证实两组产妇肛提肌裂口面积差异比较无统计学意义(P>0.05),这与Demirel G等[21]实验结果一致,Demirel G等研究的结果不支持怀孕前或怀孕期间经常锻炼的妇女比不锻炼妇女的肛提肌面积更狭窄从而容易引起难产的观点。
两组产妇电生理参数比较,对照组盆底肌Ⅱ类肌纤维最大肌力平均值小于实验组,且差异存在统计学意义(P<0.05),这与李娟等[22]观点一致,产前盆底肌指导对于盆底肌Ⅱ类肌纤维保护效果更佳。其中测量Ⅰ类、Ⅱ类肌纤维肌力时腹肌参与度平均值对照组均大于实验组,且差异存在统计学意义(P<0.05),也再次证实产前盆底肌锻炼指导及妊娠期盆底肌锻炼不同程度的联系,可以有助于产后盆底肌康复。
综上所述,初产妇通常对一般妊娠相关盆底风险没有足够的了解,因此,我们建议全科医生、产科医生、妇科医生、泌尿科医生和理疗师等专业专家团队应掌握凯格尔运动的正确方法以及如何正确收缩盆底肌肉,可以在必要时为产妇提供并推广足够的盆底知识和盆底肌保护指导。建议在怀孕期间独立参加盆底肌锻炼的女性,需为孕期没有任何骨盆底疾患、能够正确掌握并能骨盆底肌肉适当力度收缩的女性;此外,为了达到更好的效果,建议患者在产后于专科监督及指导下定期进行盆底康复。以上措施有利于女性盆底肌功能保护及远期预后。
