HIFU联合宫腔镜电切术治疗育龄期单发巨大Ⅱ型黏膜下子宫肌瘤2例报道并文献复习
2023-06-28吴含
吴含
黏膜下子宫肌瘤(submucosal uterine fibroids,SUF)是女性常见的良性肿瘤之一,由于SUF瘤体部分凸向宫腔,导致子宫内膜面积增大以及宫腔形态的改变,常引起月经量增多、流产以及不孕等问题[1]。根据肌瘤发生的部位不同,国际妇产科联盟(international federation of gynecology and obstetrics,FIGO)将其分为三型:0型完全位于子宫腔内;Ⅰ型向子宫壁内延伸少于50%;Ⅱ型向子宫肌壁内延伸大于50%。0型及Ⅰ型SUF通过宫腔镜手术切除常可获得较满意的治疗效果。而针对Ⅱ型黏膜下子宫肌瘤,尤其体积巨大者(大于4 cm),单纯宫腔镜或腹腔镜肌瘤剔除手术均存在较高的病灶残留、子宫穿孔、感染、切口愈合不良及术后妊娠子宫破裂等风险,不利于育龄期女性生育功能的恢复[2]。如何缩小Ⅱ型SUF病灶体积或转换肌瘤类型,为宫腔镜手术完整切除病灶创造条件,并降低宫腔镜手术并发症,成为了临床关注的重点。近年来,随着高强度聚焦超声(high intensity focused ultrasound,HIFU)技术的发展,其能在微创条件下有效缩小肿瘤体积特点,渐渐被应用于子宫肌瘤的治疗。如何充分利用HIFU的优点来降低Ⅱ型单发巨大SUF的治疗难度,增加治疗效果是目前探索的热点。现分析我院通过HIFU联合宫腔镜切除术诊治的2例育龄期单发巨大Ⅱ型SUF病例,结合文献进行探讨。
1 资料与方法
1.1 一般资料 回顾性分析德阳市人民医院2019年1月—6月诊治的2例育龄期单发巨大Ⅱ型SUF病例的临床诊疗经过及随访结果。患者1,女,29岁,因月经量过多3+年就诊。MRI显示单发巨大Ⅱ型SUF,位于子宫前壁至左前壁。MRI测量三维径线数据为6.9 cm×6.0 cm×5.8 cm,V=125.66 cm3,血红蛋白91 g/L,无治疗禁忌证,见图1A。患者2,女,32岁,因月经量过多1+年就诊。MRI显示单发巨大SUF,主要位于子宫左侧壁,三维径线7.8 cm×6.5 cm×5.4 cm,V=143.28 cm3,血红蛋白88 g/L,无治疗禁忌证,见图2A。
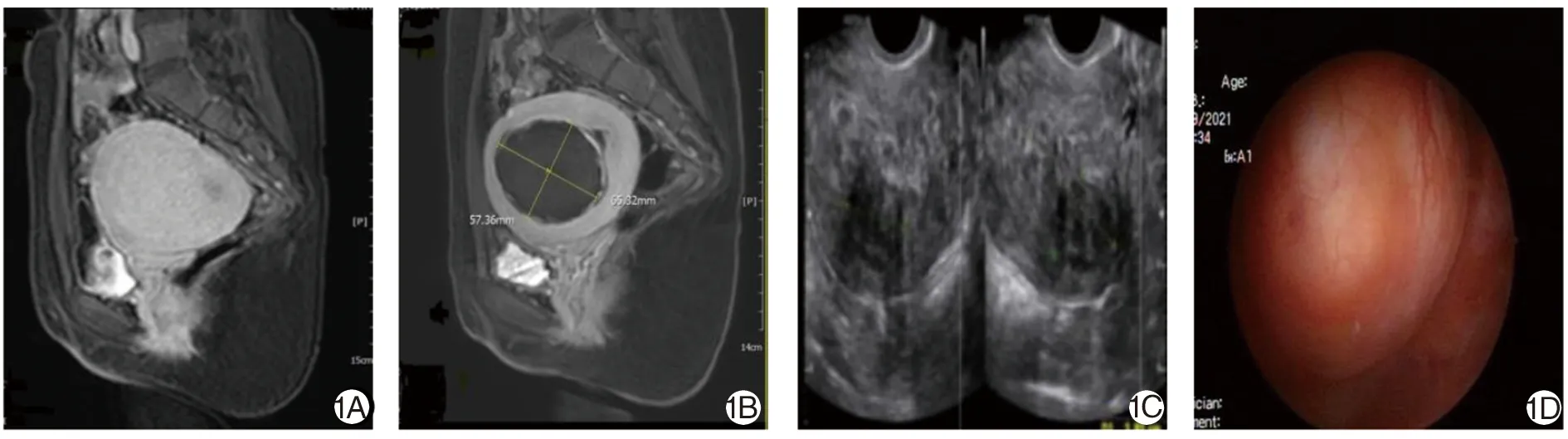
1A HIFU治疗前MRI 1B HIFU治疗后MRI 1C HIFU后3月彩超图 1D 宫腔镜手术图图1 患者1 MRI、彩超及宫腔镜手术图像
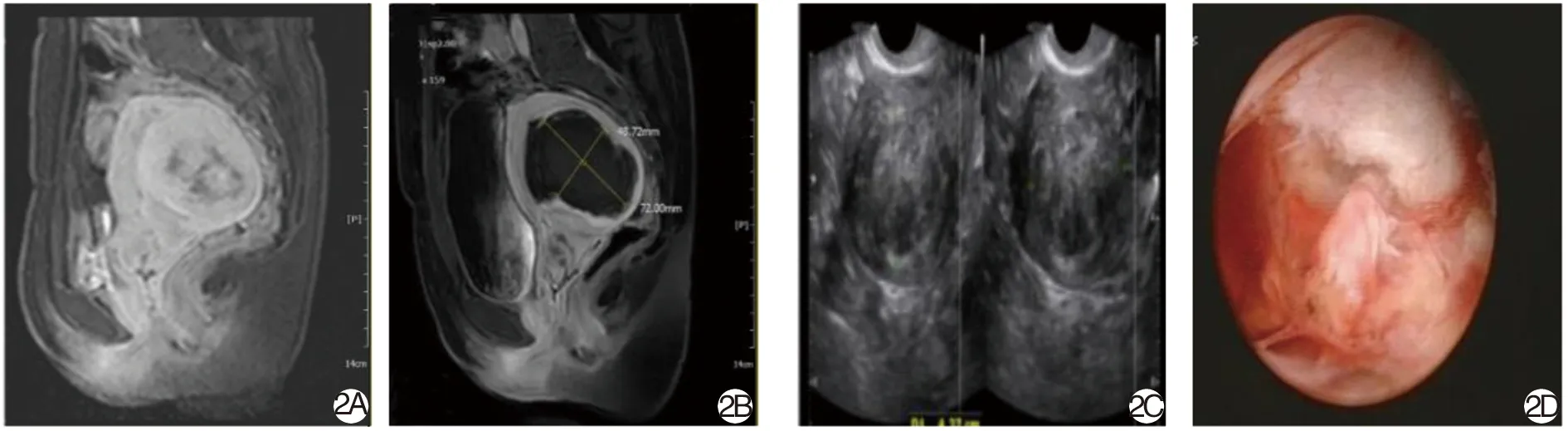
2A HIFU治疗前MRI 2B HIFU治疗后MRI 2C HIFU后4月彩超图 2D 宫腔镜手术图图2 患者2 MRI、彩超及宫腔镜手术图像
1.2 方法
1.2.1 盆腔MRI对肌瘤进行定位及测量。根据肌瘤三维径线,即长度(Length,L)、宽度(Width,W)、厚度(Thickness,T),计算肌瘤体积V(Volume,V),V=π/6×L×W×T,计算
方法参考文献[3]。通过超声引导下实时监控进行HIFU治疗。选择枸橼酸芬太尼1 μg/kg 与咪达唑仑0.03 mg/kg静脉推注进行麻醉。将下腹部完全浸泡入经脱气处理的纯水域中,选择治疗功率为240~300 w,以θ轴为90°完全覆盖肌瘤扫描定制计划后开始治疗。由深面至浅面,由足侧至头侧开始治疗,待肌瘤病灶内被整体灰度变化覆盖,彩色多普勒超声提示病灶内无血流信号且超声造影显示明显无灌注区时,治疗终止(JC200系统,中国重庆)。
1.2.2 治疗后4天复查MRI查看治疗区域灰度变化,测量无灌注区域三维径线,计算得出无灌注区体积V1(V1=π/6×L1×W1×T1),肌瘤消融率=(V1/V)×100%。治疗后4月彩超复查肌瘤类型及大小变化情况,计算HIFU治疗后肌瘤体积V2(V2=π/6×L2×W2×T2),肌瘤缩小率=(V2-V)/V×100%。
1.2.3 最后行宫腔镜等离子电切术切除肌瘤病灶(德国 STORZ 宫腔镜系统)。宫腔镜电切术后予以头孢克肟200 g/d抗感染治疗5天,使用屈螺酮炔雌醇0.03 mg/3 mg/d治疗及避孕3月,随访患者术后并发症、月经情况、是否妊娠等。
2 结果
2.1 HIFU治疗后资料 患者1经HIFU治疗后4天,复查MRI提示无灌注区为大小6.5 cm×5.7 cm×5.8 cm,V1=112.4 6 cm3,消融率为89.5%,见图1B。术后4月复查彩超提示转换为Ⅰ型SUF,三维径线为3.9 cm×2.3 cm×1.9 cm,V2=8.92 cm3,肌瘤缩小率为92.9%,见图1C。患者2经HIFU治疗后4天,复查MRI提示无注区大小为7.2 cm×6.3 cm×4.8 cm,V1=113.94 cm3,消融率为79.52%,见图2B。术后4月复查彩超提示转换为Ⅰ型SUF,三维径线为3.4 cm×2.7 cm×2.1 cm,V2=10.1 cm3,肌瘤缩小率为93.0%,并见宫腔内大小4.3 cm×4.5 cm×3.7 cm的游离弱回声团,见图2C。
2.2 宫腔镜手术治疗情况 复查彩超后第3天即行宫腔镜电切术治疗。患者1宫腔镜下呈Ⅰ型SUF形态,治疗时长15 min,术中出血约30 mL,见图1D。患者2彩超后第2天阴道自行排出4.0 cm×3.8 cm×3.0 cm肌瘤组织,病理检查证实为坏死的平滑肌瘤组织,后行宫腔镜手术切除子宫内残余Ⅰ型SUF病灶,手术时长约17 min,术中出血约25 mL,见图2D。
2.3 随访情况 HIFU治疗后2周内,2例患者均存在一定程度的腹部隐痛及阴道流液症状,未出现子宫穿孔、肠道损伤、膀胱损伤、水中毒及闭经等严重不良反应,予以抗生素治疗5天后症状减轻。HIFU治疗后4月,2组患者月经量较术前明显减少,患者1血红蛋白升高至120 g/L,患者2血红蛋白升高至128 g/L。 宫腔镜术后避孕3月,停止使用屈螺酮炔雌醇后,2组患者月经量恢复正常。患者1术后8月自然受孕,患者2术后12月自然受孕,孕39周均因个人意愿行剖宫产终止妊娠,剖宫产术中均未见子宫肌瘤残留,剖宫产术中术后未见并发症。
3 讨论
巨大Ⅱ型SUF是影响育龄期女性生育的常见疾病之一[4]。针对育龄期妇女大于4 cm的单发Ⅱ型SUF,既往常推荐宫腔镜手术分两阶段治疗或者宫腹腔镜联合肌瘤挖除术,术中术后易出现并发症,尤其对子宫肌壁完整性的损伤,增加术后妊娠期子宫破裂的风险[5]。 对于Ⅱ型SUF亦有采取子宫动脉栓塞治疗的方法,由于栓塞也造成了内膜血液供应的减少,导致术后闭经风险增加[6]。因此。以上方法均不是育龄期有生育要求妇女最优治疗选择。
HIFU是20世纪50年代被应用于临床治疗的技术,最初被用于治疗神经系统功能紊乱,逐渐拓展应用至各类实体性肿瘤的治疗[7]。其原理是将体外超声波聚焦到体内肿瘤区域,使局部产生65℃~85°C高温,并维持一定时间,产生热效应和空化效应使肿瘤细胞蛋白质失活、细胞凋亡并发生凝固性坏死,精准消融肿瘤组织的同时可以避免损伤治疗区域以外的正常组织,从而达到缩小肿瘤的治疗目的。相对于传统手术切除而言,HIFU技术具有病人耐受性强、花费更低、操作时间更短等优点,在治疗育龄期子宫肌瘤方面有独特优点。研究[8]显示HIFU可用于多种类型的子宫肌瘤治疗,可在不同程度上缩小子宫肌瘤体积,消融率在25%~99%之间,平均消融率可达(71.15±19.66)%,与传统的子宫肌瘤切除术具有相似的症状缓解率。然而,不同文献报道的肌瘤缩小率则差异较大[9]。且即使消融率达99%的肌瘤,在术后随访过程中亦常见肌瘤残存,肌瘤消融率与实际肌瘤缩小率尚存在较大差异。因此,对于巨大子宫肌瘤单纯的HIFU治疗往往不能达到完全消除肌瘤的目的。
宫腔镜手术是一门相对成熟的微创手术,广泛应用于治疗小于4 cm的各类黏膜下子宫肌瘤,手术安全性及有效性得到临床的肯定。而对于巨大Ⅱ型SUF,直接进行宫腔镜手术治疗,操作难度大,并发症较多[10]。若巨大Ⅱ型SUF经HIFU治疗后,出现体积缩小或发生类型转化,则可以为宫腔镜手术完整切除病灶创造有利条件[11]。有报道[5]显示部分肌瘤经HIFU治疗后,可由Ⅱ型转化为Ⅰ型或0型;对于部分未能发生类型转化的肌瘤,若能明显缩小肿瘤体积,也可在一定程度上改善症状,增加女性受孕概率。
纳入本次研究的2位患者均为育龄期单发的巨大Ⅱ型黏膜下子宫肌瘤,经HIFU治疗后,肌瘤体积明显缩小,术后随访转化为Ⅰ型,经宫腔镜手术治疗后完全切除了肌瘤病灶,术后症状缓解,均于术后2年内顺利完成生育,取得了满意的治疗效果,提示HIFU联合宫腔镜手术治疗巨大Ⅱ型SUF是可行的。廖萍等[12]学者在一项12例HIFU联合宫腔镜治疗巨大Ⅱ型SUF的研究中发现,1例患者自发完整排出肌瘤,3例转为0型,6例转为Ⅰ型,2例仍为Ⅱ型,未能自行完整排出肌瘤的患者均经宫腔镜手术治疗后完整切除了病灶,且不良反应轻微,仅1例患者出现了轻微下肢麻木,无严重不良反应发生,提示联合治疗效果显著且安全性高。与本研究相比,均出现了肌瘤类型转化的情况,且向Ⅰ型SUF转化的现象多见,有利于后续宫腔镜手术完整切除病灶。另一项关于所有类型子宫肌瘤患者经HIFU治疗后妊娠情况的回顾性分析显示,术后83.6%患者受孕,其中48.4%的患者完成分娩,妊娠并发症主要为前置胎盘、第三产程延长、产后出血伴退行性肌瘤排出等,且未见子宫破裂发生[13]。而针对巨大Ⅱ型SUF患者治疗后的妊娠情况报道则较少见。本研究中,2例患者均因个人意愿选择剖宫产术结束分娩,术中术后未出现严重并发症,提示HIFU联合宫腔镜手术治疗育龄期单发的巨大黏膜下子宫肌瘤具有一定的临床应用价值,可能对减少术后妊娠并发症的发生有积极意义。本研究中2位患者均取得了较好的治疗效果,取决于患者肌瘤均为单发,HIFU操作有针对性,且经HIFU治疗后肌瘤体积明显缩小,并转化成为Ⅰ型SUF,为宫腔镜手术切除创造了有利条件。因此,术前准确地评估肌瘤数量、类型、位置、血供、距离浆膜面的距离、避免内膜损伤等均是治疗成功的前提,严格参照HIFU治疗的适应症选择患者是减少并发症的重要保证[14]。
然而HIFU操作中,如何有效地让Ⅱ型SUF发生类型转换,以及如何增加肌瘤的消融率和术后缩小率,进一步增加治疗效力仍是限制其发展的重要问题。研究[15]显示,MRI联合HIFU治疗前后的超声造影技术,能更准确评估肌瘤营养血管情况,有利于评估HIFU治疗效果。在HIFU治疗前列腺癌的研究[16]中发现,使用MRI监测下实时HIFU治疗,可以更好地监测病灶内的温度变化,增加病灶热损伤的精准度,同时也能更好地避免周围组织的破坏,有利于病灶的消融,展现出优于超声引导治疗的效果。近期研究将二氧化硅包覆纳米颗粒技术应用于HIFU治疗当中,当纳米颗粒进入肿瘤部位后,在局部释放氧气及过氧化氢,增强超声成像信号,可进一步提高HIFU的效能[17-18]。
综上所述,HIFU联合宫腔镜治疗育龄期单发的Ⅱ型巨大SUF可在一定程度上保留子宫完整性,促进肌瘤类型发生转化,减少妊娠并发症的发生。HIFU及宫腔镜两种微创治疗的优势叠加治疗方案,既解决了既往单一治疗手段的局限性,又充分体现了新时期的医学人文关怀,为育龄期有生育要求的SUF患者提供新的治疗选择。但目前相关研究病例数量仍较少,尚需更多的病例积累来充分评估其有效性及安全性。
