瘢痕子宫合并妊娠期甲状腺功能减退症对妊娠结局与母婴健康状况的影响
2023-06-26林敏
林敏


【摘要】 目的:分析瘢痕子宮合并妊娠期甲状腺功能减退症(甲减)对妊娠结局与母婴健康状况的影响。方法:回顾性分析暨南大学附属顺德医院妇产科2021年2月-2022年2月收治的300例分娩产妇,其中瘢痕子宫合并妊娠期甲减孕产妇100例(A组)、单纯瘢痕子宫孕产妇100例(B组)、单纯妊娠期甲减孕产妇100例(C组),分析三组孕产妇的甲状腺功能、分娩结局及母婴结局。结果:A组游离四碘甲状腺原氨酸(FT4)、促甲状腺激素(TSH)、甲状腺过氧化物酶抗体(TPO-Ab)水平均高于C组、B组,且三组FT4、TSH、TPO-Ab水平对比,差异均有统计学意义(P<0.05)。A组住院时间、总产程时间均长于B组、C组,B组剖宫产率低于C组、A组,差异均有统计学意义(P<0.05)。B组胎儿宫内窘迫发生率、新生儿体重均低于C组、A组,A组新生儿出生后5 min Apgar评分低于B组、C组(P<0.05),B组妊娠期糖尿病、妊娠期高血压、贫血发病率均低于C组、A组,差异均有统计学意义(P<0.05)。结论:瘢痕子宫合并妊娠期甲减疾病不利于母婴健康,重点在于监测,防范风险。
【关键词】 瘢痕子宫 妊娠期甲状腺功能减退症 妊娠结局 母婴健康状况
[Abstract] Objective: To analyze the impact of scarred uterus combined with hypothyroidism during pregnancy on pregnancy outcomes and maternal and infant health status. Method: A retrospective analysis was conducted on 300 postpartum women admitted to the Obstetrics and Gynecology Department of Shunde Hospital Affiliated to Jinan University from February 2021 to February 2022, including 100 pregnant women with scarred uterus and gestational hypothyroidism (group A), 100 pregnant women with simple scarred uterus (group B), and 100 pregnant women with simple gestational hypothyroidism (group C). The thyroid function, delivery outcomes, and maternal and infant outcomes of the three groups of pregnant women were analyzed. Result: The levels of free tetraiodothyronine (FT4), thyrotropin (TSH), and thyroid peroxidase antibody (TPO-Ab) in group A were higher than those in group C and group B, the levels of FT4, TSH, and TPO-Ab in the three groups were statistically significant (P<0.05). The hospitalization time and total labor process in group A were longer than those in group B and group C, the cesarean section rate in group B was lower than those in group C and group A, the differences were statistically significant (P<0.05). The incidence and neonatal weight of fetal distress in group B were lower than those in group C and group A, and the Apgar score 5 minutes after birth in group A was lower than those in group B and group C (P<0.05), the incidence of gestational diabetes mellitus, gestational hypertension and anemia in group B were lower than those in group C and group A, the differences were statistically significant (P<0.05). Conclusion: Scared uterus combined with hypothyroidism during pregnancy is not conducive to maternal and infant health, and the focus is on monitoring and preventing risks.
[Key words] Scarred uterus Hypothyroidism during pregnancy Pregnancy outcome Maternal and infant health status
First-author's address: Shunde Hospital Affiliated to Jinan University, Foshan 528305, China
doi:10.3969/j.issn.1674-4985.2023.14.032
近年来,剖宫产率有所增加,瘢痕子宫再次妊娠的孕产妇有所上升。此类患者瘢痕由剖宫产、子宫肌瘤剔除术等引起,导致子宫受损[1-2]。研究指出,瘢痕子宫再次妊娠发生子宫破裂、羊水增多等风险逐渐增加,严重影响母婴健康[3]。据报道,瘢痕子宫再次妊娠时会增加各种并发症的发生[4]。妊娠期甲状腺功能减退症(甲减)表现为精力不济、昏昏欲睡等症状,且这些症状与妊娠反应相类似,易被忽视,进而引起新生儿出现智力发育障碍、功能发育迟缓、畸形等[5]。目前,临床关于瘢痕子宫合并妊娠期甲减对妊娠结局与母婴健康状况的研究尚不明确,本研究分析三种不同孕产妇妊娠结局与母婴健康状况,旨在为临床后续研究提供参考、数据论证。
1 资料与方法
1.1 一般资料 回顾性分析暨南大学附属顺德医院妇产科2021年2月-2022年2月收治的300例分娩产妇为研究对象,纳入标准:(1)符合妊娠期甲减诊断标准或瘢痕子宫诊断标准的孕产妇;(2)无精神疾病;(3)依从性较好。排除标准:(1)孕前患有甲状腺功能减退症或其他甲状腺相关疾病;(2)合并卵巢囊肿、妇科肿瘤等相关疾病;(3)合并心肺、肝肾功能障碍;(4)其他不适合或不愿参加本次研究。A组为瘢痕子宫合并妊娠期甲状腺功能减退孕产妇,B组为单纯瘢痕子宫孕产妇,C组为单纯妊娠期甲状腺功能减退孕产妇。本研究经本院医院伦理委员会批准。产妇对本次研究知情且同意。
1.2 方法 (1)对比三组甲状腺功能。所有患者首次就诊时,空腹抽取患者静脉血5 mL,采用COBAS e602型全自动免疫分析仪(罗氏)检测,游离四碘甲状腺原氨酸(FT4)、促甲状腺激素(TSH)、甲状腺过氧化物酶抗体(TPO-Ab)。(2)对比三组分娩结局。分娩孕周、分娩方式、产程时间、产时出血量、子宫破裂发生率、住院时间。(3)对比三组孕产妇结局。妊娠期糖尿病、妊娠期高血压、贫血、血栓、肝内胆汁淤积症、低蛋白血症。(4)对比三组胎儿结局。包括胎儿宫内窘迫、早产儿、胎死宫内、胎儿畸形、新生儿出生后5 min Apgar评分、体重、窒息、肺炎。
1.3 统计学处理 采用统计学专用软件SPSS 22.0对组间数据差异进行检验,计量资料的描述方式为(x±s),多组间采取F检验,多组间两两比较采用LSD-t检验,计数资料以率(%)表示,采用字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 三组一般资料比较 A组年龄22~43岁,平均(32.51±1.09)岁,孕周37~41周,平均(38.69±0.41)周;产次1~3次,平均(2.03±0.24)次。B组年龄22~45岁,平均(32.79±1.24)岁;孕周37~40周,平均(38.74±0.39)周;产次1~3次,平均(2.08±0.26)次。C组年龄23~45岁,平均(32.87±1.30)岁;孕周37~40周,平均(38.54±0.45)周;产次1~3次,平均(2.04±0.26)次。三组年龄、孕周、孕次比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 三组甲状腺功能比较 A组FT4、TSH、TPO-Ab水平均高于C组、B组,C組均高于B组,且三组FT4、TSH、TPO-Ab水平对比,差异均有统计学意义(P<0.05),见表1。
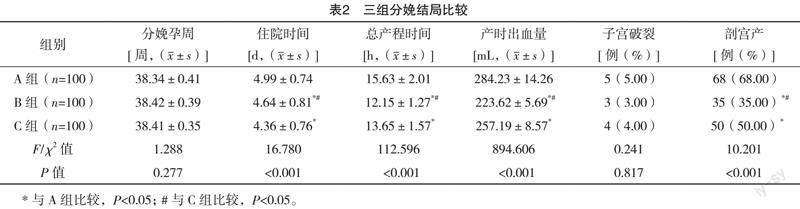
2.3 三组分娩结局比较 三组子宫破裂发生率、分娩孕周对比,差异均无统计学意义(P>0.05),A组住院时间、总产程时间均长于B组、C组,B组住院时间长于C组,总产程时间短于C组,B组剖宫产率低于C组、A组,C组低于A组,差异均有统计学意义(P<0.05),见表2。
2.4 三组孕产妇结局比较 三组血栓疾病发生率、肝内胆汁淤积症发生率、低蛋白血症发生率对比,差异均无统计学意义(P>0.05),B组妊娠期糖尿病、妊娠期高血压、贫血发病率均低于C组、A组,C组均低于A组,差异均有统计学意义(P<0.05),见表3。
2.5 三组胎儿结局比较 三组早产儿、胎死宫内、胎儿畸形、窒息、新生儿肺炎发生率对比,差异均无统计学意义(P>0.05),B组胎儿宫内窘迫发生率、新生儿体重均低于C组、C组均低于A组,A组,A组新生儿出生后5 min Apgar评分低于B组、C组,B组低于C组(P<0.05),见表4。
3 讨论
瘢痕子宫主要由剖宫产引起,此类患者再次妊娠时,因瘢痕愈合不良,引起产妇出现子宫破裂,影响母婴结局[6-8]。另外,妇女妊娠期会分泌较多激素,使下丘脑-垂体-甲状腺轴系统处于应激状态,降低母体免疫功能,引起甲状腺的生成及代谢产生影响[9-10]。瘢痕子宫并妊娠期甲减起病隐匿,加上患者病情程度和临床表现不一,一定程度上增加诊断难度[11-12]。
瘢痕子宫妇女再次妊娠时由于子宫体积增大,羊膜腔压力和宫腔内压力明显增加,瘢痕子宫无法忍受宫腔内压,增加并发症的发生风险。且患有甲状腺功能减退症的孕妇基础代谢率低,因此生理活动处于低水平,摄入量偏少导致营养状况不佳,胎儿生长发育所需要的营养物质得不到满足,易造成胎儿生长受限、早产多种不良结局。本研究中,B组妊娠期糖尿病、妊娠期高血压、贫血发病率均低于C组、A组,差异均有统计学意义(P<0.05),B组胎儿宫内窘迫发生率、新生儿体重均低于C组、A组,A组新生儿出生后5 min Apgar评分低于B组、C组(P<0.05)。可能原因为:妊娠期甲减孕产妇主要是表现为孕妇甲状腺分泌的甲状腺素不足,其常影响胎儿的生长发育,尤其是神经系统的发育,增加妊娠不良结局的风险,且产妇一旦发生甲减,会抑制造血功能,减少红细胞生成素,进而增加贫血发生率;瘢痕子宫孕产妇指孕妇子宫因为手术或其他原因导致子宫切口处形成瘢痕,再次妊娠时由于子宫体积增大,羊膜腔压力和宫腔内压力明显增加,瘢痕子宫无法忍受宫腔内压,子宫破裂风险增加,严重时可危及孕妇及胎儿的生命,产后胎盘粘连的发生率也明显增加,随之而来的产后出血发生率也相应增加,一定程度上增加胎儿不良结局发生。而瘢痕子宫再次妊娠合并GDM孕妇体内血糖会通过胎盘转运至胎儿体内,加快胎儿体内蛋白和脂肪合成速度,导致发育加快进而使体重增加,但同时也增加了新生儿窒息发病率,同时胎儿窘迫发生率也随之增加。本研究结果中,A组住院时间、总产程时间均长于B组、C组,B组剖宫产率低于C组、A组,差异均有统计学意义(P<0.05)。这主要是由于,与B组、C组产妇相比,A组产妇分娩危险系数有所增加,同时剖宫产手术会因瘢痕存在增加住院时间,同时剖宫产手术会因瘢痕合并甲减孕产妇的存在而加大了难度,产妇各种并发症发生概率也随之增加。
机体生殖代谢组织分化过程中,甲状腺的作用尤为重要[13-14]。妊娠早期中,胎儿甲状腺功能发育不全,胎儿生长发育生长多完全依赖于母体,因此,产妇出现妊娠期甲减症状,不能获取足够的甲状腺激素,进而引起高危因素的产生,影响母婴结局[15]。甲状腺激素为维持机体生长发育的主要激素,对蛋白质合成、体内能量代谢具有积极影响[16-17]。其中FT4为游离甲状腺激素之一,血循环中FT4约占总T4的0.02%,能直接判断甲状腺功能[18]。TSH为机体中至关重要的激素之一,承担调整甲状腺血液供给、甲状腺细胞增殖和代谢,进而保持甲状腺的常规作用[19]。TPO-Ab是一种自身免疫机制,代表机体当中存在针对甲状腺的自身抗体,其水平升高,说明甲状腺组织处于免疫性炎症的活跃状态[20]。本研究结果中,A组FT4、TSH、TPO-Ab水平均高于C组、B组,且三组FT4、TSH、TPO-Ab水平对比,差异均有统计学意义(P<0.05)。认为瘢痕子宫并妊娠期甲减患者FT4、TSH、TPO-Ab水平较高。分析原因为:由于机体免疫功能紊乱所产生的抗体引起甲状腺组织内弥漫性淋巴细胞浸润,导致甲状腺肿大,甲状腺功能减低,且合并瘢痕子宫子宫肌层愈合不良和炎症持续刺激,引起甲状腺水平升高。因此,对于妊娠期产妇,应提高孕前及孕早期甲减筛查,对确诊的产妇,积极地进行介入治疗,以降低不良妊娠结局的发生。
综上所述,瘢痕子宫合并妊娠期甲减疾病可增加产妇宫内窘迫、糖尿病、妊娠期高血压、贫血发生率,增加孕妇的总产程时间、住院时间,因此,孕早期筛查甲减,通过综合手段进行干预,以保障母婴健康。
参考文献
[1]王凤,龙惠东,肖海威,等.手术及保守治疗对子宫瘢痕憩室合并宫腔积液患者行体外受精-胚胎移植妊娠结局的影响[J].中国性科学,2022,31(7):99-103.
[2]季滢,朱蓓,马宗丽.妊娠期妇女甲减与亚甲减对妊娠结局和胎儿影响的分析对比研究[J].中国医药导报,2021,18(3):116-119.
[3] OSTROMENSKIY V,ASTAPOVA M,ENUKASHVILY N,et al.The effect of mesenchymal stem cells in improving the uterus scar condition after several exposure methods[J].Cytotherapy,2020,22(5):S97-S98.
[4]金耀娟,李霞,李春容,等.妊娠合并甲状腺功能减退患者妊娠结局及妊娠期并发症情况临床研究[J].中国妇幼保健,2020,35(7):1197-1200.
[5]金姣,陈亚军.妊娠期甲状腺功能减退症与GDM、PIH的关系及其对妊娠结局的影响[J].检验医学与临床,2020,17(23):3463-3465.
[6] GARDINER F,RICHARDSON A,ROXBURGH C,et al.Characteristics and in-hospital outcomes of patients requiring aeromedical retrieval for pregnancy,compared to non-retrieved metropolitan cohorts[J].The Australian & New Zealand Journal of Obstetrics & Gynaecology,2021,61(4):519-527.
[7]徐燕,陶燕飞,张英.子宫动脉栓塞介入与高强度聚焦超声治疗子宫瘢痕妊娠后再妊娠结局比较[J].中国计划生育学杂志,2021,29(8):1681-1684.
[8]何昆,刘利红,郑莉霞.左甲状腺素治疗妊娠期亚临床甲状腺功能减退症的效果观察及对妊娠结局的影响[J].临床误诊误治,2020,33(4):48-52.
[9]郑平,张建伟.妊娠期亚临床甲状腺功能减退症患者血清甲状腺激素水平对妊娠结局的预测价值[J].中国妇幼保健,2020,35(10):1773-1776.
[10] LAGO A D,GALANTI F,MIRIELLO D,et al.Positive impact of Levothyroxine treatment on pregnancy outcome in euthyroid women with thyroid autoimmunity affected by recurrent miscarriage[J].Journal of Clinical Medicine,2021,10(10):2105.
[11]张凡凡,田霞,袁燕,等.胰岛素治疗对瘢痕子宫合并妊娠期糖尿病产妇妊娠结局影响[J].临床军医杂志,2021,49(4):446-447.
[12]刘芳,许云波.卡贝缩宫素对瘢痕子宫妊娠剖宫产后出血量、凝血指标及预后的影响[J].中国现代医学杂志,2021,31(12):69-73.
[13]刘贵,唐乾坤,郑歆蕾.妊娠期甲状腺功能减退症患者血清TSH和VB12及Hcy表达水平及其与妊娠结局的关系[J].热带医学杂志,2021,21(12):1576-1579.
[14]王丽萍,牛尚梅,刘云,等.甲状腺功能亢进症患者血清生长分化因子15和胎球蛋白A水平变化的意义及与甲状腺功能指标的相关性分析[J].中国医药,2022,17(7):1020-1023.
[15]李社娟,黄宇辉,杨玉娜.孕期甲状腺功能检测结果及其对胎儿脑发育的影响研究[J].哈尔滨医药,2020,40(6):527-529.
[16]李钰昕,张志清,柴欣楼.甲状腺激素通过交感神经系统对脂肪组织代谢的影响[J].中国动脉硬化杂志,2022,30(9):805-810.
[17]蔣铭华,李爱红,诸红.检测孕妇甲状腺激素对评估胎儿生长状况及指导临床治疗的意义[J].中国初级卫生保健,2020,34(1):62-65.
[18]蒋黎黎,陈蓉蓉.游离三碘甲状腺原氨酸、游离甲状腺素及糖类抗原72-4联合检测在肺癌诊断中的应用价值[J].癌症进展,2020,18(24):2531-2570.
[19]张永忠,于新龙,魏海青.促甲状腺激素、同型半胱氨酸与2型糖尿病患者颈动脉内中膜厚度相关性研究[J].河北医科大学学报,2020,41(5):510-514.
[20]李文贤,解朋,于志暄,等.两种免疫分析系统对甲状腺过氧化物酶抗体的一致性评价[J].标记免疫分析与临床,2022,29(3):492-510.
(收稿日期:2022-11-18) (本文编辑:何玉勤)
