球囊扩张联合神经肌肉电刺激对脑干受损后环咽肌失弛缓症的疗效观察*
2023-06-19王钧平吴翊馨
王钧平,刘 阳,吴翊馨
(1.沈阳体育学院运动人体科学学院,辽宁 沈阳 110032;2.南阳南石医院,河南 南阳 473065;3.沈阳体育学院,辽宁 沈阳 110102)
咽期是吞咽反射最复杂、食团通过速度最快的时期,在整个吞咽过程中起着重要的承上启下作用,卒中损伤的脑部位不同,其所表现的障碍特征也有所不一,其中脑干损伤病变的患者多数咽喉部会有梗阻感,环咽肌为持续紧张性收缩状态,失弛缓率高达85%[1]。
环咽肌是食管上括约肌的重要组成部分且存在持续性张力收缩,其肌肉运动并不能被随意调节,作用是分隔咽腔和食道,在吞咽完成后及时收缩复位防止食团从胃反流入咽腔,在休息时则可最大限度减少气体进入食管。环咽肌失弛缓的患者须接受积极有效的康复治疗,这对其功能障碍程度的改善及营养的补充摄入具有非常重要的意义。近年来,临床上针对环咽肌失弛缓症的治疗技术层出不穷,如球囊扩张术、门德尔松手法训练、针刺疗法等[2]。球囊扩张术最早由国内窦祖林教授[3]开创性地将其应用到环咽肌失弛缓患者中并取得显著疗效,后经多年推广发展已成为该病症最经典的治疗技术之一。但在科室实际治疗过程中,发现多数环咽肌失弛缓患者同时存在上、中咽缩肌群软瘫无力的情况,治疗师实际上希望患者能够配合在抽拉球囊过程中进行主动吞咽以使疗效最大化,但患者由于咽缩肌群无力,往往很费劲才能配合主动吞咽使球囊顺利通过,很容易使得疗效减半。神经肌肉电刺激(neuromuscular electrical stimulation, NMES)是通过对支配肌肉的运动神经元进行一定强度的周期性持续低频脉冲电流刺激来促进神经兴奋传导,增强肌肉的收缩力量,从而使患者可以更好地在球扩过程中完成主动吞咽[4],辅助提升疗效。目前将球囊扩张术联合NMES 应用于环咽肌失弛缓症患者的相关报道较少,为了使治疗效果得到进一步提升,本研究选取48例脑干受损后环咽肌失弛缓吞咽障碍的患者为研究对象,采用球囊扩张术联合神经肌肉电刺激的治疗方法对其疗效进行观察,现报道如下。
1 资料与方法
1.1 一般资料 选取2021 年3 月~2022 年3 月河南大学附属南石医院康复医学科收治的48例脑干受损后环咽肌失弛缓吞咽障碍患者,并随机分为对照组和联合组各24 例,其具体资料见表1。两组患者性别、年龄、病程等一般资料差异无统计学意义(P>0.05),具有可比性。
表1 两组患者一般资料比较(f,± s)
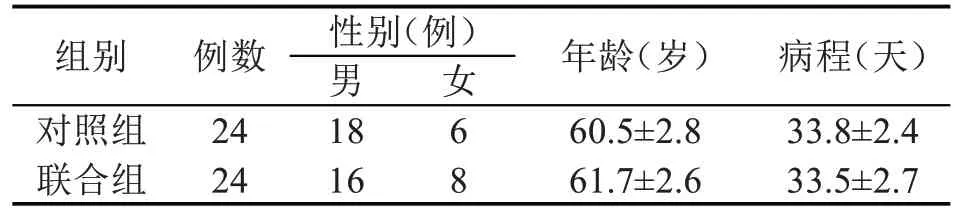
表1 两组患者一般资料比较(f,± s)
注:组间比较,P>0.05
组别对照组联合组病程(天)33.8±2.4 33.5±2.7例数24 24性别(例)男18 16女6 8年龄(岁)60.5±2.8 61.7±2.6
1.2 纳入与排除标准
1.2.1 纳入标准①符合2007年中华医学会神经病学分会制订的诊断标准[5],并经头颅CT 或MRⅠ检查确诊为脑干损伤;②意识清楚且生命体征平稳,处于恢复期;③洼田饮水试验评估为3 级及以上;④吞咽造影检查确诊为环咽肌失弛缓症;⑤Rosenbek 渗透-误吸分级评定小于5 级[6];⑥患者及家属均自愿接受试验并签署知情同意书。
1.2.2 排除标准①合并心、肺等重要脏器功能受损者;②既往有鼻咽癌或其它头颈部肿瘤放化疗术后者;③并发头颈部疾病影响吞咽功能者;④存在重度认知交流障碍者。
1.3 治疗方法 对照组采取常规康复训练,联合组则在此基础上应用球囊扩张术联合神经肌肉电刺激,均治疗4周后评定疗效。
1.3.1 常规康复训练①头颈部控制训练:取卧位或坐位,治疗师辅助指导患者练习头颈部生理动作;②口腔综合运动:舌肌力量训练(治疗师可使用吸舌器利用负压缓慢牵拉患者舌头行被动摆动运动或利用压舌板、勺子的背面轻压舌背,促进舌体前伸)、口唇运动训练(治疗师进行示范,要求患者尽量模仿张口发出“a、l、o、u”等音,指导患者做鼓腮、呲牙等动作练习)、口腔闭合训练(患者双唇闭合固定压舌板,嘱咐患者在用手向下按压舌板的同时口唇尽量保持闭锁状态);③喉上抬运动:取适当体位,治疗师嘱咐患者先行头部前伸动作伸展颌下肌群,后要求患者头颈部前屈至下颏接触胸部,同时抬高舌背即舌中部向上抵住硬腭,每次持续5s左右舌体及头颈部复位,训练过程中要注意提醒患者不要憋气;④声门上吞咽训练:患者经鼻腔深吸气后屏气并完成空吞咽动作随后马上咳嗽。每天1 次,每次治疗25min,每周日休息。
1.3.2 神经肌肉电刺激 选用SST-W 型吞咽神经肌肉电刺激仪(广州三甲医疗信息有限公司),调制M 刺激脉宽50~500ms,输出电流强度0~15mA,由湿润海绵所包裹的理疗电极片(40mm×30mm)前、后对置形式衬于患者舌骨上肌群部位和C7棘突附近并用绷带固定。开始刺激后根据患者耐受度来调节电流强弱,如自觉咽喉部有轻微刺痛感或肉眼可观察到吞咽动作则最为适宜,嘱咐患者配合进行主动吞咽;并告知其如感不适(强烈刺痛感、灼烧感等)时立即示意,降低输出电流强度。每天1次,每次治疗20min。
1.3.3 球囊扩张术 准备工作:14 号乳胶导尿管、10mL 注射器、纸杯、适量清水、医用脱脂纱布、一次性塑料手套等,开始前先通过导管注水充盈球囊检查密封性,随后将水抽出备用。操作步骤:①参照鼻饲管插管方法,边嘱咐患者主动吞咽边将导管经鼻孔缓慢插入食道(长度约30cm)后保持原位;②注射器抽满水连接导管,打入6~8mL水扩张球囊,随即抽出注射器;③一手用纱布将外部导管包裹,一手将导管缓慢向外拉,耐心感受,梗阻感出现说明球囊已位于失弛缓环咽肌下缘,此时须在鼻孔处导尿管部作一标识,作为后续扩张治疗的参照。④抽掉管内水2~3mL(慢拉球囊以感觉有轻微滑过感为度),并提示患者尽量行主动吞咽,同时顺势反复将球囊向外轻柔缓慢牵拉,一旦有明显滑过感则迅速将球囊内剩余水抽出,避免患者发生窒息;⑤若在牵拉球囊时感觉阻力始终较大,患者无法通过主动吞咽将球囊向外挤压,球囊在食管内停留时间>2min,此时需要治疗师将球囊内水全部抽出并缓慢拔出导管进行冲洗,后告知患者可吐出口咽腔内存留的唾液,待患者休息片刻后再重复上述操作4~6次(球囊注水量在④的基础上再依次减少0.5~2mL,直至患者可配合主动吞咽将球囊挤出);⑥每次操作均需从下往上缓慢牵拉球囊通过失弛缓的环咽肌,以使其得到有效扩张。每天1 次,每次治疗30min,每周日休息。根据恢复情况,牵拉前球囊内的水可每天适量增加0.5~1.0mL,但要保持最大注入剂量≤8mL;若期间患者可经口进食或治疗满4周则停止干预。
1.4 观察指标
1.4.1 疗效标准[7]根据洼田饮水试验拟定疗效标准,患者喝下30mL 温水,观察并记录呛咳情况。治愈:治疗后饮水试验评定为1 级,吞咽功能障碍消失;显效:治疗后饮水试验评定较治疗前提高2 级,吞咽功能障碍改善显著;有效:治疗后饮水试验评定较之前提高1级,吞咽功能障碍有所改善;无效:治疗后饮水试验评定较之前无变化,吞咽功能障碍无改善,甚至加重。总有效率=(治愈+显效+有效)/24×100%。
1.4.2 吞咽造影检查分析①造影剂制备:应用60%硫酸钡混悬液与不同量的食物增稠剂混合配制成液态、稀稠、浓稠和固态(浓稠造影剂混杂碎饼干)4 种显影食团,每次吞服量为5mL。②检查方法:采用岛津多功能数字化胃肠X 光透视摄影机Sonialvison Safire 17进行吞咽造影检查。患者端坐位取侧位相,观察造影剂在通过咽腔至食管过程中,咽期进食安全有效性及环咽肌开放情况等,检查中若发生误吸呛咳即刻终止。③检查分析:以30 帧/s 的录像速度记录吞咽过程,使用Avidemux 2.7 计时软件对造影视频进行逐帧慢速回放,计算从造影剂头部出现在下颌支-舌根交点处开始行至食管入口处(环咽肌上缘)所用时间[8]。
1.4.3 吞咽功能 采用功能性经口摄食量表(functional oral intake scale,FOⅠS)[9]进行评估,该量表根据患者的进食情况将其吞咽功能分为1~7级,分别赋值1~7 分:1 级,无法经口进食;2 级,依赖管饲进食,最小量尝试进食食物或液体;3级,依赖管饲进食,经口进食单一质地食物或液体;4 级,完全经口进食单一质地食物;5级,完全经口进食多种质地食物,但需要特殊的准备或代偿;6 级,完全经口进食不需要特殊准备,但有特殊的食物限制;7级,完全经口进食没有限制。
1.5 统计方法 采用SPSS 21.0 软件进行数据分析。计量资料以均值加减标准差(±s)表示,两组间均值比较采用两独立样本t/t′检验,治疗前后比较采用配对t检验。无序计数资料以频数(f)、构成比(P)表示,采用χ2检验。两样本等级资料比较,采用Ridit分析,由DPS 7.05 进行数据处理。以P<0.05 为差异有统计学意义。
2 结果
2.1 临床疗效 联合组总有效率为91.67%,高于对照组的62.50%,差异有统计学意义(P<0.05),见表2。
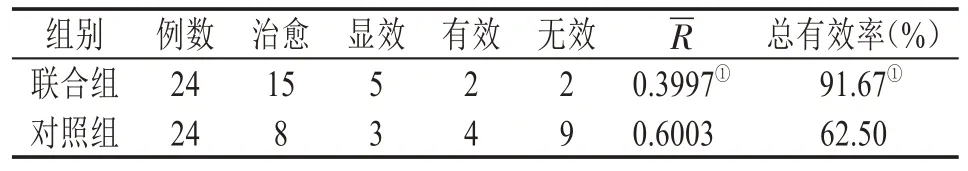
表2 两组临床疗效比较(ƒ,¯R,P)
2.2 吞咽造影检查 治疗前,两组患者咽通过时间差异无统计学意义(P>0.05)。治疗后,两组患者咽通过时间均较治疗前显著缩短(P<0.05),且联合组咽通过时间显著短于对照组(P<0.05),见表3。
表3 两组患者治疗前后服用稀稠造影剂咽通过时间比较(± s,n=24)

表3 两组患者治疗前后服用稀稠造影剂咽通过时间比较(± s,n=24)
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
治疗后0.15±0.02①②0.19±0.02①组别联合组对照组治疗前0.22±0.03 0.21±0.04
2.3 吞咽功能 治疗前,两组患者FOⅠS 等级差异无统计学意义(P>0.05)。治疗后,两组患者FOⅠS 等级均较治疗前显著提高(P<0.05),且联合组FOⅠS 等级显著高于对照组(P<0.05),见表4。
表4 两组患者治疗前后FOⅠS等级比较(± s,n=24)

表4 两组患者治疗前后FOⅠS等级比较(± s,n=24)
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
治疗后5.83±0.92①②4.21±0.72①组别联合组对照组治疗前2.13±0.74 2.17±0.70
3 讨论
整个吞咽过程是由特定感觉刺激引起的一系列复杂反射活动,食团在咽期-食管期转运过程中,位于咽下缩肌下缘的环咽肌在较高的咽腔收缩压和食管负内压共同作用下张力松弛,使得食团顺利进入食道内,这是一种与肢体运动类似的共济协调表现[10]。食团质地大小的刺激、咽期吞咽启动时舌骨上肌群向上向前牵引喉部的力量及不同体位姿势下重力的作用等均是影响环咽肌开放的重要因素,调控此过程的中枢部位主要在延髓[11]。卒中后,由于皮质延髓束至环咽肌的信息传导通路受损,经皮质刺激诱发的环咽肌动作电位缺失,对其运动抑制作用减弱,环咽肌功能亢进失弛缓[12]。本研究中应用球囊扩张术联合神经肌肉电刺激治疗结果显示,联合组总有效率显著高于采取常规康复训练的对照组,FOⅠS 等级、咽通过时间改善程度也显著优于对照组,表明球囊扩张术联合神经肌肉电刺激较单一治疗效果更佳,值得推广。
常规康复训练诸如门德尔松手法训练、Shaker头抬升训练及直接摄食训练等,治疗机理主要为通过反复的咽腔施压刺激,逐渐影响或促进代偿与吞咽反射相关肌群的活动,最终目的是激活与吞咽相关大脑皮质区域,进一步恢复其对延髓网状结构中吞咽中枢的影响作用[13]。常规训练虽然也可对增强咽期吞咽反射诱发、提高患者舌喉复合体上抬力量、牵拉松弛环咽肌、增加食管上括约肌开放时间等产生一定作用,但疗效往往不显著且多为近期改善,远期预后较差[14]。分析原因主要有以下两点:①技术指征较为泛化。多数常规训练的治疗模式单一,无法根据每位患者的功能障碍特点进行针对性干预如环咽肌失弛缓的患者是否伴有面部、口咽部吞咽肌群瘫痪、口咽腔感觉缺失或敏感、何种插管方式(鼻饲管、间歇经口插管)、进食一口量变化等,不同患者、不同病情需要一种多元化治疗模式(改良、联合)才能获得最佳疗效。②潜在风险较多。吞咽功能障碍的康复对安全性要求极高,治疗初衷及目的也是围绕进食安全性开展,且安全性也是进食有效性的根本保障。常规康复训练由于指征应用较为泛化,尚未有标准的治疗指南,实际操作过程中存在一定潜在风险。Doeltgen SH等[15]发现门德尔松手法训练在降低食管括约肌近端松弛压力的同时会影响并降低近端括约肌的收缩力,这可能影响食团在咽-食管期的转运速率而出现瞬时阻塞,降低进食安全有效性。另外,由于Shaker 头抬升训练的操作需要,患者需取去枕仰卧位进行规律性等长等速运动,肩不离床眼看脚趾,使头尽量抬高。一方面费时费力,需要对患者进行多次床-椅转移;另一方面,多数患者由于吞咽反射迟钝、咽腔感觉缺失、咳嗽反射减弱等,若长时处于仰卧位最容易致使唾液渗漏入气管内,发生误吸呛咳,严重者出现窒息危及生命安全。该项技术虽操作简单,但对个人治疗经验及患者机体耐力要求均较高,开展相对局限。
相较于常规康复训练、药物及手术治疗而言,球囊扩张术则是一种更为人性化、具有针对性的非侵入性治疗方法,主要通过控制注水球囊直径大小变化,机械性地反复抽拉同时配合患者主动吞咽动作来达到降低环咽肌张力的目的,球扩过程中可对软腭、咽壁、会厌和食管等处的黏膜感受器产生连续性刺激,并作为一种外周反馈信号,进一步激活脑干内舌下神经核、孤束核、疑核等各类运动神经核,重新调整咽至食管期吞咽反射活动,使咽缩肌群的运动再次接收兴奋或抑制,增加食团运转速率,通过这样不断的信号反馈来促进运动神经元重塑,重建大脑皮质与脑干至环咽肌之间的通路联系,重新激活皮质层对延髓吞咽中枢的干预调控,进而影响环咽肌运动[16]。作为一种非侵入性治疗方法,对患者损伤程度更小,耐受度更高,并且除去食管良性狭窄的患者而言,球扩术对脑干损伤所致环咽肌痉挛的患者无论是近期恢复还是远期预后效果均佳[17]。笔者认为其治疗优势主要突出以下两方面:第一,球囊扩张术无论是扩张前准备还是操作步骤均较其它治疗方法更为细致全面,可根据患者实际情况及恢复进度,灵活调整治疗方案,例如控制插管深度、插管方式、注水量大小、牵拉速度等,还可根据其干预特点衍生出更具有针对性的改良方案。邵伟波等[18]利用其自主研发的柱状球囊并采用经口插管的方式结合咽腔测压分析,不仅有效缓解了卒中后食管上括约肌痉挛,而且很好地减少了以往患者经鼻插管反复扩张后出现黏膜出血、水肿的情况,疗效显著。第二,球囊扩张术作为一种机械性刺激在感觉输入促通模式上,可以理解其与偏瘫患者治疗常用Rood 多感觉刺激技术疗法原理相通,意味着在运动处方制定过程中可以有更多选择的余地(触觉、温度觉刺激等)。余秀芳等[19]在多种感觉刺激疗法基础上选择对球囊注水施以冷热交替变化来刺激口咽腔黏膜壁,既有效增强了患者吞咽功能,也使并发症显著减少,患者耐受反馈很好。球囊扩张术操作简单便捷、安全有效,且干预方案灵活多变,相信随着后续技术的进一步成熟,例如结合咽腔测压、超声引导、吞咽造影等,会有更多针对性的改良方案应用于环咽肌失弛缓患者的治疗中。
SST-W 型吞咽神经肌肉电刺激仪可针对吞咽障碍类型(真、假性球麻痹)选择功能电刺激模式的双通道M 刺激,调制三角波有选择地作用于失神经支配的咽缩肌群,推测其治疗机制为通过发放持续的低频脉冲电流刺激使神经轴突末梢动作电位易化,加速外周运动神经元去极化进程,加强与吞咽活动相关脑神经如舌咽神经、迷走神经及舌下神经等冲动传入传出,促进皮质-延髓反射弧重建,增强咽部肌群收缩力量,以促进相关功能恢复[20-21]。对于卒中后脑干受损出现咽期吞咽启动延迟、环咽肌失弛缓的患者而言,通过对舌骨上肌群和咽缩肌群施加间歇持续的脉冲电刺激,可促使肌肉被动收缩,有效防止失用性肌萎缩;同时电刺激兴奋神经传导可辅助患者练习吞咽动作,强化记忆训练,提高舌-腭-咽运动协调性,增加舌喉复合体运动速率和喉前庭闭合持续时间,增强气道保护,咽部肌群活动协调有序继而牵拉环咽肌使其有效松弛,食管上括约肌松弛时间随之增加,食团顺利咽下[22-23]。但作为一种理疗电刺激,NMES 尚存在不足之处,结合相关研究及笔者多次临床实践观察总结有以下两点:①电极贴放干扰因素多不可控,患者颈围大小、颈部术后新鲜切口、贴放方式(对置、并置)、皮肤疾病等均会对疗效产生一定负性影响;②具有一定的潜在风险,有认知障碍和感觉缺失的患者,若电刺激强度过大、频率过快常会出现唾液大量积聚在口咽腔来不及下咽,咽期吞咽启动延迟很容易导致误吸、呛咳的发生。因此,基于吞咽安全性和有效性考虑,将神经肌肉电刺激作为单一治疗项目不妥,临床常用与各种康复训练联合进行,以期获得最佳治疗效果。
本研究证实,神经肌肉电刺激疗法和球囊扩张术可通过内外相应的双重感觉促通作用,在重建皮质-延髓反射弧、增强口咽吞咽反射即时效应的同时,促进咽缩肌群神经支配活动,提高舌喉复合体的运动协调性,从而加强对失弛缓环咽肌的干预影响。
综上所述,球囊扩张术联合神经肌肉电刺激疗法对脑干受损后环咽肌失弛缓症疗效显著,可以有效改善患者的吞咽功能及营养摄入状况,提高康复预后效果,值得临床推广。
