人类免疫缺陷病毒感染合并急性髓细胞白血病1例
2023-06-15张成伟邓秀春
张成伟, 邓秀春
云南省文山壮族苗族自治州人民医院医学检验科,云南文山 663099
人类免疫缺陷病毒(HIV)感染合并急性髓细胞白血病(AML)在临床中较为少见,在早期临床症状、治疗方法、预后和存活率方面均缺乏大样本数据研究。早期AML患者临床表现容易被误认为是HIV感染导致的多发性疾病结果,从而延误对疾病的早期诊治。本院收治了1例HIV感染合并AML M5型(AML-M5)患者,现将其实验室检查结果、临床特点、治疗及预后分析如下,以期能提高对HIV合并急性白血病早期诊断的认识。
1 临床资料
患者,女,30 岁,因反复牙龈肿痛2个月,加重伴牙龈出血10余天于2022年9月11日收治入院。患者自诉近2个月无明显诱因出现牙龈肿痛,曾至药店自购药物——阿莫西林、牛黄解毒片等治疗,牙龈肿痛时有反复,随后至私人诊所输液治疗 3 d,具体药物不详,病情未见明显好转。10余天前出现牙龈出血情况,量少,感气促,活动后加重,至当地县医院就诊,因患者血小板低,既往感染HIV半年,疗效不佳遂建议转本院治疗。病后精神、 饮食、睡眠差,体重较之前下降约3 kg。入院后实验室检查:外周血白细胞 15.37×109/L,中性粒细胞比例0.19%,红细胞2.46×1012/L,血红蛋白78.0 g/L,血小板计数11×109/L,检出原始及幼稚细胞,血小板分布明显减少,建议进行骨髓穿刺检查。见图1A。降钙素原0.108 ng/mL,脑肭肽前体379.8 pg/mL,白细胞介素-6 16.22 pg/L,铁蛋白229.5 ng/mL,凝血功能检查血浆纤维蛋白原1.93 g/L,D-二聚体4.78 mg/L,纤维蛋白原降解产物16.18 μg/mL,红细胞沉降率28 mm/h,总蛋白64.1 g/L,肌酸激酶同工酶51 U/L,三酰甘油2.14 mmol/L,C 反应蛋白16.5 mg/L。电解质、肝肾功能、血糖、免疫球蛋白均未见明显异常。乙型肝炎、梅毒、丙型肝炎、结核抗体筛查均阴性,结核感染T淋巴细胞检测阴性,自身抗体、血管炎相关抗体检测均阴性,CD4+T 淋巴细胞绝对值511个/μL,CD4+/CD8+T淋巴细胞比值0.79,肿瘤标志物阴性,余未见明显异常。骨髓穿刺检查有核细胞增生明显活跃,粒系占3.5%,红系占2.0%,粒红比为1.8∶1.0。粒系、红系、巨核系增生受抑。单核细胞系统异常增生,以原始、幼稚单核细胞异常增生为主,占87%,此类细胞的胞体较大,部分有瘤状突起,细胞质丰富,呈灰蓝色,其内含数量不等细小的紫红色嗜苯胺蓝颗粒,核不规则,可见凹陷、扭曲、折叠等,部分细胞的细胞质及细胞核可见数量不等的空泡。见图1B、C。全片巨核系2只,为颗粒型,血小板分布明显减少,呈散在分布。AS-DCE染色大部分病变细胞呈阴性,少部分呈弱阳性。见图1D。诊断意见为AML-M5。超声检查双侧腹股沟淋巴结、双侧腋窝淋巴结、双侧颈部淋巴结肿大,其余未见明显异常;胸部 CT检查右肺上叶后段絮状模糊影,炎变可能,双侧腋下淋巴结稍大,建议治疗后复查。感染性疾病科诊断:(1)获得性免疫缺陷综合征(AIDS);(2)AML-M5;(3)血小板减少;(4)重度贫血;(5)牙龈出血;(6)腋下淋巴结肿大;(7)腹股沟淋巴结肿大;(8)颈淋巴结肿大。患者炎症指标偏高,故继续抗感染、纠正弥散性血管内凝血、平喘治疗,2022年9月12日患者外周血检查血红蛋白59 g/L,血小板计数5×109/L,遂申请输注 O 型 RH 阳性单采血小板 2个治疗量和 O 型 RH 阳性去白细胞悬浮红细胞3 U,继续纠正贫血和止血治疗。治疗过程中给予头孢派酮抗感染、多索茶碱平喘、血凝酶止血治疗等,规律服用抗病毒药物,2022年9月14日骨髓细胞学检查提示AML-M5,患者及家属不同意化疗,继续对症支持治疗。2022年9月15日患者已无牙龈出血,复查血常规白细胞12.87×109/L,血红蛋白76.0 g /L,血细胞比容22.20%,血小板计数44×109/L,出血症状和贫血得以纠正。2022年9月18日患者为求更好的治疗方案和进一步治疗遂出院到昆明就诊,2022年9月20日电话随访患者本人诉接受不了化疗风险和预后效果,综合考虑后于当日返回家中继续保守治疗;2022年10月10日15:00电话随访家属告知患者已于2022年10月10 日清晨去世。
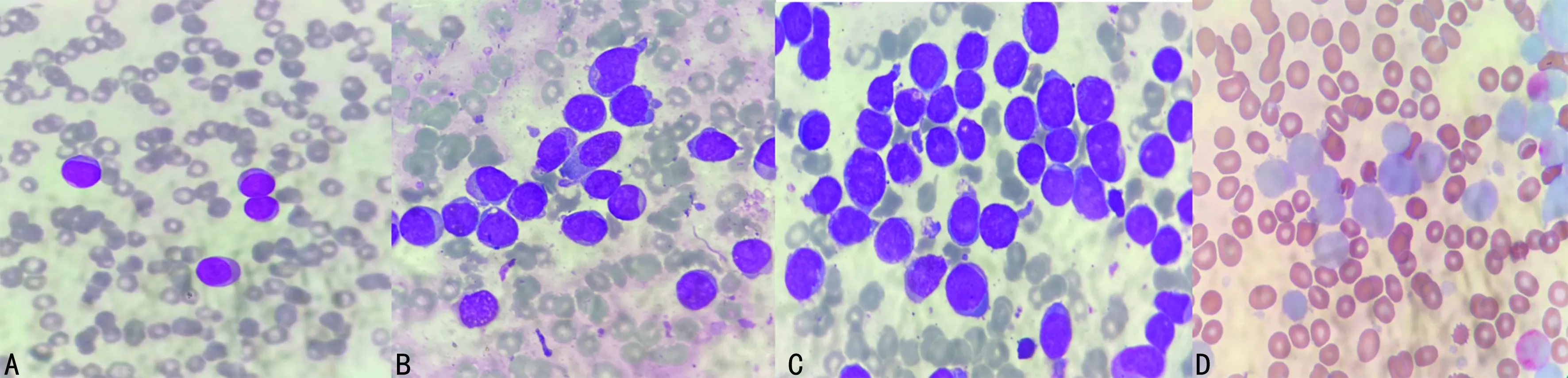
注:A为外周血涂片(瑞氏染色,×1 000);图B和C为骨髓涂片(瑞氏染色,×1 000);图D为骨髓涂片(AS-DCE染色,×1 000)。图1 外周血及骨髓涂片
2 讨 论
AIDS是由感染HIV而导致机体不同程度免疫功能缺陷,在未经过规范治疗和疾病晚期易并发各种严重机会性感染和恶性肿瘤。因此,AIDS患者相关肿瘤发病率较普通人群更高,常见的如卡波西肉瘤、非霍奇金淋巴瘤和部分侵袭性肿瘤。而HIV感染合并AML在一般人群中相对较少见,并且AML在HIV感染者中的确切发病率也是不确定的。目前,即使HIV没有直接致突变的文献报道,但一些间接导致白血病的机制如主要基于骨髓微环境的破坏研究,国外已有相关文献报道,并且认为在抗逆转录病毒治疗(ART)下控制良好的HIV感染不应是强化化疗方案的禁忌证[1]。而国内相关研究发现,HIV感染合并AML患者生存和预后仍不理想[2]。
单纯血液细胞学改变较难早期识别AML,骨髓细胞形态学及免疫分型等检查不仅有助于明确 HIV合并AML患者的早期诊断及尽早干预,也是制订治疗策略和评估预后的关键。AML的诊断标准参照造血和淋巴组织肿瘤分类标准(WHO 2016版),外周血或骨髓原始细胞≥20%是诊断AML的必要条件[3]。而本例患者外周血白细胞数量的改变并不明显,白细胞计数稍偏高,易被认为是HIV感染的炎症反应。陈红等[4]报道了1例HIV感染合并AML者,经抗感染、 纠正凝血、脏器功能支持等治疗无效,16 d后死亡,与本例患者的急性发作特点较为相似。周云等[5]报道2例HIV感染分别合并急、慢性白血病者,治疗和预后均不理想。TULLU 等[6]报道了1例罕见的围生期HIV感染合并AML儿童患者(7岁),表现为发热、咳嗽并伴间歇性咯血和化脓性中耳炎,实验室检查提示贫血、血小板减少,患儿虽接受了正规系统性治疗,但仍死于急性白血病。SUTTON等[7]报道了法国16例HIV感染合并AML者,其中男13例,女3例,1990—1996年法国HIV感染成年人中AML发病风险是普通人群的2倍,部分患者接受诱导缓解治疗后生存率得到了提高。ABOULAFIA 等[8]回顾性分析了美国42例HIV感染合并AML者,其中M2、M4型占64.44%(29/45),CD4+T淋巴细胞计数<200×106个/升(n=11)的患者中位生存时间为7周,而CD4+T淋巴细胞计数≥200×106个/升(n=7)的患者中位生存时间为7个月。
本例患者为青年女性,以反复牙龈肿痛、牙龈出血伴体重减轻就诊,无典型的发热、乏力等症状,随后检查发现血小板明显减少,血红蛋白降低,血常规涂片复检提示有原始和幼稚细胞,建议进行骨髓穿刺检查,骨髓细胞检查证实为AML-M5。常规抗感染、止血治疗过程中患者各项生化指标基本正常,无肝肾功能、心肌损伤等表现,超声检查提示双侧腹股沟淋巴结肿大声像及双侧腋窝淋巴结肿大声像;CT 检查提示右肺上叶炎变可能,表现为HIV感染患者常见炎症和淋巴结肿大的临床特征,血小板减少容易被误认为HIV感染抗病毒治疗的结果,从而忽视了血液系统疾病的早期诊断。
综上所述,HIV感染合并AML患者治疗预后和生活质量均不理想,病情进展较为凶险,患者存活率和长期生存率均较低。本例患者的临床特征与国内外文献报道有相似之处,均有贫血、血小板减少等特点,有出血、消瘦、淋巴结肿大等临床表现,病情发展较为迅猛,本例患者确诊至死亡时间为25 d。HIV感染合并AML患者较少见,HIV感染患者在血细胞减少或白细胞出现异常增高时应引起临床医生高度重视,尽可能排外血液系统疾病,必要时进行骨髓活检和细胞免疫分型以确诊。所有AIDS合并肿瘤患者均建议尽早启动ART,尽量选用骨髓抑制作用和药物间相互作用小的ART方案,根据患者病情给予个体化综合治疗,需注意抗病毒药物和抗肿瘤药物的相互作用[9]。早期诊断、早期干预和治疗是提高HIV感染合并AML患者疗效和生活质量的关键。
