基于修订版昏迷恢复量表的“意识障碍评估”微信小程序的应用
2023-06-11董燕丁宇超杜宏艳余泽
董燕 丁宇超 杜宏艳 余泽
近年来,随着急救医学技术的快速发展,颅脑损伤患者的存活率明显提高,意识障碍(disorders of consciousness,DOC)患者也随之增多。脑损伤后的DOC 主要表现为昏迷、植物状态/无反应觉醒综合征(vegetative state,vs/unresponsive wakefulness syndrome,UWS)及微意识状态(minimally conscious state,MCS)[1]。目前所用的DOC 评估量表中,修订版昏迷恢复量表(coma recovery scale-revised,CRS-R)在2018 年获得美国指南推荐[2]。CRS-R 的优点在于诊断的准确性,预后预测能力以及刺激的标准化得到国际认可[3],不足之处在于评定较为繁琐,耗时较长,不利于临床推广使用。作者前期对CRS-R 评定过程进行简化,选取其中8 个最有诊断价值的评定项目,形成简化的CRS-R 评定流程,已行相关研究,发现简化流程与完整流程评估的结果有较高的一致性。根据简化流程制作了“意识障碍评估”的微信小程序,希望帮助无意识障碍相关背景人员更好的了解患者的病情。本文分析无意识障碍相关背景人员使用小程序的正确性,并推荐使用人群。
1 资料与方法
1.1 临床资料 选取2021 年10 月至2022 年7 月本院康复中心的医护人员和患者陪护共110 例,其中医护人员23 例,家属69 例,护工18 例;男36 例,女74例;年龄19~76(44±13.9)岁。纳入标准:平时不从事意识障碍相关的评估和治疗工作,认知正常,文化程度小学或以上;排除标准:文盲。
1.2 方法 受试者打开微信,在小程序中搜索“意识障碍评估”,找到图标为图1 的微信小程序。点击进入后点击“开始测试”。被测评对象为受试者护理的DOC患者。受试者根据程序提示对患者进行评估,在每一个评估界面选择“是”或“否”,直至获得最终评估结论。记录整个评估过程所使用的时间。小程序使用结束后由受试者填写调研问卷,随后由专业评估人员对该患者的意识状态进行完整的CRS-R 评估,并填写调查问卷的第二部分(医务人员填写部分)。
1.3 统计学方法 采用SPSS22.0 统计软件。计量资料以(±s)表示,采用t检验或非参数秩和检验。计数资料以n(%)表示,组间比较采用χ2检验或Fisher 精确概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 使用小程序评估人员的基本信息 共完成调查问卷110 份。文化程度小学及以下19 例,初中33 例,高中/中专/职高18 例,大专/本科40 例。每周和患者接触的时间:<24 h 3 例,1~2 d 6 例,3~4 d 6 例,>5 d 95 例。使用小程序对患者进行意识判断,认为有很大帮助41 例,有一些帮助的67 例,无帮助2 例;使用小程序时觉得根据视频和提示进行操作时完全看不懂,无法操作2 例,勉强看懂9 例,难度一般48 例,很容易看懂51 例。
2.2 使用小程序评估的正确率 110 例受试者使用小程序平均耗时(190.4±115.4)s。评估结果中意识状态清醒7 例,MCS 52 例,VS 42 例,昏迷9 例。其中94例和专业评定结果一致,正确率为85.45%。错误16 例中,MCS 被错评为清醒3 例,VS 错评为清醒1 例,VS错评为MCS 10 例,VS 错评为昏迷3 例。见表1。
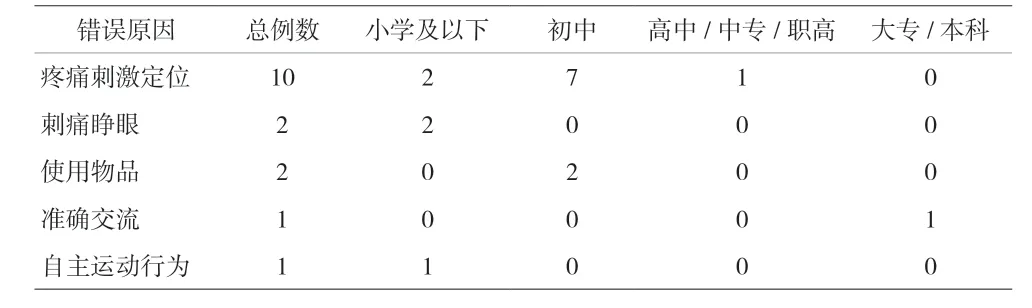
表1 无意识障碍相关背景人员使用小程序和专业评定结果不一致的原因分析
2.3 影响正确率的因素分析 使用小程序人员的基本情况和正确率的相关性分析见表2。影响结论正确性的因素包括小程序使用者的文化程度(P=0.003)以及被测试者的意识状态(P=0.014)。高中/中专/职高以上文化程度者使用小程序的正确率可达90%以上。评定所耗费的时间与结果正确与否无关(P>0.05),见表3。
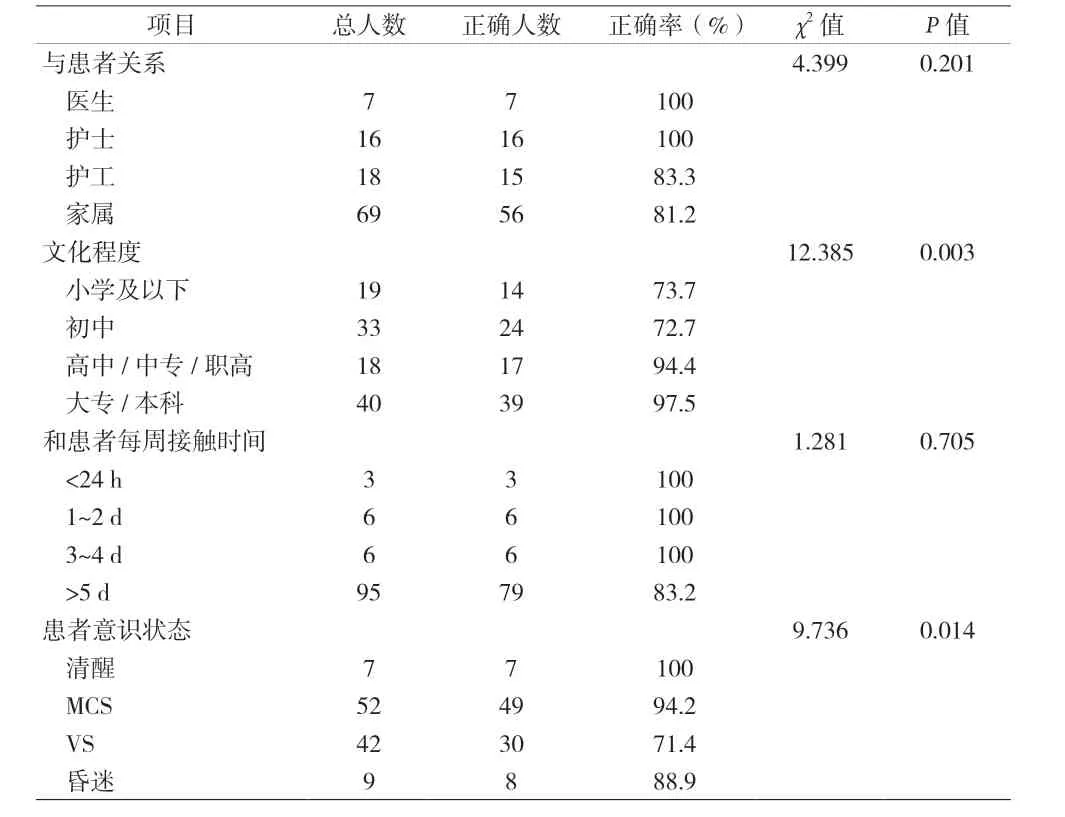
表2 使用小程序人员的基本情况和正确率的关系
表3 评估耗费时间与正确率的关系[(±s),s]
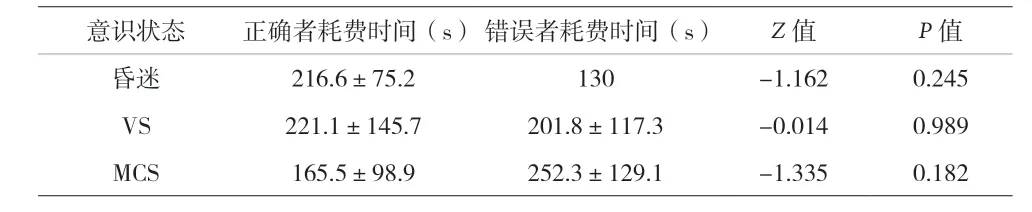
表3 评估耗费时间与正确率的关系[(±s),s]
意识状态 正确者耗费时间(s)错误者耗费时间(s) Z 值 P 值昏迷 216.6±75.2 130 -1.162 0.245 VS 221.1±145.7 201.8±117.3 -0.014 0.989 MCS 165.5±98.9 252.3±129.1 -1.335 0.182
3 讨论
无意识障碍相关背景人员在描述意识时常简单分为意识清或不清。从医学角度,DOC 可分为昏迷、VS、MCS。昏迷患者表现为持续的睁眼障碍,无任何自发的或刺激引起的觉醒或自愿的行为反应。昏迷具有时限性,通常持续不会超过数周,可以变为脑死亡(脑干功能永久丧失),VS 或意识恢复[4]。VS 患者觉醒水平已经恢复,表现为可以睁眼,但无任何行为学证据表明患者可以感知到自身或外界环境[5]。MCS 患者则明确存在对自我和环境感知的行为特征,如视物跟踪,疼痛定位等[6]。当患者可以准确交流或使用物品时即脱离微意识状态(Emergence from MCS,EMCS),也就是意识恢复清醒[7]。
VS 和MCS 的预后有所差别。NOE 等[8]比较脑损伤后1 年内VS 和MCS 的预后情况,发现MCS 的预后优于VS。LUAUTE 也比较了VS 和MCS 患者在昏迷1 年以后的预后情况,随访时间长达5 年,发现1/3 的MCS患者在昏迷1 年后病情有所好转,但VS 患者无任何改善[9]。其他多项研究也证实MCS 预后常优于VS[10-11]。意识障碍评估小程序最后的结论包括昏迷、VS、MCS 及清醒四种不同的结果,有助于帮助无意识障碍相关背景的医护人员及家属更好的了解患者的意识状态及预后。
本研究结果表明,影响小程序评估正确性的因素主要包括文化程度和被评估者的意识状态。文化程度越高者,使用时正确率越高。有1 例小学文化程度的评估者在评估时完全没有按照提示进行操作,在进行“有无自主运动”这一选项时给处于植物状态的患者把被子盖好,然后就选择了“是”。虽然意识障碍的评估流程进行了简化,但仍然存在不少的专业术语,文化程度较低者使用时易产生错误理解,因此小程序的推荐使用人群为高中/中专/职高及以上文化程度者。
患者意识状态也与评估结果的正确性有关。VS 评估的正确率最低,VS 常被高估为MCS。错误原因主要是“疼痛刺激定位”这一项。当患者接受疼痛刺激时,未受到刺激的肢体必须指向或触到刺激部位才符合“定位”的标准。当患者表现为刺痛回缩、刺激屈曲或刺痛有痛苦表情时,部分评估人员便误认为存在“定位”,导致结论错误。因此,平时与家属沟通意识障碍时,需要充分解释“疼痛刺激定位”的含义。
有研究表明,日常接触和照顾患者的无医学背景人员在DOC 患者意识状态评估过程中的作用常被忽视。FORMISANO 等[12]评估了让照顾者参与CRS-R 评定过程的有效性,发现当照顾者参与到评估过程时患者的表现会更好,得分会更高,可以降低误诊率。原因可能是患者对熟悉的声音更容易做出反应。因此,如果在日常接触和照顾患者的无意识障碍相关背景人员中普及意识障碍评估小程序,充分发挥其作用,对患者意识状态的认定会大有帮助。
本研究也存在一些不足。首先,小程序的语言存在不少专业术语,使用过程中大部分家属不会对一些关键词语仔细思考及理解,会很快做出选择,小程序的使用时间平均仅为190 s,远低于完整CRS-R 量表评估所需的时间,因此只推荐作为意识障碍的筛查,不能代替专业的评估。其次,调研问卷的设计也存在一些缺陷,开放性的问题如第10 项“对小程序的建议和意见”几乎没有人填写,不利于小程序的改进,也应设计为闭合性的问题。
综上所述,高中及以上文化的人群对基于CRS-R简化流程制作的“意识障碍评估”微信小程序使用正确率较高,植物状态患者的正确率低于其他意识状态。因此推荐高中及以上文化程度者使用该小程序对意识障碍进行初步筛查。
