颈椎前路椎间盘或椎体次全切除融合术治疗脊髓型颈椎病患者的效果
2023-06-10庞建忠吴义刚
吴 鹏,庞建忠,刘 宁,吴义刚
脊髓型颈椎病在临床中主要以隐性侵袭的形式发展,往往会被误诊为其他疾病,进一步影响患者的预后情况,因此其在诸型中处于重要地位。患者往往由于压迫或刺激脊髓的影响,会出现感觉、运动、反射与排便功能障碍等[1-3]。目前主要采用椎体次全切除融合内固定术治疗,具有一定的疗效,但部分患者并发症较多[4-5]。研究指出,颈椎前路次全切除融合内固定术能够提高治疗效果[6-7]。但脊髓型颈椎病患者应用颈椎前路椎间盘或椎体次全切除融合术对颈椎功能障碍指数(NDI)评分及颈椎矢状位参数的影响尚不清楚,基于此本研究选取病例探究上述问题,报告如下。
1 资料与方法
1.1 一般资料:经医学伦理委员会批准,选择2019年2月至2022年2月本院收治的脊髓型颈椎病61例,通过手术方法的差异将其分为椎体次全切除组30例,常规组31例。椎体次全切除组患者男15例,女15例,年龄29~71岁,平均年龄(55.87±10.05)岁;常规组患者男16例,女15例,年龄30~75岁,平均年龄(56.85±10.78)岁;2组资料比较差异无统计学意义(P>0.05)。
1.1.1 纳入标准:符合《颈椎病的分型、诊断及非手术治疗专家共识》[8]中脊髓型颈椎病的诊断标准;患者均进行X 线、CT及磁共振检查;能够配合沟通和研究;均签署知情同意书。
1.1.2 排除标准:意识不清醒的患者;资料不齐全的患者;传染疾病的患者;孕妇。
1.2 研究方法:常规组采用颈椎前路椎间盘切除融合内固定术。常规组采用前路椎间盘切除融合内固定术手术方式治疗,脊髓型颈椎病患者取仰卧位,全麻后颈部右侧横切口,切开皮肤及皮下组织、颈阔肌,确认胸锁乳突肌前边界并分离颈深筋膜,向外侧拉开胸锁乳突肌和颈动脉鞘,向内侧拉气管、食管和甲状腺,剥离两侧颈长肌至外侧,显露钩椎关节,暴露椎间盘和上下位椎体,利用C臂机明确颈椎病变的具体位置,切除责任椎间盘。咬除椎间盘和软骨组织直至后纵韧带和双侧的钩椎关节。用Caspar椎体钉撑开椎间隙,切除上位椎体下终板的前1/4,甚至1/3,用磨钻修平终板,交替用刮匙和髓核钳咬除软骨和椎间盘组织。确认后纵韧带和硬膜之间的间隙,用刮匙或椎板钳将后纵韧带切除。试模确定椎间融合器大小,同种异体骨填塞椎间融合器植入,置入钢板并固定。冲洗,留置创腔引流管,依次缝合颈阔肌、皮下组织和皮肤,包扎,颈托外固定。椎体次全切除组采用颈椎前路椎体次全切除融合术治疗,患者取仰卧位,颈后枕圆柱形软垫,头稍后仰,行颈前常规消毒铺巾,取颈部右侧横切口,长6~8 cm,分层切开患者的皮肤、皮下组织及颈阔肌,在颈深筋膜浅层深面分别向近、远端分别游离约1.6 cm,通过右侧肩胛舌骨肌与气管食管鞘间的间隙,分离颈深筋膜深层,直达颈椎体前方,C型臂X线机确定病变椎体和椎间盘,置入Caspar撑开器在欲切除椎体的水平上下,切除椎体上下的椎间盘,进一步清除退变椎间盘组织,用刮匙及椎板钳咬除上一椎体后下缘及下一椎体后上缘骨赘,以两侧钩椎关节为切除中心。用咬骨钳咬除椎体腹侧大部分,利用钩椎关节确定切除宽度,用磨钻切除椎体,切除宽度介于15~18 mm,小心剥离后纵韧带并切除,减压节段脊髓,置入塞满自体碎骨的钛笼支撑病变椎体间隙,放置钛板在其上下椎体前方,前方打孔,旋入钛钉固定钛板,固定位置良好,锁定钛板。冲洗切口,探查钛板表面,置引流管,缝合颈阔肌、皮下组织以及皮肤,包扎,颈托外固定。
1.3 观察指标:
1.3.1 比较2组患者NDI评分:术前、术后3个月采用颈椎功能障碍指数量表[9]对患者颈椎功能进行评估,10个项目分数越低,障碍越轻(每项计5 分,50分为完全瘫痪)。
1.3.2 对比2组患者颈椎矢状位参数,包括 C2~7 Cobb 角,颈椎X线侧位片进行测量后计算;手术节段 Cobb 角(SCobb)手术节段上位椎体与下位椎体上下终板延长线之间的夹角[10]。
1.3.3 并发症包括吞咽困难、颈脊髓损伤、吞咽异物感、声音嘶哑等。
2 结果
2.1 2组患者NDI评分比较:术后3个月,2组NDI评分降低,椎体次全切除组低于常规组(P<0.05),见表1。
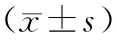
表1 2组患者NDI评分比较
2.2 2组患者颈椎矢状位参数对比:术前2组患者C2~7 Cobb 角与SCobb 角比较,差异无统计学意义(P>0.05),术后3个月2组患者血清C2~7 Cobb 角与SCobb 角增大,椎体次全切除组大于常规组(P<0.05),见表2。
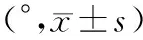
表2 对比2组患者颈椎矢状位参数
2.3 2组患者并发症发生情况对比:椎体次全切除组并发症发生率为6.67%,常规组并发症发生率为9.68%,2组并发症发生率比较差异无统计学意义(P>0.05),见表3。
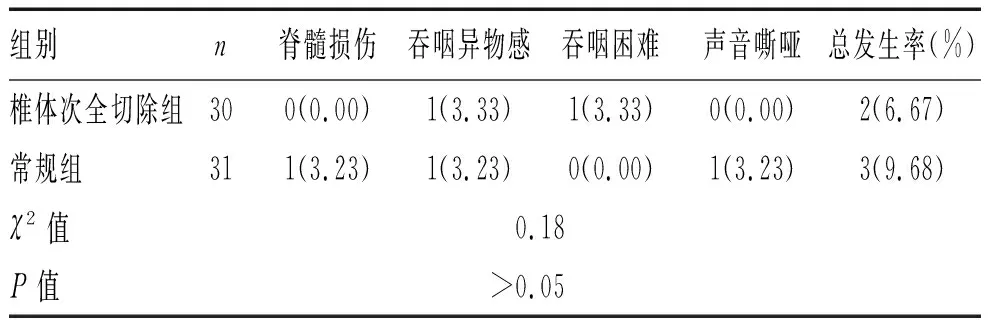
表3 2组患者并发症发生情况对比[n(%)]
2.4 典型影像学表现:CT扫描颈椎前路次全切除融合内固定术后患者,观测减压融合区椎间盘、黄韧带及前、后纵韧带。过伸过屈位片测量融合区相邻节段的运动范围β,颈椎总运动范围a,融合节段融合角θ,椎体滑移距离d。常规组观测颈椎各节段运动范围β′,颈椎总运动范围a′。
3 讨论
颈椎病医学上通常是指颈椎间盘变性、退变,向颈椎椎管内移位,压迫颈髓或神经根等重要组织结构,出现相应临床表现的一组疾病的总称。研究指出[11],随着生活工作压力的增加,颈椎病的发病率不断提高,通常是由长时间低头或坐姿不正造成,其中近半数以上的颈椎病患者为神经根病变。传统标准开放手术治疗时间长,颈椎功能的缓解效果一般,因此本研究选用颈椎前路次全切除融合内固定术对脊髓型颈椎病进行治疗,探究其疗效。
本研究结果显示,术后3个月2组NDI评分降低,椎体次全切除组低于常规组,提示本研究方法有利于改善患者颈椎功能。分析原因颈椎前路次全切除融合内固定术通过钛板内固定可以显著提高融合率,通过直接撑开椎间隙,且直接将椎间盘切除可有效减压,缓解颈部肌肉痉挛[12-15]。因此,颈椎前路次全切除融合内固定术可改善患者颈椎功能。本研究还发现,术后3个月2组患者血清C2~7 Cobb 角与SCobb 角增大,椎体次全切除组大于常规组,提示颈椎前路次全切除融合内固定术能够提高患者颈椎活动度,改善颈椎矢状位参数。颈椎前路次全切除融合内固定术缓解神经功能临床症状和体征,而且可有效矫正颈椎后凸畸形。研究指出[16-19],颈椎前路次全切除融合内固定术可改善颈椎异常曲度,使颈椎矢状位恢复平衡的状态。此外,2组并发症发生率差异无统计学意义,提示颈椎前路次全切除融合内固定术安全可靠。
颈椎前路次全切除融合内固定术能够降低脊髓型颈椎病患者NDI评分,改善颈椎矢状位参数,安全可靠,有利于患者的康复治疗。
