辩证行为疗法联合舍曲林对伴有非自杀性自伤的青少年抑郁障碍患者的影响
2023-06-10段登艾张志雄谷樟林
段登艾,邓 燕,张志雄,谷樟林
(1.云南省精神病医院 a.女性精神医学科;b.精神康复二区,云南 昆明 650224; 2.云南省第三人民医院 心血管内科,云南 昆明 650011)
2020年新冠肺炎疫情期间青少年抑郁检出率高达14.67%[1]。研究发现,29.7%的抑郁障碍者伴非自杀性自伤(non-suicidal self-injury, NSSI)[2]。NSSI是指个体反复地出现不以自杀死亡为目的的自伤行为,该行为不被社会文化允许与接纳,且会给家庭带来巨大的痛苦和给社会带来巨大的负担。由于其高检出率、高风险性、高重复性,NSSI已成为全球最棘手的公共卫生问题之一[3],引起业内的广泛关注。NSSI人群的自杀风险是普通人群的66倍[4]。因此及时治疗抑郁症,减少NSSI的发生,对于整个社会层面预防及减少自杀悲剧的发生具有重要的意义[5]。有学者提出青少年NSSI与消极应对方式呈正相关,与积极应对方式呈负相关[6]。
《中国抑郁障碍防治指南》推荐减缓抑郁症状采用综合治疗方案:药物治疗合并心理治疗[7],其中选择性5-羟色胺再摄取抑制剂是指南中A级推荐的药物,复习既往研究发现对于青少年群体而言舍曲林是疗效和耐受性较为平衡的新型抗抑郁药物[8-9],然而,采取何种心理治疗仍然值得商榷。
辩证行为疗法(dialectical behavior therapy, DBT)的原则是哲学的辩证法,其核心理念为帮助个体提高对消极情绪的耐受能力,学会自我接纳,并增强应对能力,减少冲动性行为的发生,增强社会交往应对能力[10]。
因此本研究尝试将DBT联合舍曲林应用于伴NSSI的青少年抑郁人群,探究该方案对该群体负性情绪及应对方式的影响。
1 资料与方法
1.1病例选择 纳入2020年6月至2021年12月在云南省精神病医院住院治疗且诊断为伴有NSSI行为的抑郁障碍患者70例。纳入标准:①年龄12~18岁;②符合《精神障碍诊断与统计手册(第五版)》(DSM-5)[11]抑郁障碍的诊断标准并伴有NSSI行为者;③文化程度:初中及以上;④汉密尔顿抑郁量表(Hamilton depression scale, HAMD)评分≥20分。
排除标准:①有头部外伤史;②阅读和理解困难者;③诊断符合“双相情感障碍”者;④诊断符合“精神分裂症”者;⑤存在精神活性物质滥用者;⑥患有其他严重躯体疾病者。
中止/脱落标准:①不愿继续参加研究者;②使用舍曲林治疗期间出现严重不良反应需要更换药物者;③联合组5次团体治疗缺勤次数>2次者。
资料收集方法:所有研究对象均为住院病房收治的患者,均自愿加入,加入研究时由研究医生向研究对象充分说明研究的目的,研究对象均知情同意。通过云南省精神病医院医学伦理委员批准。
1.2研究方法
1.2.1研究工具 ①自编人口学资料。②HAMD[12]:为他评量表,共包括24个条目,采用0~2级或0~4级评分评分,总分0~52分。评估为重度抑郁者>35分,肯定存在抑郁者20~35分。分值越高,抑郁程度越重。该工具的Cronbach's α系数为0.90[13]。③青少年非自杀性自伤行为问卷[14]:该问卷是国内学者万宇辉等根据我国青少年的特点所编制的,评估患者故意伤害自己的行为,该行为不以自杀为目的,但可能导致擦伤、疼痛或出血。该工具的Cronbach's α系数为0.92[14]。本研究主要评估患者近1个月的自伤行为。④简易应对方式问卷(Simplified Coping Style Questionnaire, SCSQ)[15]:包含20个条目,由积极应对方式(12个条目)、消极应对方式(8个条目)两个维度组成,涉及个体在日常生活中经常采取的应对方式,采用“0~3”4级评分。分别计算积极、消极应对方式的总分。全量表的Cronbach's α系数为0.90;积极应对量表和消极应对量表的Cronbach's α系数分别为0.89和0.78[15]。
1.2.2质量控制 研究结局评估者不同于治疗实施者,参与研究结局指标评估的工作人员不能获悉所评估患者的分组情况,要求被试不能与评估者谈及治疗实施的细节。
1.2.3干预方案 对照组:服用盐酸舍曲林片(厂家:辉瑞制药有限公司,商品名:左洛复),平均剂量为100~200 mg,疗程6周。联合组:在对照组的基础上,联合DBT,方案如表1。

表1 DBT干预方案
DBT由1名接受了规范MBSR、DBT训练的精神科医师带领。治疗共6周,采用固定的结构化的团体心理治疗方案,治疗共7次,第1周2次,每次40 min,为个体化的链锁分析;第2~6周每周1次,每次60 min,每组容纳10~14例患者。除小组内治疗外,小组成员每日还需完成家庭作业(跟随指导语练习20 min)。
1.2.4分组方案 根据研究设计,先收集联合组病例35例(当等待病例达14人时,即提前联系患者通知心理治疗时间,如有患者因为其他原因暂时不能参与心理治疗时,则商议后延迟心理治疗或者退出研究),当联合组收集完成后再收集对照组病例35例。
1.2.5测评时点 分别于基线(T0)、6周后(T1)、6月后(T2),测量HAMD、青少年非自杀性自伤行为问卷及SCSQ。
1.3统计学方法 使用SPSS 22.0录入数据,用χ2检验比较分类变量资料的组间差异;定量资料的组间差异用重复测量方差分析进行比较,检验不同组别及时点对于疗效的影响,同时分析时点×组别的交互作用。组间两两比较采用独立样本t检验,组内成对比较采用配对样本t检验。P<0.05表示差异有统计学意义。
2 结 果
2.1完成情况 本研究共入组70名患者,按照入组先后顺序,35例进入联合组(分3组进行,第一组:12例,第二组:12例,第三组:11例),35例进入对照组。6周治疗结束后,联合组脱落6例(其中3例因返校而终止治疗,2例因不耐受舍曲林需换药而退出,1例因患急性阑尾炎而出院并退出),脱落率17.1%,完成29例;对照组脱落7例(其中2例因返校而提前出院,3例因舍曲林效果不佳需换药而退出,1例因患者父母工作调动需转院并退出,1例因患者吞服过量的药物而转院行血液透析而退出),脱落率20.0%,完成28例, 2组脱落情况差异无统计学意义(P>0.05)。
2.2两组一般资料比较 2组在年龄、性别、是否独生子女、体重指数、是否连续病程、是否首发、父母是否离异、自杀总分、HAMD、积极应对、消极应对评分方面差异均无统计学意义(P>0.05),见表2。
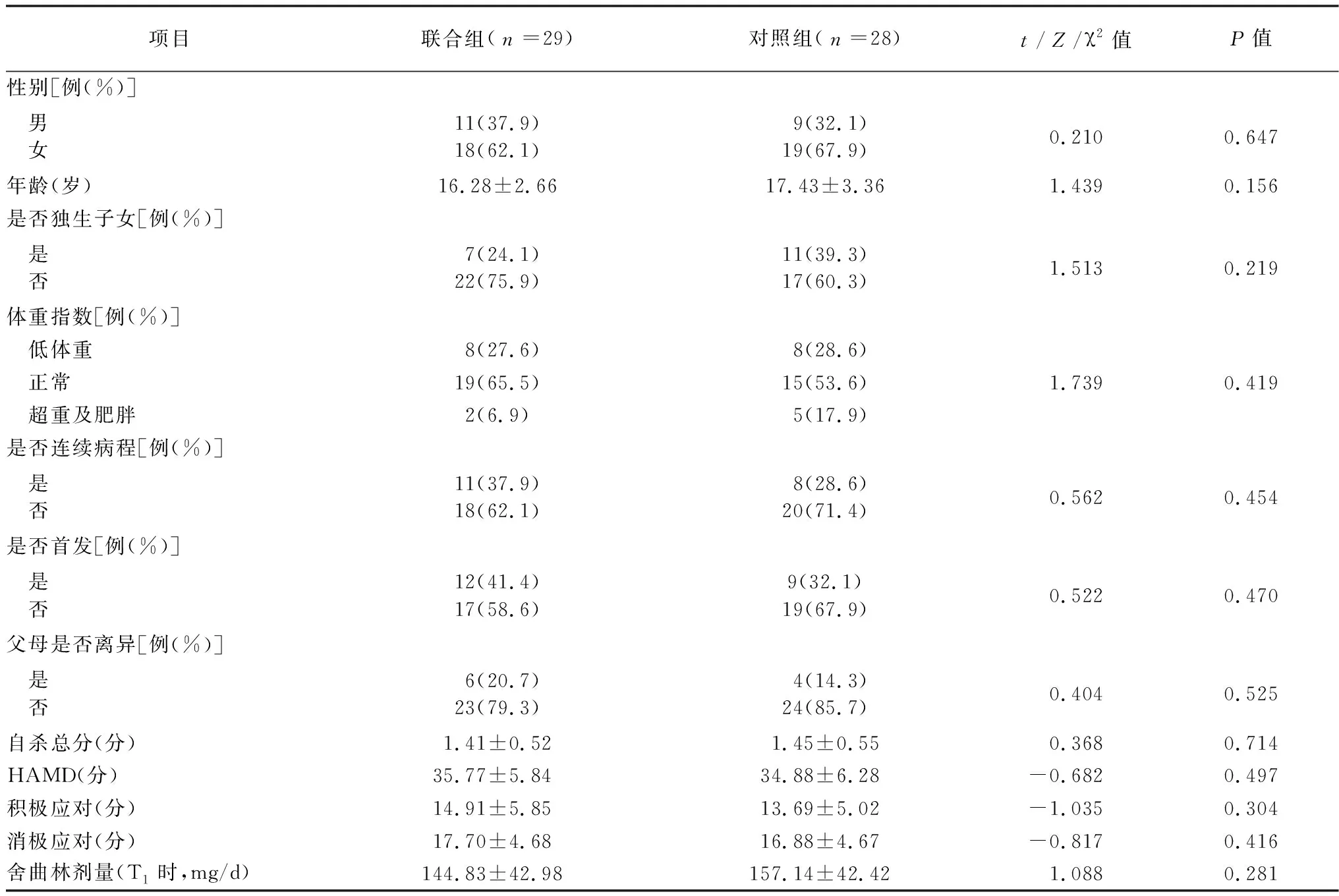
表2 两组一般资料比较
2.32组6周干预前后及6月后随访时自杀总分、HAMD、积极应对、消极应对的变化 经莫奇来球形检验提示自杀总分、HAMD、积极应对、消极应对均满足球形检验(P>0.05)。经过重复测量方差分析提示:2组T1、T2时自杀总分、HAMD、积极应对、消极应对评分差异有统计学意义(P<0.05),表现为联合组自杀总分、HAMD、消极应对得分降低更明显,积极应对得分提高更明显;2组自杀总分、HAMD、积极应对、消极应对评分的时点差异也有统计学意义;2组自杀总分、HAMD、消极应对评分存在时点×组别的交互作用,而积极应对差异无统计学意义,见表3。

表3 2组6周干预前后及6月后随访时各量表评分 分)
3 讨 论
在全生命周期中,青春期的个体心身发展最为活跃,除了生理的迅速发展外,心理上的发展也比较迅速,比如同伴冲突、人际关系危机,然而不幸的是,该时期的个体由于生活阅历不足,尚未习得应对技巧,于是,部分个体为了转移消极体验及获得人际的关注,他们可能会采取NSSI行为。DBT是将认知行为疗法与正念理念融合后再发展而得,其主张在“改变”和“接纳”间找到平衡,旨在帮助个体提高觉察能力及痛苦忍受力,增强正性情绪的感知,让个体更加关注当下,从而提升个人价值感及主观幸福感,减少NSSI行为[16]。
以往已有许多学者将DBT应用于伴有NSSI的青少年抑郁障碍患者,结果发现,DBT治疗NSSI效果显著,可显著减少个体的NSSI行为[17-18]。Busby等[19]针对青少年自伤、自杀干预措施的研究提示,DBT在减少NSSI 行为及自杀行为方面的效果显著。Berk等[20]、Mehlum等[21]也报道DBT有 助 于 降 低 青 少 年 NSSI 行为的发生。
本研究比较DBT联合舍曲林和单独使用舍曲林对伴有NSSI的青少年抑郁障碍患者的疗效及应对方式的影响。6周干预后,与对照组相比,DBT联合舍曲林能够显著降低伴有NSSI的青少年抑郁障碍患者的HAMD得分;6月后随访时,联合组HAMD得分较6周干预结束时无明显变化,而对照组HAMD得分较6周干预结束时升高,说明DBT能够显著减低抑郁得分,且有效性更持久。陈胡丹等[22]的研究也提示DBT可以显著改善患者的抑郁症状。银春燕[23]纳入自杀倾向的抑郁症患者98例,分为药物组和联合组(DBT+药物组),结果提示联合组在改善伴有自杀倾向的抑郁症患者的血清神经递质方面效果更优,在改善个体的抑郁症状方面效果更佳。DBT干预运用情绪识别、冥想、增强正性情绪、克服阻碍等方法,帮助患者降低情感的脆弱性,提高情绪调节的能力,故而情绪稳定性更持久。
应对方式,指个体为了满足内在或外在需求在认知和行为付出努力的过程。分为积极应对和消极应对,有NSSI行为者较易选用消极应对方式、更少采取积极应对方式[24],而频繁采用消极应对方式的人在应对消极情绪、不适情境时也较易采取NSSI行为伤害自己。6周干预后,与对照组相比,DBT联合舍曲林能显著提高伴有NSSI的青少年抑郁障碍患者的积极应对得分,减低消极应对得分,提示DBT中的提升应对技能模块能够改善青少年的应对方式。青少年个体对情境刺激更加敏感,情绪强度更剧烈,回到情绪基线的用时更长。DBT认为,易感个体与无效环境之间的“不匹配”导致了情绪失调及无效行为应对[25]。而DBT训练教会患者放松、自我安抚、转移注意力、制定适应性的应对策略等技巧,帮助个体着眼于当下面对的困难处境,选择有智慧的行动,可促使个体采取更多的积极应对策略,减少个体的消极应对。
综上所述,给予伴有NSSI的青少年抑郁障碍患者提供DBT干预,给予适当的生命教育,能够减低HAMD评分,提高青少年对NSSI的认知,鼓励并提倡积极的应对方式,摒弃消极的应对方式,且持久性更好,因此DBT对NSSI行为的防控、抑郁情绪的控制、应对方式的调整具有重要意义。
本研究的不足之处,仅仅进行DBT干预结束6月后的随访,还不能确定其长期疗效,建议进行更长时点的随访,以进一步支持DBT在伴有NSSI的青少年抑郁障碍患者中的应用效果。
