血HCG、孕酮及雌二醇联合腹部彩超在早期异位妊娠中的诊断价值
2023-06-02王良莉郑贤芳
王良莉,郑贤芳
(安徽医科大学附属巢湖医院妇产科,安徽 巢湖 238000)
异位妊娠(ectopic pregnancy)是指受精卵着床于子宫腔以外的组织或器官,常见的为输卵管异位妊娠(占90%)[1],典型临床表现常为停经、腹痛、阴道流血。异位妊娠是妇产科常见的急腹症,发病率为2%~3%[2]。据统计,约有40%的异位妊娠患者在第一次就诊时无法进行明确诊断,此外临床体征以及相关病史对诊断有着较低的敏感性以及特异性[3]。早期异位妊娠的患者凝血功能下降,当异位妊娠包块破裂时导致内出血,这也是早期孕产妇死亡的主要原因[4]。因此寻求一种异位妊娠的早期诊断方法,挽救孕产妇的生命以及保留孕妇的生育能力至关重要[5]。目前临床上大多数通过联合彩超、血HCG 以及孕酮来初步诊断异位妊娠[6,7]。但是仍具有较高的漏诊率。近年有研究表明一定量的雌二醇可促进子宫血管重塑以及灌注,在改善不良妊娠结局中起到重要作用[8,9]。因此本研究主要观察血HCG、孕酮、内膜厚度与雌二醇联合诊断早期异位妊娠的价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2020 年12 月-2022 年3 月安徽医科大学附属巢湖医院收治的56 例异位妊娠患者作为异位妊娠组,另选同一时期于我院定期检查并确定为宫内妊娠的72 名孕妇作为正常妊娠组。异位妊娠组年龄22~42 岁,平均年龄(30.27±3.79)岁;停经时间28~58 d,平均停经时间(41.57±6.39)d。正常妊娠组年龄18~42 岁,平均年龄(27.97±4.60)岁;停经时间33~58 d,平均停经时间(45.26±6.23)d。两组年龄、停经时间比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①18~45 岁育龄期妇女,并在我院进行血液检测和彩超检查;②自然受孕且孕周≤13 周或伴有停经、腹痛以及阴道不规则流血症状;③病历资料完整。排除标准:①借助辅助生殖技术者,双胎或者多胎以及滋养细胞疾病者、剖宫产瘢痕妊娠者;②随诊期间自行要求终止妊娠者;③合并有严重的心、肝、肾以及血液系统疾病者,或者有精神疾病不能配合者。
1.2 方法 腹部超声检查:采用意大利Esaote 彩色超声诊断仪,检查前嘱孕妇多饮水,充盈膀胱,体位取仰卧位,腹部超声检查探头频率为3.5~5.5 MHz,涂抹适量耦合剂,将超声探头置于下腹部,查看孕妇子宫、附件、孕囊以及盆腔积液等情况。如果存在包块,则需要对包块的形状、大小、位置、心管搏动、内部回声等方面进行仔细观察,通过彩色多普勒血流影像对其内部状况、周围血流分布予以监测。血液HCG、孕酮以及雌二醇水平检测:采集孕妇清晨8~10 点的空腹静脉血5 ml,采用罗氏Cobas e801 全自动化学发学发光分析仪器对血液HCG、孕酮以及雌二醇进行分析检测。
1.3 观察指标 记录腹部彩超、血清检测对异位妊娠结果诊断的结果。比较异位妊娠组和正常妊娠组的子宫内膜厚度、血HCG、孕酮、雌二醇的值,采用ROC 曲线分析腹部彩超、血HCG、孕酮、雌二醇诊断早期异位妊娠的价值。异位妊娠诊断标准:①停经≥5 周、腹痛、腹部坠胀、不规则阴道流血并反复发作,B 超检测宫腔内无妊娠迹象,附件区可见包块,血HCG 阳性[10];②手术病理结果为异位妊娠。
1.4 统计学方法 采用SPSS 23.0 统计软件进行数据分析,计量资料采用以()表示,行t检验,计数资料采用(%)表示,行χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组孕酮、雌二醇、血HCG 以及内膜厚度比较正常妊娠组孕酮、雌二醇、血HCG 以及内膜厚度高于异位妊娠组,差异有统计学意义(P<0.05),见表1。
表1 两组孕酮、雌二醇、血HCG 以及内膜厚度比较()
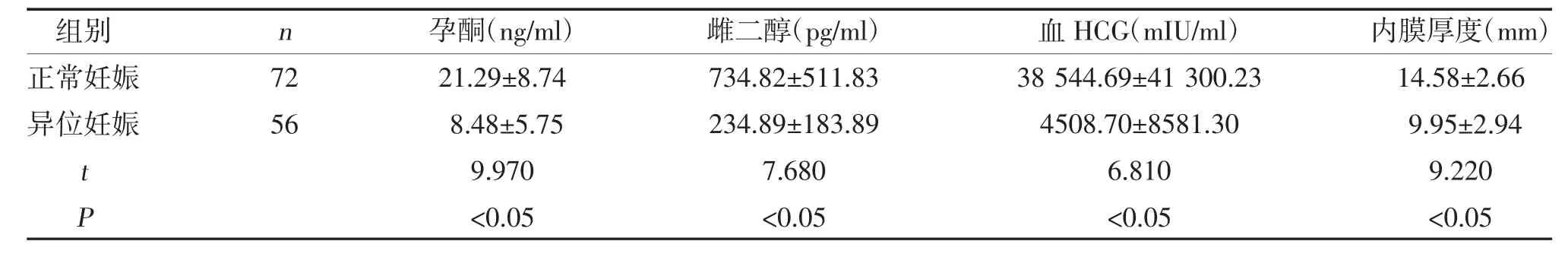
表1 两组孕酮、雌二醇、血HCG 以及内膜厚度比较()
2.2 血清HCG、孕酮、雌二醇及彩超单独检测、联合检测对早期异位妊娠的诊断效能比较 ROC 曲线显示,血清HCG 对异位妊娠诊断的敏感度、特异度最高,彩超对异位妊娠诊断的敏感度最低,雌二醇对异位妊娠的特异性最低,差异有统计学意义(P<0.05);各项联合检测对异位妊娠的诊断效果均高于单项检测,其中血清HCG、孕酮、雌二醇以及彩超联合检测的敏感性、特异性以及曲线下面积(AUC)最高,差异有统计学意义(P<0.05),见表2、图1、图2。

图1 血清HCG、孕酮、雌二醇、彩超单独检测的ROC 曲线
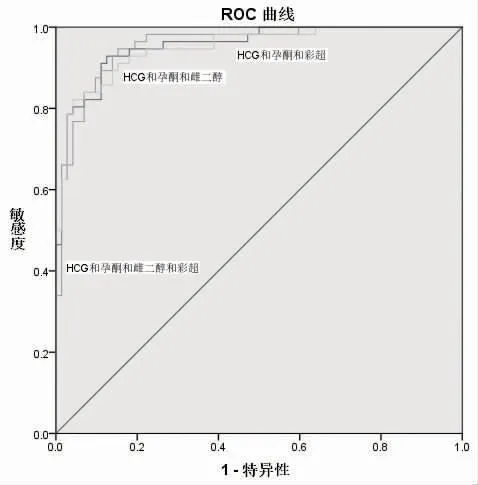
图2 血清HCG、孕酮、雌二醇以及彩超联合检测的ROC 曲线

表2 血清HCG、孕酮、雌二醇及彩超单独检测、联合检测对早期异位妊娠的诊断效能
3 讨论
研究显示[11],异位妊娠的发生率呈逐年递增趋势,这不仅与微生物感染、性传播及宫内节育环的使用等外源性因素有关,而且与医疗诊断技术的提高也有关系。在早期妊娠中,仅从临床症状方面,难以将异位妊娠与流产相鉴别。在孕周较小时,无法看到宫内或者宫外明显孕囊,而不确定性的诊断会明显增加孕妇本人的焦虑,因此在孕早期尽早确定宫内或宫外妊娠具有重要意义[12]。目前明确诊断异位妊娠主要以手术病理为金标准,依靠腹腔镜可以明确诊断异位妊娠,但是腹腔镜检查对患者本身具有创伤性,因此临床上主要依靠彩超检查以及血清标志物检测等无创方法对异位妊娠进行诊断。
本研究显示,异位妊娠患者的子宫内膜厚度小于正常妊娠女性(P<0.05)。研究发现[13,14],当发生异位妊娠时,受精卵着床部位在除子宫以外的部位,此时绒毛发育的血供差,影响性激素分泌,直接影响子宫内膜厚度。因此若子宫内膜无明显增厚甚至变薄,则提示异位妊娠可能。本研究中,异位妊娠组血清HCG、孕酮、雌二醇水平较正常妊娠组低(P<0.05),可能是因为在异位妊娠女性中,因受精卵着床于输卵管,输卵管肌层营养欠佳,导致合体滋养细胞发育差,从而导致血HCG 值低[15]。同时异位妊娠中血清HCG 值明显降低,影响卵巢黄体的功能。而雌孕激素是主要由卵巢黄体分泌的一种甾体激素,雌孕激素的水平可能调节着输卵管的功能,包括蠕动、纤毛的活动等[16]。当血清孕酮水平降低时,输卵管腔内的纤毛向子宫方向摆动时,向前推进的动力较弱,导致卵子滞留的风险增加。因此在孕酮低时,受精卵在输卵管停留时间延长,从而导致异位妊娠发生率升高。雌二醇是雌激素的主要表达形式,有研究表明一定量雌二醇可直接影响子宫的收缩,从而影响受精卵的着床[17]。雌二醇还调节输卵管平滑肌细胞的收缩以及舒张并且可以刺激其粘膜上皮分化,从而促进纤毛细胞生长以及分泌细胞的增加,使受精卵从输卵管蠕动进入宫腔。相反,低雌二醇水平使受精卵在输卵管停留时间过长,导致受精卵着床于输卵管的高发生率[18]。因此血HCG、孕酮、雌二醇对异位妊娠诊断均有一定的临床诊断价值。
依靠血HCG 或彩超检测诊断异位妊娠的特异性较低,在临床上有较高的漏诊率。本次研究比较了血清HCG、孕酮、雌二醇及彩超单独检测、联合检测对早期异位妊娠的诊断效能,结果显示血清HCG+孕酮+雌二醇+彩超的敏感度、特异度以及AUC 最高。叶楠等[19]研究证实了孕酮与血HCG、彩超联合检测可明显提高异位妊娠的诊断效能。刘绪园[20]将雌二醇与血HCG、孕酮联合起来,发现其诊断异位妊娠的效能明显提高。本研究结果与上述研究相符。说明早期异位妊娠的诊断中,联合彩超、血HCG、孕酮以及雌二醇可快速有效的鉴别出异位妊娠。
综上所述,在临床上可通过彩超、血HCG、孕酮以及雌二醇联合检测来提高异位妊娠的诊断敏感度以及特异度,早诊断早治疗,以此来减少异位妊娠的并发症以及远期并发症等,值得在临床应用。
