全腔镜Ivor-Lewis术对中下段食管癌患者氧化应激指标、胃肠功能及预后的影响
2023-05-31岳军崔刘涛张冲锋牛瑞玲徐林飞
岳军,崔刘涛,张冲锋,牛瑞玲,徐林飞
1.驻马店市中医院心胸大血管外科,河南 驻马店 463000;2.河南省胸科医院骨科,河南 郑州 450000
食管癌是发病率、死亡率较高的消化道恶性肿瘤之一,以中下段食管癌最为常见,约占食管癌患者的95%[1-2]。手术是食管癌目前最常用的治疗手段,主要涉及肿瘤根治性切除、清扫淋巴结和重建消化道[3-4]。
传统开放手术对胸腹腔结构破坏较大,术后疼痛剧烈及并发症风险高,影响患者术后生活质量。随着医疗技术发展,微创技术逐渐应用于临床,且以创伤轻微、术后恢复迅速等在食管癌外科治疗方面展现显著优势[5]。全腔镜Ivor-Lewis 术和McKeown 术是食管癌目前应用较为广泛的微创手术,由于两者吻合部位不同,患者预后也存在差异[6]。因此何种手术为食管癌最佳术式,临床意见尚未统一。鉴于此,本研究选取我院中下段食管癌患者进行分组对照研究,旨在进一步分析该两种手术在全腔镜食管癌根治术中应用效果及对患者氧化应激指标、胃肠功能及预后的影响。
1 资料与方法
1.1 一般资料 回顾性分析2019年1月至2022年1 月在驻马店市中医院行手术治疗的150 例中下段食管癌患者的临床资料。纳入标准:参照《食管癌规范化诊治指南》[7]中相关诊断标准,经影像、学检查确诊;符合TNM分期[8]:Ⅰ~Ⅲ期;年龄48~74岁;术前淋巴结未出现转移;无手术禁忌证;所有患者及家属详知研究并签署知情同意书。排除标准:胸腔严重黏连者;有腹部手术史者;有重要脏器严重障碍者。根据手术方式不同分组,其中76 例实施全腔镜Ivor-Lewis术者纳入研究组,74 例实施全腔镜McKeown 术者纳入对照组。本研究经本院伦理委员会审核批准。
1.2 手术方法
1.2.1 研究组 该组患者实施全腔镜Ivor-Lewis术。腹部操作:以剑突为中心,分别于锁骨中线与左右脐上2 cm水平线交点偏外、右侧锁骨中线肋缘下、剑突下建立主副操作孔。清扫周围淋巴结及结缔组织,切断部分膈肌脚,扩大食管裂孔,清扫贲门旁淋巴结,游离胃体,于贲门处离断食管,将胃体经剑突下切口牵出,以直线切割缝合器制作管状胃,切缘以缝合线间断缝合包埋,置入空肠营养管一端固定于管胃头端。管状胃回纳腹腔,确认无出血,关闭腹部切口。胸部操作:调整体位至左侧卧位,于右侧腋中线第7肋间行切口置入胸腔镜探查胸腔情况,分别于右侧腋前线第4 肋间、腋中线第5 肋间、腋中线与腋后线7 肋间分别作主副操作孔。解剖并离断奇静脉弓,游离食管至食管裂孔,清扫全胸段淋巴结。肿瘤上缘5 cm以上采用荷包钳行荷包缝合,将食管抵钉座置入,收紧并打结缝合线,离断并取出肿瘤;管状胃顶部切开,吻合食管-胃端侧,经鼻腔置入胃管并与空肠管顶端固定,牵出空肠管,重新置入胃管;切割缝合器闭合管状胃切口,加固吻合管状胃残端,留置引流管、食管床,缝合切口。术后常规抗感染、补液等对症干预。
1.2.2 对照组 该组患者实施全腔镜McKeown术。胸部操作:患者取左侧卧位,予以全身麻醉后,分别于右侧腋中线第7肋间、右侧腋前线第4 肋间、右侧肩胛下角线第8 肋间行切口,胸腔镜探查病灶及周围组织黏连情况;切开纵隔胸膜,由食管肿瘤下方游离食管,夹闭并离断游离的奇静脉弓,沿外科平面游离胸段食管,清扫淋巴结;止血常规置入胸管引流管,缝合切口。腹部操作:患者改为平卧,腹腔镜探查腹腔黏连及有无转移情况。其余操作均参照研究组。颈部操作:于左颈胸锁乳突肌前缘切口,逐层分离皮肤、颈阔肌,经颈动脉内侧解剖至深筋膜;切开深筋膜,向左上方牵拉胸段食管,并以细带牵拉食管,置入荷包线,放入抵钉座,牵引线将管胃提拉至颈部,确认无畸形,以圆形吻合器于食管-管胃吻合,并对吻合口加固;同研究组放置好空肠营养管和胃管,直线切割闭合器处理管胃残端并进行包埋缝合;置入引流管,确定无活动出血,清理术区,逐层关腹、缝合颈部切口。术后常规抗感染、补液等对症干预。
1.3 观察指标 (1)基线资料:比较两组患者的性别、年龄、病灶最长径、病灶位置、体质量指数、TNM分期、合并症。(2)手术一般情况:比较两组患者的手术时间、胸管留置时间、术中出血量、住院时间、治疗费用。(3)氧化应激指标:采集术前、术后1 d、3 d两组患者的外周血静脉血5 mL,分离血清置于低温冰箱保存。以黄嘌呤氧化酶法测定丙二醛(MDA)、超氧化物歧化酶(SOD)水平,采用比色检测谷胱甘肽过氧化物酶(GSH-Px)水平。(4)胃肠功能指标:采用酶联免疫法测定术前、术后1 d、3 d 两组患者的血清胃泌素(GAS)、胃动素(MTL)水平,试剂盒购自北京贝尔生物工程股份有限公司。(5)并发症:比较两组患者的肺部感染、吻合口狭窄、吻合口瘘、喉返神经损伤发生情况。(6)预后:术后随访6个月,比较两组患者的食管癌转移、复发、死亡情况。
1.4 统计学方法 应用SPSS25.0统计学软件分析数据。计数资料比较采用χ2检验,2个格子理论数T≤1时,采用Fisher精确概率法检验,等级资料比较采用Ridit检验,计量资料以均数±标准差(±s)表示,组间比较采用t检验。以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者的基线资料比较 两组患者的年龄、性别、病灶最长径、病灶位置、体质量指数、临床分期、合并症等基线资料比较差异均无统计学意义(P>0.05),见表1。
表1 两组患者的基线资料比较[±s,例(%)]Table 1 Comparison of baseline data between the two groups [±s,n(%)]
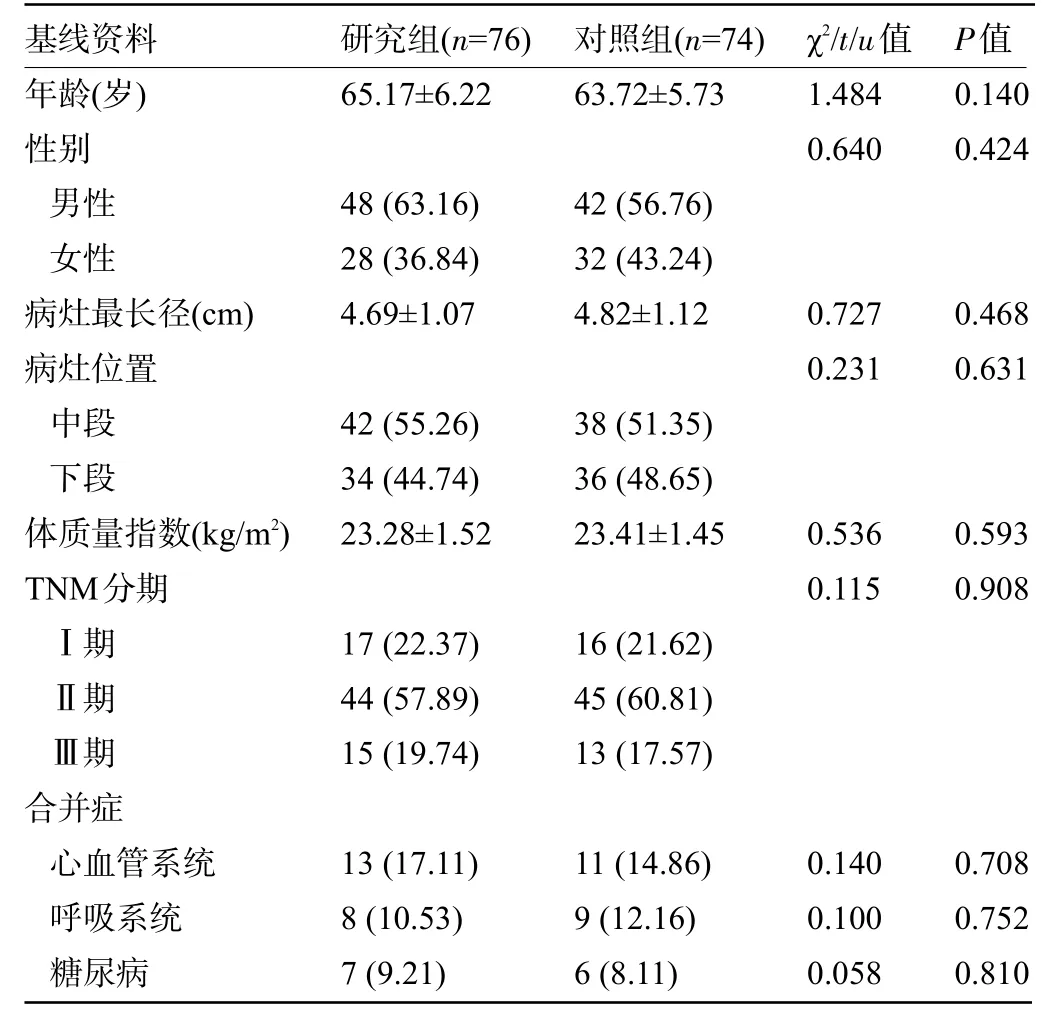
表1 两组患者的基线资料比较[±s,例(%)]Table 1 Comparison of baseline data between the two groups [±s,n(%)]
基线资料年龄(岁)性别男性女性病灶最长径(cm)病灶位置中段下段体质量指数(kg/m2)TNM分期Ⅰ期Ⅱ期Ⅲ期合并症心血管系统呼吸系统糖尿病研究组(n=76)65.17±6.22对照组(n=74)63.72±5.73 χ2/t/u值1.484 0.640 P值0.140 0.424 48(63.16)28(36.84)4.69±1.07 42(56.76)32(43.24)4.82±1.12 0.727 0.231 0.468 0.631 42(55.26)34(44.74)23.28±1.52 38(51.35)36(48.65)23.41±1.45 0.536 0.115 0.593 0.908 17(22.37)44(57.89)15(19.74)16(21.62)45(60.81)13(17.57)13(17.11)8(10.53)7(9.21)11(14.86)9(12.16)6(8.11)0.140 0.100 0.058 0.708 0.752 0.810
2.2 两组患者的手术一般情况比较 两组患者的淋巴结清扫数、术中出血量、胸管留置时间、住院时间比较差异均无统计学意义(P>0.05);研究组患者的手术时间明显短于对照组,治疗费用明显低于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者的手术一般情况比较(±s)Table 2 Comparison of general surgical conditions between the two groups(±s)
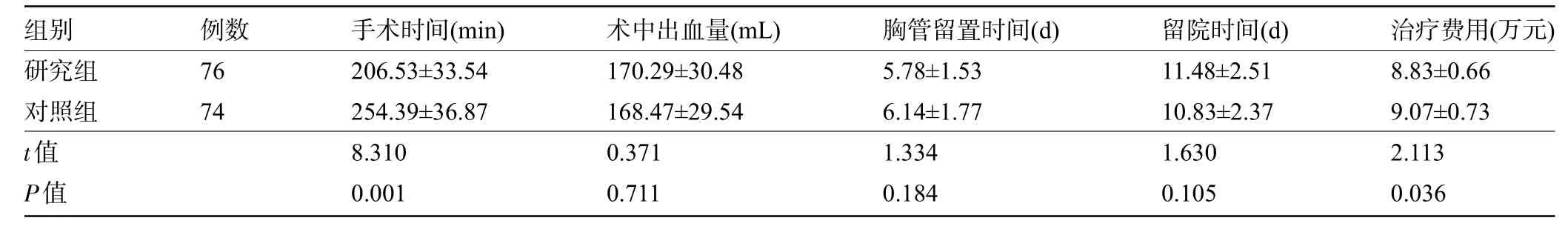
表2 两组患者的手术一般情况比较(±s)Table 2 Comparison of general surgical conditions between the two groups(±s)
组别研究组对照组t值P值例数76 74手术时间(min)206.53±33.54 254.39±36.87 8.310 0.001术中出血量(mL)170.29±30.48 168.47±29.54 0.371 0.711胸管留置时间(d)5.78±1.53 6.14±1.77 1.334 0.184留院时间(d)11.48±2.51 10.83±2.37 1.630 0.105治疗费用(万元)8.83±0.66 9.07±0.73 2.113 0.036
2.3 两组患者手术前后的氧化应激指标比较 术后1 d、3 d,两组患者的GSH-Px、SOD 水平较术前降低,MDA 水平较术前升高,且研究组患者的GSH-Px、SOD 水平明显高于对照组,MDA 水平明显低于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组患者手术前后的氧化应激指标比较(±s)Table 3 Comparison of oxidative stress indexes before and after operation between the two groups(±s)
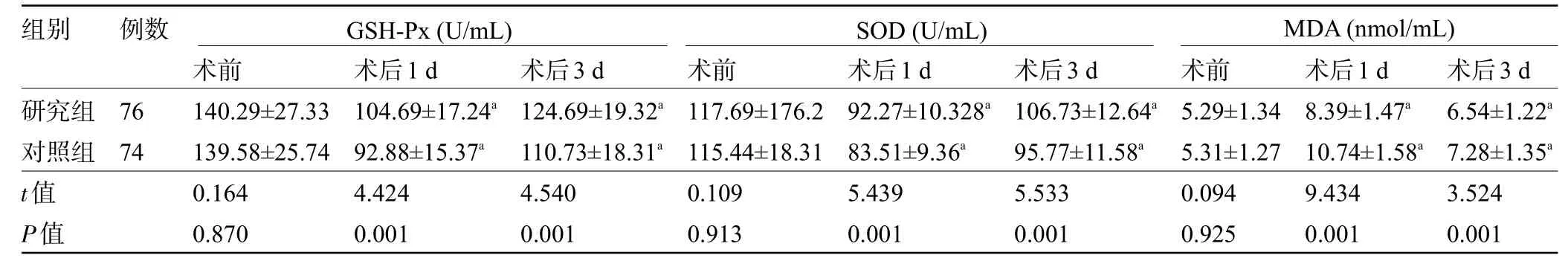
表3 两组患者手术前后的氧化应激指标比较(±s)Table 3 Comparison of oxidative stress indexes before and after operation between the two groups(±s)
注:与本组术前比较,aP<0.05。Note:Compared with that in the same group before operation,aP<0.05.
组别例数GSH-Px(U/mL) SOD(U/mL) MDA(nmol/mL)研究组对照组t值P值76 74术前140.29±27.33 139.58±25.74 0.164 0.870术后1 d 104.69±17.24a 92.88±15.37a 4.424 0.001术后3 d 124.69±19.32a 110.73±18.31a 4.540 0.001术前117.69±176.2 115.44±18.31 0.109 0.913术后1 d 92.27±10.328a 83.51±9.36a 5.439 0.001术后3 d 106.73±12.64a 95.77±11.58a 5.533 0.001术前5.29±1.34 5.31±1.27 0.094 0.925术后1 d 8.39±1.47a 10.74±1.58a 9.434 0.001术后3 d 6.54±1.22a 7.28±1.35a 3.524 0.001
2.4 两组患者手术前后的胃肠功能指标比较 术后1 d、3 d,两组患者的GAS、MTL水平较术前降低,且研究组患者的GAS、MTL 水平明显高于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组患者手术前后的胃肠功能指标比较(±s,ng/L)Table 4 Comparison of gastrointestinal function indexes before and after operation between the two groups ±s,ng/L)
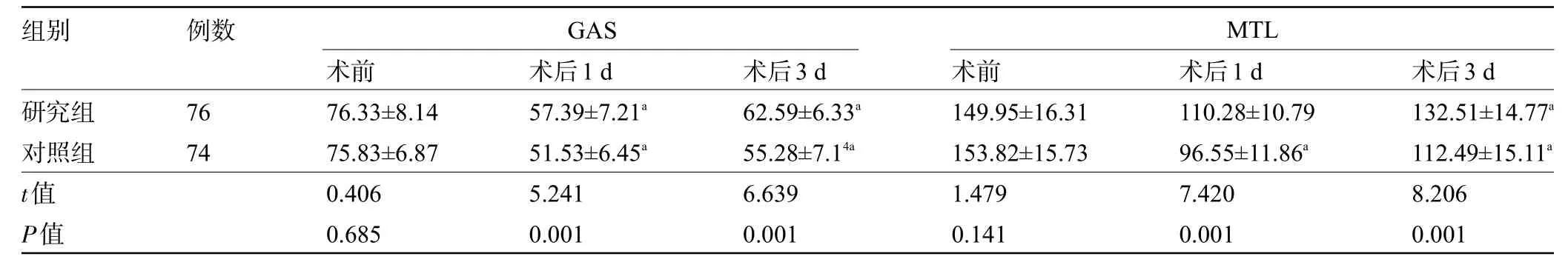
表4 两组患者手术前后的胃肠功能指标比较(±s,ng/L)Table 4 Comparison of gastrointestinal function indexes before and after operation between the two groups ±s,ng/L)
注:与本组术前比较,aP<0.05。Note:Compared with that in the same group before operation,aP<0.05.
组别例数GAS MTL研究组对照组t值P值76 74术前76.33±8.14 75.83±6.87 0.406 0.685术后1 d 57.39±7.21a 51.53±6.45a 5.241 0.001术后3 d 62.59±6.33a 55.28±7.14a 6.639 0.001术前149.95±16.31 153.82±15.73 1.479 0.141术后1 d 110.28±10.79 96.55±11.86a 7.420 0.001术后3 d 132.51±14.77a 112.49±15.11a 8.206 0.001
2.5 两组患者的并发症比较 两组患者的肺部感染、吻合口狭窄发生率比较差异无统计学意义(P>0.05),而研究组患者的吻合口瘘、喉返神经损伤发生率明显低于对照组,差异均具有统计学意义(P<0.05),见表5。
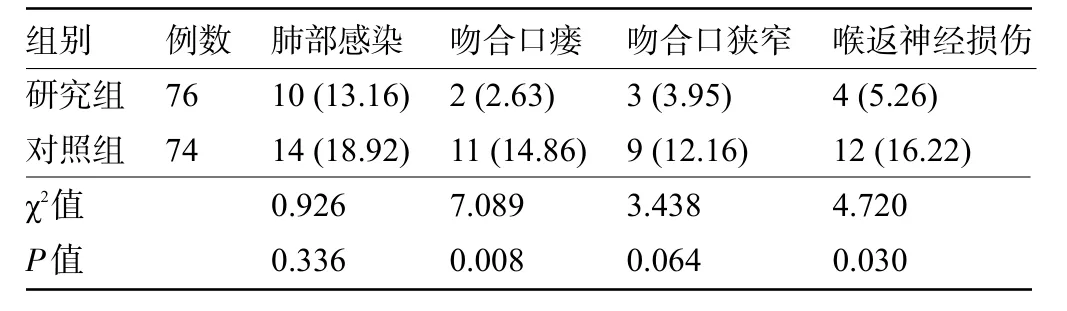
表5 两组患者的并发症比较[例(%)]Table 5 Comparison of complication rates between the two groups[n(%)]
2.6 两组患者术后6个月的预后比较 术后6个月,两组患者的癌症转移、复发和病死发生率比较差异均无统计学意义(P>0.05),见表6。
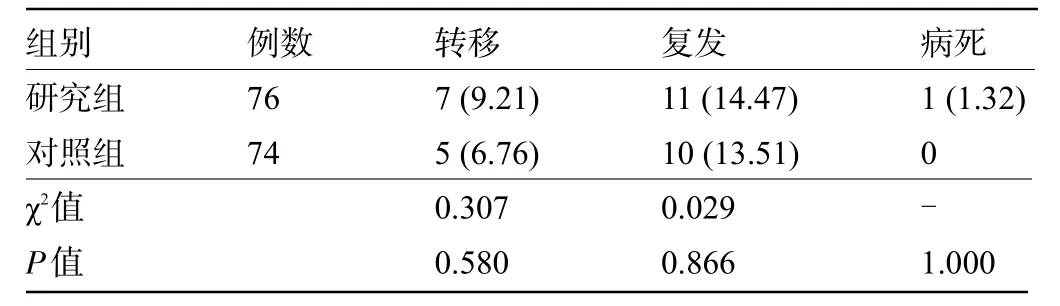
表6 两组患者术后6个月的预后比较[例(%)]Table 6 Comparison of prognosis between the two groups at 6 months after operation[n(%)]
3 讨论
近年我国食管癌发病率及病死率呈增长趋势,威胁居民生命安全[9]。手术是食管癌主要治疗手段,微创技术迅速发展,全腔镜手术创伤轻微、术后恢复迅速,已取代开放手术,成为食管癌主流治疗方案。全腔镜Ivor-Lewis 术、McKeown 术是目前常用的微创手术,其中McKeown 术于直视下实施,操作相对简单,我国多数基层医疗单位已常规开展[10]。而全腔镜Ivor-Lewis 能减轻组织损伤,更利于患者术后病情恢复。但对于何种方案对患者病情更加有利临床仍存在争议。鉴于上述因素,本研究对照分析两种术式的临床优势。
凌发昱等[11]研究显示,理论上Ivor-Lewis 术会缩短手术时间,但其经肋间操作空间较小,吻合难度较大,加之抵钉座与管胃制作需分步实施,因此不会对围术期情况造成明显影响。应开军等[12]研究显示,全腔镜下Ivor-Lewis 术与McKeown 术手术时间无显著差异,这与本研究的研究组手术时间短于对照组存在差异,分析原因可能与医生操作经验及研究样本量有关。肺部感染、吻合口瘘、喉返神经损伤、吻合口狭窄是食管癌术后常见并发症,一定程度会影响患者恢复,重者可危及生命。本研究中,研究组喉返神经损伤、吻合口瘘发生率低于对照组,与范珍珍等[13]研究一致,同时治疗费用高于对照组,说明Ivor-Lewis术能减轻患者经济负担。分析认为:McKeown术颈部吻合管胃提拉路径更长,吻合张力增大,降低吻合口血供,同时颈部操作在淋巴结清扫中会牵拉、裸化喉返神经,热损伤会破坏营养供给;同时先置放引流管位置发生变化,从而引起胸腔积液增加肺部并发症风险,这也是导致对照组患者治疗费用较高的原因之一。
MTL 和GAS 为重要的胃肠激素,其浓度与机体胃肠功能密切相关。MTL 能促进小肠运动和增强胃收缩,而GAS 可促进胃肠道分泌功能,增强胃肠道动力[14-15]。同时术后早期胃肠功能恢复与机体氧化应激程度相关。研究表明,GSH-Px、SOD、MDA 是参与氧化应激发生及加剧的应激因子,其浓度与机体氧化应激程度呈相关性[16]。其中GSH-Px 能分解有害过氧化物,SOD 能清除机体氧自由基,增强机体抗氧化能力。食管癌手术操作过程的伤害性刺激,如出血、组织损伤、牵拉等均会大量消耗GSH-Px、SOD等抗氧化介质,促使MDA 等含氧化物合成,加剧组织氧化损伤,延迟术后恢复[17-18]。本研究经动态监测得知,术后1 d、3 d 研究组GSH-Px、SOD、MTL、GAS 水平高于对照组,MDA 水平低于对照组,表明相比McKeown 术,全腔镜Ivor-Lewis 术的氧化应激反应较轻,更有助于术后胃肠功能恢复,分析认为Ivor-Lewis 能减少颈部操作,减轻颈部组织损伤;同时术中吻合对食管与胃体无需过度牵拉,能避免牵拉过程的胃肠刺激;此外,Ivor-Lewis在最大限度切除病灶的同时对腹腔组织影响较小,术后恢复迅速。
综上所述,相较于全腔镜McKeown 术治疗中下段食管癌,全腔镜Ivor-Lewis术治疗费用高,但能减轻氧化应激反应,有助于恢复胃肠功能,缩短住院时间,且能提高手术安全性,具有临床应用价值。
