3D打印定制式医疗器械患者安全因素分析及对策
2023-05-31朱永丽王学军夏慧琳朱丹丹张晓燕
朱永丽 王学军 夏慧琳 朱丹丹 张晓燕
(内蒙古自治区人民医院医学工程处,呼和浩特 010017)
随着医疗水平的不断提高,满足患者对个性化医疗的需求成为医疗发展的新目标。定制式医疗器械是指满足指定患者的罕见特殊病损情况,在我国已上市产品难以满足临床需求情况下,由医疗器械生产企业基于医疗机构特殊临床需求而设计和生产,用于指定患者的、预期能提高诊疗效果的个性化医疗器械[1]。利用增材制造技术即3D打印技术生产定制式医疗器械已成为目前的主流趋势。
患者个性化定制的模型、支具、护具、手术导板、植入体等医疗器械的应用,在医患沟通、术前规划、手术可视化以及定制植入医疗器械方面都做出突破性贡献[2]。该方法可以降低手术难度、缩短手术时间、改善患者预后,也提高患者满意度[3]。但其复杂性也给患者带来了潜在的风险和安全问题。目前的定制式医疗器械尚未建立起完善的评价机制和行业标准,使其质量得不到很好的保障[4,5]。同时,对定制式医疗器械、尤其是植入体的审批流程中,较多关注其静力学性能而忽略其磨损性能及疲劳性能等,也使其使用过程中的风险因素增加[6]。2013年4月,美国食品和药物管理局(Food and Drug Administration,FDA)宣布,由于用3D打印制作的骨科截骨导板无法按照骨科医生的手术计划进行深度和角度对齐,有造成患者严重伤害的风险,对其进行Ⅰ类召回[7]。
本研究的主要目的是通过对3D打印定制式医疗器械的工作流程及流程中各个环节进行详细分析,在此基础上,深入挖掘各个环节中可能造成影响患者安全的因素,并提出预防措施和建议,为规范该领域从业人员操作行为提供依据,为保障3D打印定制式医疗器械的临床使用安全提供参考。
1 3D打印定制式医疗器械影响患者安全因素分析
1.1 3D打印定制式医疗器械工作流程分析
3D打印定制式医疗器械的工作流程包括多个步骤。本文综合参考Bastawrous、Matsumoto等的相关文献[8,9],结合定制式医疗器械在临床应用过程中的实际情况,将临床提出需求后的整个工作流程分为临床需求提出、影像数据获取、图像分割重建、计算机辅助设计、3D打印、模型后处理及临床应用七个阶段。如图1所示。
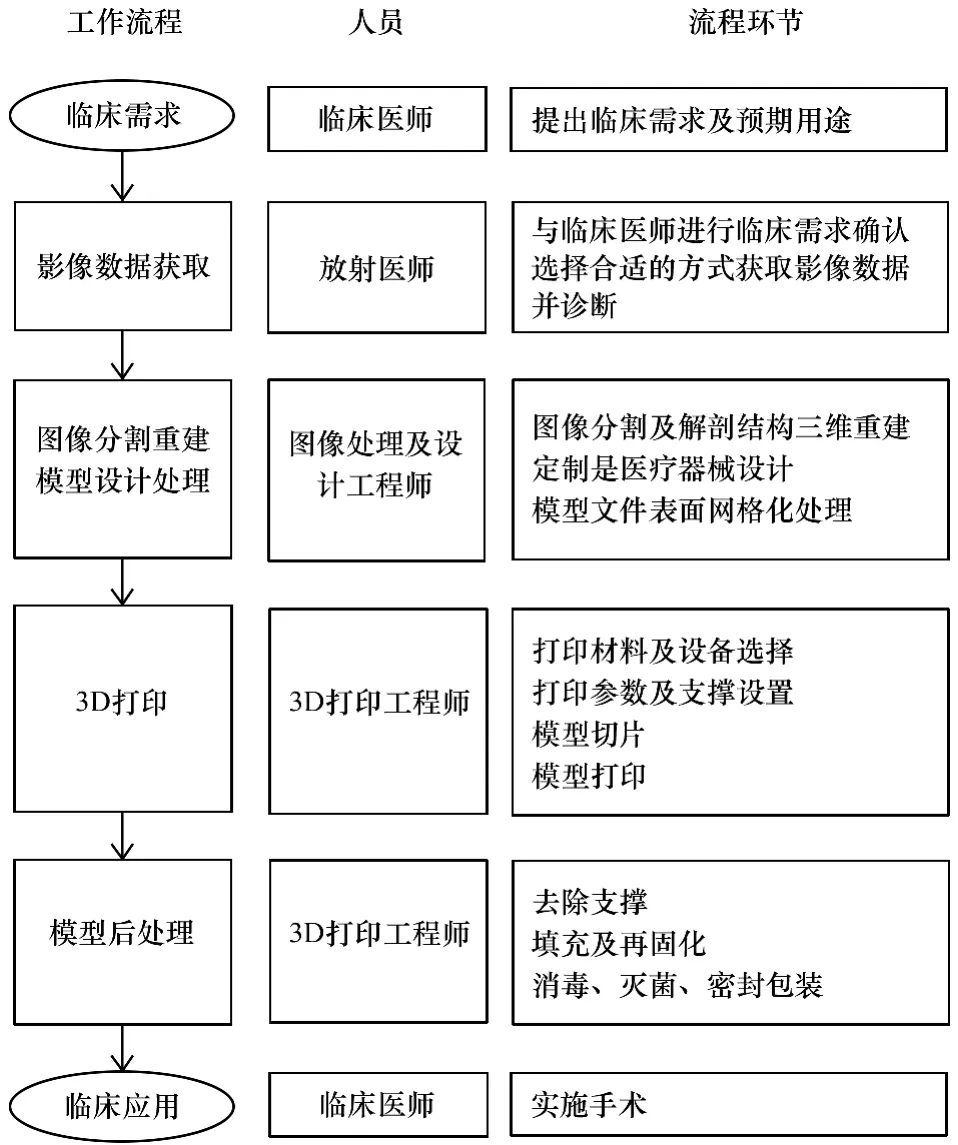
图1 3D打印定制式医疗器械工作流程
整个工作流程涉及的人员包括临床医师、放射医师、图像处理及设计工程师、3D打印工程师。流程环节包括:①由临床医师根据患者治疗需要提出定制式医疗器械的需求;②放射医师依据患者病变部位及图像要求,选择合适的成像方式和参数采集影像数据,并出具诊断报告;③工程师以影像数据为基础,通过图像分割将患者病变部位及周围组织解剖结构进行三维重建,并设计定制式医疗器械;④对需3D打印的解剖模型及器械进行表面网格化处理,转化为3D打印机可打印文件格式;⑤设置打印参数、支撑,对模型进行切片处理,选择合适的成型方式及材料进行3D打印;⑥去除支撑,对模型进行填充及再固化等后处理,进行消毒、灭菌,包装后以备临床使用。⑦临床医师按照预期目标实施手术。
1.2 各工作流程中影响患者安全因素分析
定制式医疗器械不同于批量生产的医疗器械,无法进行标准化流程进行生产,也不能采用抽样检测和代表性产品验证,各个环节都可能引入一些影响患者使用安全的风险因素[10]。
本文针对定制式医疗器械的工作流程的各个阶段,分析可能存在的对患者使用安全造成影响的因素。
1.2.1 预期用途确认不足
模型的预期用途和最终目标沟通不足会直接导致设计的精度、材料选择及打印工艺选择等出现差错。如用于骨科的截骨导板在设计过程中要考虑骨表面附着的软组织会影响导板使用中的贴合度,应据此修正其尺寸[11]。而用于关节置换的人工关节需考虑其材料的生物相容性、力学性能及机械性能[12]。在心脏术前,常通过对患者心脏解剖结构的三维重建模型,进行术前规划并预选人工瓣膜、血管支架等植入物的型号。如果由于模型不精准致使选择错误将会导致再手术,甚至是患者死亡等严重问题[13]。
1.2.2 影像数据质量差
成像方式选择不当是造成影像数据质量差的主要原因。放射医师需要根据预期用途和成像部位的解剖结构特点选择成像方式。常用的成像方式中,CT是骨骼组织成像首选,而MRI和超声检查在软组织方面更有优势。对于一些心脏数据的采集还需一些特殊的、如通过心电门控技术来减少运动伪影[14]。有时还需通过造影剂增加组织间的对比度[15]。成像参数也直接影响图像的质量[16]。例如CT的分辨率过低可能忽略结构差异,忽略微小病变。层厚过大会造成容积效应,而且在三维重建过程中会出现阶梯伪影。
1.2.3 图像分割重建和模型设计错误
影像数据三维重建主要通过阈值的自动分割和手动分割两种方式实现。自动分割对特定的解剖结构或阈值差别较大的区域分割较好,但对一些边界不清、阈值接近的区域及一些解剖变异的结构无法进行正确处理,因此需要工程师进行手动修正[17]。一旦工程师对解剖结构、影像诊断及软件操作掌握不够,就可能造成设计过程中出现错误、器械参数偏离预期的结果。
1.2.4 模型处理不当
最常用的STL格式的网格化文件是将模型表面用大小不等的三角形相连接进行覆盖。网格数量过多将导致数据冗余、数据量过大,增加存储和打印机处理负担,甚至造成打印故障。数量过少,模型表面会更加顺滑,但会造成模型表面形状数据丢失,降低模型精度,尤其是一些细节信息[18]。
1.2.5 打印前准备不当
层厚、打印速度以及模型在打印机床上的放置方向及角度等参数的设置直接影响成品的精度[19]。例如FDM 打印机需结合喷头出丝的粗细设置合适的切片层厚,层厚过厚,模型精度过低[20];层厚过薄,小于出丝直径,打印机精度无法达到要求。模型在打印机床上的放置方向及角度影响模型的稳定性,对悬空的部位或不易成型的结构(如中空的血管)需设置支撑结构。支撑结构过密,既费时费材料,也难以移除;支撑结构过疏,不足以发挥支撑的作用,影响打印成型,可能发生变型[21]。
1.2.6 打印材料及设备的选择不当
器械材料的选择需考虑其毒性、生物相容性、力学性能及成本等[22]。尤其对植入物,选择不当会对患者造成毒性或体内发生断裂等问题。用于医患沟通或学习观摩的模型可选择熔融沉积成型(FDM)打印机打印PLA材料[23];手术导航模板可选择尼龙打印机;替代骨组织的植入物一般通过选择性激光烧结打印机对金属粉末进行烧结成型。除此之外,打印机的成型精度和成型尺寸也是重要考虑因素。打印机精度过低会造成器械力学性能和强度达不到要求。模型尺寸超过打印机成型范围的,将会无法正常打印。有些打印机会对超出成型范围的模型自动缩放尺寸来适应打印机,如果在不知情情况下使用将会给患者造成伤害。
1.2.7 打印过程故障
该过程中,打印机需保持稳定无故障。打印机一旦故障将造成打印中断、成型不佳、变形、尺寸不符等问题。例如,美国退伍军人事务部报道一例由于打印机喷头堵塞,导致Z轴尺寸小于要求尺寸的案例。
1.2.8 后处理不当
后处理阶段主要对打印完成的器械进行去除支撑结构、填充及再固化、消毒灭菌及密封等步骤。后处理不当将对模型性能和材料特性产生不利影响[24]。支撑结构去除不完全,会影响成品表面结构及性能。去除过程不当可能损坏成品。打印完成后,成品可能存在固化不完全或存在孔隙等情况,还需进行再固化。固化不足可能在部件上留下有毒树脂,对患者造成伤害,或导致机械强度不足,使用后意外故障;过度固化会导致成品膨胀或机械脆化。手术过程中使用的定制式医疗器械需进行消毒灭菌。消毒灭菌不完全将造成患者感染;不当的消毒灭菌方式可能导致器械因受热而翘曲或熔化、脆性增加或残留毒性。
1.2.9 手术实施错误
无论是何种用途,定制式医疗器械最终将由医生用于患者,这就要求医生对该器械的性能、用途、使用方法充分了解,尤其是用于外科手术的医疗器械。医生应对交付的成品进行使用前确认。一旦发生成品唯一标识与患者信息不符,性能及尺寸不满足预期用途、包装破损、方向标识存疑等情况,应及时核实纠正,否则用于患者后将造成不同程度的伤害。对于通过手术使用的器械,应由一定资质的医生实施,并对整个定制过程有很好的了解和掌握,尽量减少手术使用不当或错误的风险。
1.2.10 过程沟通与理解不足
该技术涉及医学与工程两大知识体系,包括解剖学、影像成像技术、影像诊断学、图像处理、软件使用、设计、材料学、3D打印技术等专业知识。医生与工程师之间存在知识壁垒,医生对图像处理、软件使用、设计及3D打印相关技术了解不够,而工程师对解剖学、影像诊断等医学知识掌握不深。因此造成工程师无法理解医生的需求,无法设计出满足临床需要、保证临床安全使用的器械。
2 预防措施及建议
针对以上原因分析,本研究主要从技术措施和管理措施两个角度提出预防措施和建议,为临床使用3D打印定制式医疗器械的患者安全提供参考。
2.1 技术措施
2.1.1 加强专业技术人员培训
3D打印是一种新型技术,将其用于个性化定制式医疗器械最早报道于2011年[25],近几年进入应用的迅速发展时期,亟待培养一批具有综合知识体系的专业技术人员。因此要通过对相关人员进行系统、全面的培训,为临床医师、放射医师及3D打印相关工程师建立起医工结合的完整的知识体系,才能将这项工作良性发展。依据3D打印过程中通常涉及到的内容及作者实际工作经验,总结基础知识体系包括:①医学知识:人体解剖学、断层解剖学、影像诊断学、影像检查技术等;②软件技术:影像数据三维重建软件、计算机辅助设计软件、3D打印切片软件等;③3D打印知识:3D打印成型技术、3D打印材料性质、材料消毒灭菌技术等;④相关法规知识。
此外,由于各科疾病治疗的差异性,建议图像处理与设计工程师参照临床医师进行专科负责,保证其专科领域的专业性。
2.1.2 加强人员沟通
在定制式医疗器械生产的整个过程中涉及的人员较多,包括临床医生、放射科医生、模型设计和3D打印工程师等。需要通过充分的沟通来打破专业之间的知识与技术壁垒,达到信息对等。因此,在生产全过程中应形成一个多向沟通、协同合作的团队,在知识及技术方面形成一个相互弥补的团队,来保证产品的质量与患者的安全。
2.1.3 加强产品外观与参数确认
对最终提供给临床的产品应对照预期用途及设计参数进行外观与参数的确认,如图2所示。一旦发现错误,应对照2.2中各环节查找可能造成错误的原因并进行修正。
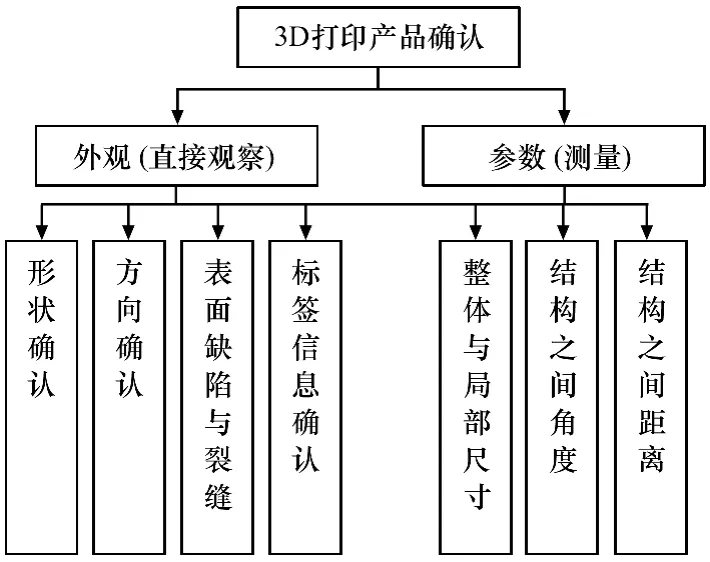
图2 产品外观与参数确认内容
2.2 管理措施
减少工作过程中出现差错的有效手段是工作流程标准化。定制式医疗器械生产过程的各个环节也应当标准化,并将操作流程以标准化操作流程(Standard Operating Procedures,SOP)的形式进行规范化,减少操作过程的随意性,避免错误。一旦发生新的错误,应分析其原因,对现有SOP进行修正。从患者临床环节到器械最终使用的全过程操作都应进行真实、规范记录,将操作过程文件化,并进行存档,可以保证器械的溯源,并当器械发生差错时,便于通过记录文件追溯差错原因,并采取纠正和预防措施,使定制式医疗器械生产过程良性发展。
3 结论
定制式医疗器械的应用在不断被临床医生及患者所接受,也进入快速发展的阶段。美国、欧盟、澳大利亚、加拿大都先后制定了关于定制式医疗器械的监管法规及注册体系[26]。我国目前关于定制式医疗器械的监管法规有2020年1月1日开始施行的《定制式医疗器械监督管理规定(试行)》,主要针对定制式医疗器械的备案、设计加工、使用阶段的监管做出相关规定,为定制式医疗器械的临床应用规范化起到了重要作用[27]。但目前我国仍没有定制式医疗器械的技术方面的适用性指南和质量标准,定制式医疗器械使用的适当性、安全性仍无标准可参考。
本研究分析得到的患者安全因素涵盖3D打印定制式医疗器械各个环节,相关从业人员可以参考造成这些安全因素的原因,在实际工作中通过加强技术水平和管理水平,尽量避免发生导致安全因素发生的操作,从而为临床提供安全、有效、满足预期需求的定制式医疗器械,最终有效保障患者使用安全。
由于定制式医疗器械临床应用时间较短,未达到广泛普及,且临床应用病例有限,患者使用安全事件相关报道较少,因此无法进行基于数据的患者安全因素分析,本研究偏重于文献研究与实际工作经验总结,后续将进一步基于数据进行客观研究与深入分析。
