关节镜下带线锚钉单隧道五点固定前交叉韧带胫骨止点撕脱骨折疗效分析
2023-05-29牛金龙段锦涛徐帅方庆山葛满意任少海李高强
牛金龙,段锦涛,徐帅,方庆山,葛满意,任少海,李高强
(邯郸市第一医院骨关节科,河北 邯郸 056000)
前交叉韧带(anterior cruciate ligament,ACL)胫骨止点撕脱骨折是由各种原因损伤导致的髁间棘骨折,好发于青少年,也可发生于成人[1]。骨折块由前交叉韧带的牵拉向后方移位,因此很难愈合。如果得不到有效治疗,后期可能会影响膝关节的稳定和功能,因此需积极手术治疗。随着关节镜技术的普及,关节镜下不同内固定广泛应用,比如克氏针、钢丝、螺钉、EndoButton、缝线、带线锚钉等[2-6],但在内固定方式选择方面仍有诸多争议。根据骨折移位及生物力学特点,2016年1月至2021年5月邯郸市第一医院骨关节科采用关节镜下带线锚钉单隧道五点固定治疗前交叉韧带止点撕脱骨折患者28例,取得满意疗效,现报道如下。
1 资料与方法
1.1 一般资料 纳入标准:单纯ACL胫骨止点撕脱骨折,Ⅱ型、Ⅲ型、Ⅳ型的患者。排除标准:(1)合并有其他骨折者;(2)合并膝关节周围韧带损伤者;(3)陈旧性骨折;(4)严重骨质疏松患者、其他有手术禁忌证者。
共有28例患者纳入研究,其中男19例,女9例;年龄为10~36岁,平均(23.9±5.2)岁。按Meyers-McKeever-Zaricznyj分型[2-3],Ⅱ型10例,Ⅲ型12例,Ⅳ型6例。伤后3~14 d手术,术前麻醉状态下检查患膝前抽屉试验及Lachman试验均呈阳性。其中合并半月板损伤9例,软骨损伤4例;均未合并前后交叉韧带、内外侧副韧带等结构损伤。术前行患膝关节正侧位X线、CT+三维重建及膝关节MRI等检查,明确诊断、分型及合并损伤情况。
1.2 手术方法 采用椎管内麻醉或全麻,患者取仰卧位,术区常规消毒、铺单。常规膝关节前内侧、外侧进入关节腔,探查膝关节各个间室,先行探查及处理半月板、关节软骨,再处理撕脱骨折。探钩探查,可见撕脱的骨块随前交叉韧带向后侧移位,骨折断端可见组织(如血凝块、粉碎骨折块、滑膜等),刨刀清理骨折断端及骨床,于骨床中央偏后方植入一可吸收带线锚钉(见图1),将锚钉埋于骨内,以探钩牵引前交叉韧带试行骨折块复位,试探骨折复位情况,如复位稍差,可修整骨床或骨折端。关节镜探查见骨折断端复位好,缝合钩从前方腱骨处穿入后方,牵引线将其中1根缝线引到前方。同样方法,将其余3根缝线均匀经前交叉韧带腱骨处依次自后方向前穿出(见图2~4),如合并外侧半月板前角根部损伤,最外侧1根缝线需用缝合钩固定外侧半月板前角根部,4根缝线均匀压住骨折块。于小腿近端内侧作长约2 cm纵行切口,分离软组织,直至骨质,随后于前交叉韧带重建导向器辅助下,导针定位骨床中央前方,2.0 mm克氏针胫骨侧建立一个隧道,4.5 mm空心钻扩大隧道,抓线器从胫骨骨隧道牵引出4根缝线(见图5)。如为骨骺未闭的患者,可将硬膜外穿刺针导入2.0 mm骨隧道,导入双股PDS线,PDS线引出锚钉缝线。然后以开口锥于胫骨隧道偏下方骨面开口,将缝线穿过另1枚可吸收挤压锚钉线孔,关节镜探查下将4根缝线均匀压住撕脱骨块(见图6),拉紧缝线尾端后可见骨折块覆盖锚钉,并将挤压锚钉植入胫骨,关节镜再次探查关节腔见撕脱骨块复位良好,固定牢固,前交叉韧带张力和屈伸活动无撞击。再次大量生理氯化钠冲洗液冲洗关节腔及骨隧道,缝合切口,无菌纱垫加压包扎患肢,松止血带,膝关节铰链支具0 °制动。

图1 关节镜下带线锚钉植入骨床中央后方 图2 缝合钩从ACL基底部前方插入 图3 缝合钩线引入

图4 缝合钩线依次引出4根锚钉缝线 图5 抓线器从胫骨骨道将锚钉缝线牵引出 图6 4根缝线均匀压住撕脱骨块
1.3 术后康复 术后患者均需佩戴膝关节铰链支具固定8周。术后2周膝关节可调节0 °~90 °,术后8周可屈曲120 °。最初的2周期间,不可负重行走。2周后可以拄拐部分负重。术后8周可以去除支具,完全负重行走[7]。
1.4 疗效评价标准 采用Lysholm评分、国际膝关节文献委员会(international knee documentation committee,IKDC)评分系统评估膝关节功能,通过Lachman试验来评估膝关节的稳定性,X线检查评价骨折愈合情况。

2 结 果
28例患者随访时间为12~25个月,平均(16.5±3.4)个月。术后8周均可屈曲120°,所有患者均未出现手术相关并发症(如关节感染、骨折块移位、锚钉失效等)。术后3个月复查X线片示骨折愈合良好。术后12个月随访X线片示骨折愈合良好,膝关节屈曲度均在130 °以上。术后Lysholm评分、IKDC评分及Lachman试验与术前比较,差异均有统计学意义(P<0.05,见表1)。
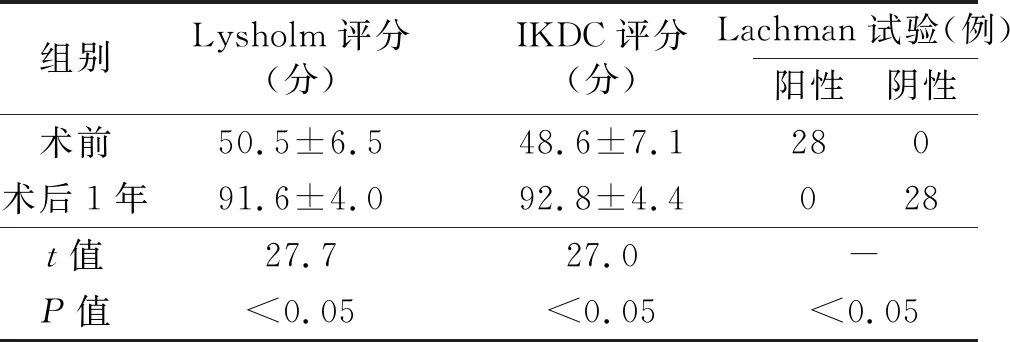
表1 术前、术后1年膝关节功能、稳定性比较
典型病例为一35岁女性患者,因“外伤导致右膝疼痛、活动受限4 h”入院,入院后行左膝X线、CT及MRI检查,诊断为右膝ACL胫骨止点撕脱骨折(Ⅲ型)。采用关节镜下带线锚钉单隧道五点固定撕脱骨折,术后复查X线片示骨折复位固定良好。术后3个月骨折愈合良好。术后1年随访,右膝活动度及稳定性正常。手术前后影像学资料见图7~11。

图7 术前正侧位X线片示ACL胫骨止点撕脱骨折 图8 术前CT示骨折块完全游离(Ⅲ型)
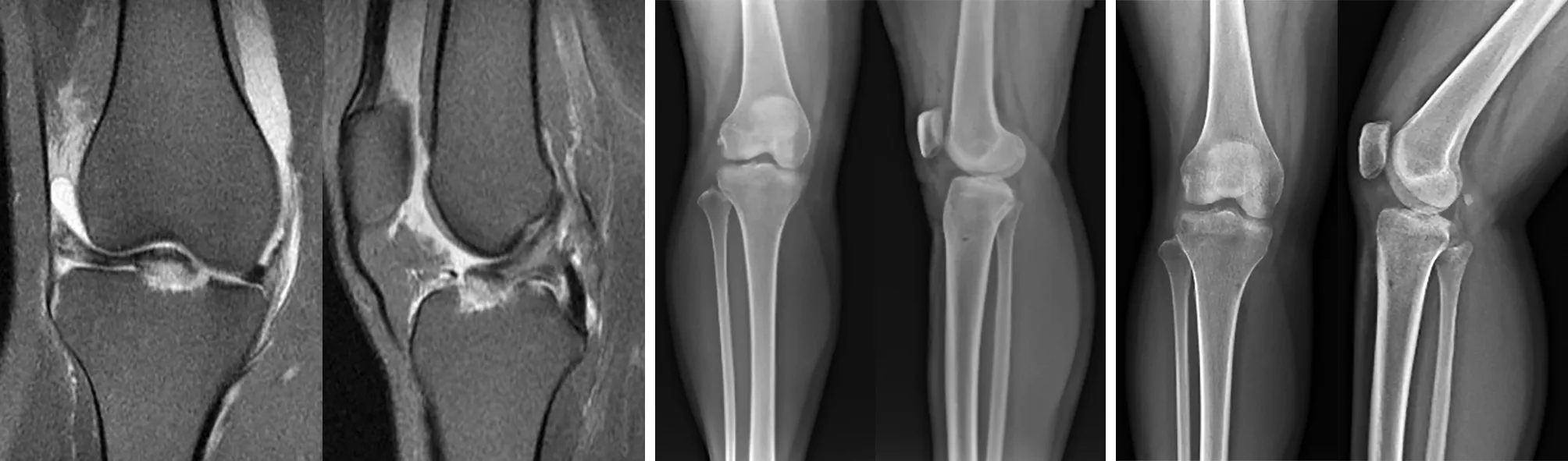
图9 术前MRI示ACL胫骨止点撕脱骨折、ACL正常 图10 术后X线片示ACL胫骨止点撕脱骨折复位固定良好 图11 术后3个月X线片示ACL胫骨止点撕脱骨折愈合良好
3 讨 论
ACL胫骨止点撕脱骨折在交通伤及运动损伤中的发病率越来越高[8]。ACL胫骨止点撕脱骨折,根据Meyers-McKeever-Zaricznyj分型[9-10]分为四型。Ⅰ型:骨折无移位或移位很小,膝关节伸直功能不受限;Ⅱ型:撕脱骨折前1/3或1/2移位,后方仍与胫骨干相连;Ⅲ型:骨折块完全移位。后来,Ⅲ型骨折又被细分两类,ⅢA型:单纯骨折完全移位,ⅢB型:骨折完全移位和存在旋转。1977年,Zaricznyj进一步分出Ⅳ型,等同于ⅢB型,即骨折完全移位,呈粉碎性。临床上对于Meyers-McKeeverⅠ型和稳定Ⅱ型患者,可行外固定保守治疗。对不稳定Ⅱ型、Ⅲ型、Ⅳ型骨折患者,受ACL的牵拉,骨折块常常不稳定、易移位,同时由于关节内半月板、软骨及其他软组织的阻挡,影响骨性愈合。若不进行良好内固定,常常会导致骨折不愈合和膝关节不稳定。因此,对于Ⅱ~Ⅳ型患者,均需手术治疗。
自1875年Poncet首次提出ACL胫骨止点撕脱骨折以来,引入了不同的手术治疗方案[11]。McLennan[12]在1982年就发现,与传统的开放固定相比,关节镜下固定对软组织的损伤更小,是一种可行的术式。
前交叉韧带胫骨止点撕脱骨折的手术治疗选择开放式还是关节镜下固定?Gans认为[13],没有足够的证据支持关节镜手术在骨折愈合、膝关节屈伸功能或稳定性方面有明显的优越性。因为关节镜技术是微创的,可以治疗伴随的关节内病变,术后恢复更快,关节镜治疗越来越受欢迎。目前关节镜下治疗成为主要治疗方式。临床上各种内植物出现(比如螺钉、克氏针、钢丝、EndoButton、缝线、带线锚钉等等[2-6]),给骨科临床医师增加了选择性,以上内固定方法各有优缺点及适应证,在临床治疗上并没有“金标准”。
虽然螺钉固定具有最强支点的理论优势。但胫骨近端是松质骨,固定的强度可能不像预期那样好;也不能用于粉碎性骨折[3-4],骨折块较小(如直径小于15 mm),易造成医源性骨折;钉帽过多外露,可与髁间窝撞击;对骨骺未闭的患者,也有损伤骨骺的风险;骨折愈合后需要二次手术取出螺钉。克氏针能够固定更小的骨折块[2],对胫骨近端损伤较小,在青少年中使用更安全。但是,克氏针固定常常需关节内折弯,增加手术难度。并且该固定的强度有限,常常需要较长制动时间,导致术后膝关节活动度康复缓慢,同时也需二次手术取出。因钢丝顺应性较差,固定强度不易掌握,对前交叉韧带、骨折块及骨道有切割作用,术中及术后易断裂,可能造成手术失败,且也需二次手术取出。
虽然应用EndoButton技术,骨折愈合后无需二次手术[5],但是关节内微型钛板为单点固定,骨折块受力不均匀,可出现骨折翘起,较小或较薄骨折者易造成医源性骨折;也可引起髁间窝撞击,出现膝关节伸直受限。并且,关节外打结时张力不易控制。Faivre等[14]人报告了应用EndoButton固定,术后出现关节黏连和关节伸直受限等问题。缝线可适用于粉碎性及薄的骨折块[6],临床上常常采用“8”字套扎胫骨双隧道固定技术。该方法可影响前交叉韧带局部血运,两点固定可能导致骨折块的移位或旋转不良。
由于缝合锚钉固定可以固定较小的、较薄的及粉碎性骨折类型,无需考虑患者年龄,可早期术后活动,又可以避免二次手术,锚钉的固定越来越受骨科医师的青睐。In的生物力学研究表明[15],缝合锚钉固定强度可以与螺钉相当,甚至更好。
基于上述因素,设计了镜下锚钉单隧道五点固定的术式,取得了良好的临床效果。术前Lysholm评分(50.5±6.5)分、IKDC评分(48.6±7.1)分,术后12个月提高至(91.6±4.0)分及(92.8±4.4)分,没有任何与手术相关的并发症(如关节感染、骨折块移位、锚钉失效等)。对于锚钉固定技术,该技术基于使锚钉直接固定骨折块或植入骨床,植入骨床可避免医源性骨折的风险,甚至可以用于固定小的骨折块。不同的缝合技术分别使用1、2、3、4个以及多点固定点将撕脱的骨折块固定在胫骨上[16-20]。单点固定可以出现骨折移位或翘起,多点固定使得操作复杂。此技术应用了5个固定点,缝合钩的使用使得这个过程更容易,多点固定可以牢固稳定骨折块,增加接触面积,减少间隙形成。五点固定方法分散了每根缝线承担的张力,固定面积大、受力均匀,可有效防止骨折块移位及旋转,避免了固定点偏移造成的膝关节功能障碍。
胫骨骨道的数量也是一个有争议的问题。在不同的研究中[6,21],胫骨骨道也是从1~4不等。单隧道的骨折复位较困难,容易出现骨折块翘起和固定强度弱,它要求保持骨折块后方软组织完整。多隧道可以实现术中很好复位,但是胫骨骨道增多可能带来胫骨骨道的切割及骨折。临床上常常采用双隧道固定,但是2条胫骨隧道之间常常需要至少有1 cm的骨桥[6],全隧道间距均大于1 cm往往并不确切,从而引起医源性骨折发生。本研究结合两者优点,选择使用单个胫骨隧道,复位过程中,骨床锚钉点起到“门轴”的作用,复位时骨折块覆盖锚钉点,后方骨折块先接触骨床后,4根缝线收紧时,前方骨折块也顺势接触骨床。术中复位方便,又避免了胫骨切割及骨折的风险。
撕脱骨折往往合并关节内损伤,尤其是半月板损伤。Matthias等[22]通过研究54例髁间嵴撕脱骨折发现,半月板损伤20例(占37%),18例患者为外侧半月板损伤(占所有半月板损伤的90%);常见的撕裂有外侧半月板前角的根部分离。本研究发现半月板损伤9例(占32%)。Jang等[20]在11例接受关节镜手术治疗的Ⅲ型和Ⅳ型骨折患者中,观察到6例伴有前外侧半月板前角根部脱离损伤。外侧半月板的前角都附着在撕脱骨折片上。LaPrade等[23]认为这种复合损伤的机制可以用解剖学因素来解释:外侧半月板的前角根部附着前交叉韧带胫骨止点下方的纤维。因此在撕脱骨折病例中,移位骨折常常合并外侧半月板前角根部损伤。认识到这种特殊的损伤模式很重要,因此建议最外侧缝合线缝合固定时连接前外侧半月板前角根部,以恢复外侧半月板功能。这是其他内固定无法替代的。
带线锚钉胫骨单隧道五点固定利用锚钉缝线在骨折块上方呈网状交叉固定,分散了每根缝线承担的张力,固定面积大、受力均匀,能够有效防止骨折块移位及旋转;能达到双平面、交叉的三维固定,避免了固定点偏移造成的膝关节功能障碍;能够获得更好的解剖复位、牢固固定;也可获得良好的初始稳定性,可早期功能锻炼,又很好地避免了胫骨骨道的切割或骨骺损伤的风险;可以评估及治疗其他的相关膝关节损伤(尤其是外侧半月板损伤);最后,它不需要二次手术取出内植物。因此值得临床推广应用。
