俯卧位通气联合肺保护性通气策略对ICU重症肺炎机械通气病人氧合指标及预后的影响
2023-05-25杜凤燕陆玉梅王美兰
张 云,杜凤燕,陆玉梅,丁 磊,王美兰
重症肺炎是由于病原体(如病毒、细菌、支原体等)侵入肺部后引起的肺实质损伤性疾病,是重症监护室(ICU)常见的病例。目前重症肺炎病人主要采用抗感染、平喘止咳及机械通气治疗,但持续长时间机械通气会导致局部肺泡及气道扩张,从而损伤肺组织,影响病人预后[1]。肺保护通气策略是指在机械通气期间通过调节呼吸机相关参数[包括小潮气量、压力控制通气(PCV)、呼气末正压(PEEP)、小潮气量等]来减少机械通气对肺组织造成的损伤,从而有效保护肺部组织[2-3]。俯卧位机械通气是指病人机械通气时采取俯卧位体位,以促进肺泡膨胀,从而改善机体氧合功能,减少相关并发症[4]。既往研究中指出,在俯卧位机械通气基础上联合肺保护性策略在改善机体氧合的同时能最大限度降低机械通气对肺组织的损伤,从而改善病人预后,然而关于该干预策略在ICU重症肺炎机械通气病人中的应用则研究较少[5]。本研究为了能更好地促进ICU重症肺炎机械通气病人预后,减少病人机械通气相关并发症,于2020年5月—2022年5月对病人实施俯卧位通气联合肺保护性通气策略,并获得较理想的效果。现报告如下。
1 资料与方法
1.1 一般资料 2020年5月—2022年5月选取ICU重症肺炎机械通气病人88例为研究对象。纳入标准:①符合临床上对重症肺炎的临床标准;②病人行气管插管机械通气;③病人入住ICU时间大于24 h;④病人及家属对研究内容知情,愿意积极配合。排除标准:①合并肺部其他疾病,如肺部恶性肿瘤、肺气肿等;②合并心肝肾脑等脏器功能损伤;③合并认知功能障碍或语言障碍。应用随机数字表法将病人分为观察组及对照组,每组44例。观察组:男22例,女22例;年龄18~72(45.98±3.23)岁;体质指数(BMI)22.12~28.62(24.56±3.23)kg/m2;入院时体温37.8~40.5(38.8±0.5)℃。对照组:男23例,女21例;年龄18~74(45.12±3.32)岁; BMI 22.36~28.79(24.83±3.36)kg/m2;入院时体温37.9~40.3(38.7±0.4)℃。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 干预方法 两组病人均行祛痰、解痉、抗感染及平喘等治疗,同时采用SC-5型呼吸机行机械通气辅助治疗。为了避免两组干预期间发生沾染,将两组病人安排在不同的区域,其中对照组在ICU西区,观察组在ICU东区。
1.2.1 对照组 病人行仰卧位机械通气,预设潮气量8~10 mL/kg,压力限度为8~40 cmH2O(1 cmH2O=0.098 kPa),呼吸频率为8~12/min。通气期间行常规护理,包括体温、血压、心率及呼吸频率,密切留意病人意识、瞳孔、皮肤温度及肤色状况,气管插管固定后每隔4 h监测1次气囊压力,每日检查病人口腔情况,避免病人误吸口腔异物而导致呼吸道阻塞,按需吸痰,每隔2 h协助病人翻身、叩背1次。
1.2.2 观察组 观察组在对照组基础上实施俯卧位通气联合肺保护性通气策略。①俯卧位通气:操作前责任护士向病人及家属讲解俯卧位通气的目的及注意事项,取得病人及家属知情及同意后给予病人充分镇痛、镇静。俯卧位前2 h暂停鼻饲,避免食物反流引起呼吸道阻塞。注意保护易受压部位,避免压疮发生,俯卧位通气期间每隔2 h调整病人1次头部及胳膊位置。对通气期间出现躁动的病人行双上肢适当约束,并加强镇静镇痛,以防病人意外拔管,同时采用振动排痰仪促进病人痰液排出。②肺保护性策略:潮气量为6 mL/kg、呼气末正压5 cmH2O,呼吸频率为12/min,每隔30 min更换1次肺复张控制通气,呼气末二氧化碳分压调整为30~40 mmHg(1 mmHg=0.133 kPa),气道平台压控制为10~25 cmH2O。
1.3 观察指标 ①氧合指标:分别在机械通气前及机械通气7 d时应用美敦力脉搏血氧饱和度测量仪N-560检测两组脉搏血氧饱和度(SpO2)、动脉氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)。②急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)[6]:该系统包括年龄评分、急性生理学评分及慢性健康状况评分等3部分,总评分0~71分,评分越高说明病人病情越严重。③预后状况:记录两组病人机械通气时间、入住ICU时间、住院时间。④并发症:包括呼吸机相关性肺炎、气管切开率、气胸、压疮及随访28 d病死率。⑤一次性撤机成功率:一次性撤机成功率=一次性撤机成功例数/总例数×100%。撤机成功是指病人撤机后血压、心率以及体温等生命体征接近于正常。
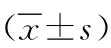
2 结果
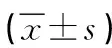
表1 两组病人干预前后氧合指标比较
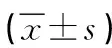
表2 两组病人APACHEⅡ评分、机械通气时间、入住ICU时间、住院时间比较

表3 两组病人并发症发生率及撤机成功率比较 单位:例(%)
3 讨论
3.1 俯卧位通气联合肺保护性通气策略对ICU重症肺炎机械通气病人氧合指标的影响 重症肺炎病人表现为肺组织水肿及肺泡毛细血管内膜损伤,病情严重者可出现气道闭合或肺泡萎陷,最终可导致呼吸功能衰竭[7-8]。机械通气可在一定程度上改善重症肺炎病人呼吸功能。目前机械通气主要采取仰卧位模式,但近年研究发现[9-10],仰卧位机械通气会导致肺组织膨胀,使得该区域组织灌注量显著提升,从而影响心脏及肺部功能,加重病人呼吸功能衰竭症状。为了避免仰卧位可能产生的呼吸抑制,本研究改为俯卧位机械通气,结果显示,观察组干预后SpO2和PaO2高于对照组(P<0.05),PaCO2较对照组明显下降(P<0.05),说明俯卧位通气联合肺保护性通气策略可有效改善机械通气病人氧合指标。常规机械通气主张通气时采用大潮气量,然而大潮气量可在短时间内增加病人气道阻力,加重肺顺应性损伤或肺不张,影响机械通气性效果[11-12]。肺保护性通气策略是指机械通气过程中将机械通气参数设为小潮气量、定时肺复张及合适的呼气末正压,以促进萎陷的肺泡复张,改善肺功能,降低大潮气量引起的肺损伤,从而改善病人氧合功能[13-15]。本研究在俯卧位基础上对重症肺炎机械通气病人实施肺保护性通气策略,这是因为仰卧位通气可增加肺部残气量,避免肺部过度扩张而引起损伤,同时可改善血流灌注,增强机体气体交换能力,有效改善氧合[16]。另外,肺保护性通气策略通过定期肺复张可持续给予肺泡较常规通气高的气压,从而改善肺泡残气功能,有利于塌陷的肺泡复张,从而改变肺功能顺应性,有效改善机械氧合功能[17-18]。
3.2 俯卧位通气联合肺保护性通气策略可改善ICU重症肺炎机械通气病人预后 本研究结果显示,观察组干预后APACHEⅡ评分较对照组明显下降(P<0.05)。观察组机械通气时间、入住ICU时间、住院时间短于对照组(P<0.05),表明在俯卧位机械通气基础上对重症肺炎病人实施肺保护性通气策略,能有效缩短病人机械通气时间,有利于病人病情转归及预后。这是因为通过俯卧位机械通气可减少气体分流,增强肺收缩功能,降低肺内通气重分布,有助于肺部与胸壁间产生跨肺压力,促进膈肌运动改变,避免对心脏产生压迫,确保膨胀不全的肺能有效扩张,有利于病人氧合功能恢复,因此可促进机体快速康复,缩短病人康复时间[19]。
3.3 俯卧位通气联合肺保护性通气策略可降低并发症发生率,提高撤机成功率 观察组气管切开率、压疮发生率及28 d病死率低于对照组(P<0.05),而观察组一次性撤机成功率高于对照组(P<0.05),这是因为仰卧位机械通气在改善呼吸功能的同时,有助于肺部分泌物排出,从而改善肺部黏性阻力,有效促进肺部血流灌注,改善肺损伤,因此能有效降低气管切开率及28 d病死率[20]。另外,肺保护性通气策略可减少肺部损伤,避免炎症反应,有助于病人呼吸功能改善,避免气管切管,缩短病人机械通气时间,因此能避免长时间机械通气导致病人对呼吸机产生依赖,从而提高了一次性拔管成功率[21]。
4 小结
俯卧位通气联合肺保护性通气策略能有效改善ICU机械通气病人氧合指标,预防相关并发症,改善病人预后。然而本研究存在一定不足之处,如纳入病例数较少,且对病人缺乏远期预后随访,关于俯卧位通气联合肺保护性通气策略能否促进重症肺炎病人远期预后,改善病人生活质量,日后还需要扩大样本量,延长随访时间进一步探讨。
