袋鼠式护理联合抚摸对接受视网膜病变筛查的早产儿疼痛的影响
2023-05-18周月星孙冬云陈梦思孙荪
周月星 孙冬云 陈梦思 孙荪
由于在临床方面对新生儿疼痛的认识还不够,所以医务人员对于需要重复进行有创检查的新生儿没有采取足够的镇痛措施,忽视了侵入性操作可能引起急性疼痛等严重应激反应的问题[1]。过度应激的影响包括:短期使新生儿中枢神经敏感性增加,导致脊髓轴突重塑,影响大脑发育,并导致慢性疼痛综合征和身体不适;长期出现上学后的行为问题,如注意力不集中等[2]。早产儿视网膜病变(Retinopathy of Prematurity,ROP)是早产儿最常见的疾病之一[3],尤其是在新生儿重症监护病房中,ROP 的检出率比较高[4]。因此,对早产儿进行标准化的ROP 筛查程序十分必要。然而,在ROP 筛查和治疗中的一些步骤可能引起疼痛和不适[5]。而且,ROP 筛查需要进行数次,多次侵入操作可能对早产儿的神经系统发育产生严重影响。因此,采取相应措施缓解ROP 筛查对早产儿引起的疼痛十分必要。新生儿的镇痛治疗主要包括环境措施、非药物措施和基于药物的治疗,其中非药物措施应在一个安静和放松的环境中实施,可以分散新生儿的注意力,防止或减少疼痛传递到大脑皮层,从而具有明显的镇痛效果[6]。袋鼠式护理在早产儿静脉穿刺时,起到安抚作用的同时,还能缓解疼痛,具有人性化、易操作、快速、高效、无明显不良反应的优势[7-8]。抚摸疗法是一种非侵入性的治疗方法,操作简单,常被用来缓解疼痛,使婴幼儿保持安静[9]。本研究对ROP 筛查早产儿进行了袋鼠式护理联合抚摸干预,以期通过方便的干预措施缓解疼痛。
1 对象与方法
1.1 研究对象
本实验为前瞻性随机对照试验,采用方便抽样法,于2019 年1月1日至2021 年1 月1日在南通市某三级甲等医院新生儿科抽取符合ROP 筛查标准的早产儿为研究对象。参考中华医学会眼科分会发布的《中国早产儿视网膜病变筛查指南(2014 年)》[10]制定纳入标准:①胎龄≤34 周或出生体质量≤2 500 g,出生后4~18 周或矫正胎龄为31~40 周;②既往无眼底筛查史;③早产儿母亲沟通能力正常,情绪稳定,自愿参加本研究,签署知情同意书,并且经过培训能够按照规范动作完成袋鼠式护理。排除标准:①在ROP 筛查前24 h 内,使用非甾体抗炎药或镇静及抗癫痫药物;②因严重呼吸系统疾病、中枢神经系统感染、脓毒症和严重先天性心脏畸形和肺功能不全等危重疾病而对筛查不耐受。脱落标准:①早产儿父母撤销知情同意,中途退出;②早产儿不能耐受检查,难以保证获取数据的准确性。本研究所遵循的程序符合南通大学附属医院伦理委员会制定的伦理标准,审批通过,批号为2018-K064。在开展正式研究之前进行了初步研究,每组纳入20 例早产儿,当置信度为90%、显著性水平为5%时,计算得到每组需要的样本量至少为25 例。考虑到研究中可能存在数据缺失和早产儿或其母亲依从性差的情况,根据估计的样本量适当增加病例数,最终纳入84 例早产儿进入本研究,使用随机数字表法将其平均分配到实验组和对照组。对照组5 例早产儿、实验组6 例早产儿因父母撤销知情同意而被排除在外。实验组有3 例早产儿因在检查过程中吐奶,不得不终止筛查,退出研究。最终将对照组37 例、实验组33 例早产儿的数据纳入本研究进行分析。
1.2 干预方法
1.2.1 对照组
本研究组由2 名护士、2 名具有相似操作风格的眼科医生和3 名具有广泛研究和临床经验的助理组成。2 名护士负责整个研究方案的设计和研究过程中每个步骤操作规范性的把控。2 名眼科医生负责早产儿的ROP 筛查。3 名研究助理负责观看录像并进行早产儿疼痛评分。对所有的早产儿都以同样的方式进行检查。在筛查前,早产儿均被摆放在床单位上,护士使用复方托吡卡胺滴眼液进行散瞳,每10 min 滴1 次,共3 次。在操作前10 min 时,滴1 滴表面麻醉剂(5%盐酸丙美卡因滴眼液)。医生使用开睑器张开早产儿眼睑,在其眼球表面涂氧氟沙星眼膏作为耦合剂,将广角眼底照相系统探头与角膜相贴合,调整焦距,获得清晰的视网膜照片。操作持续时间控制在8 min 以内。
1.2.2 实验组
实验组在对照组常规ROP 筛查的基础上,由本研究组培训合格的早产儿母亲在筛查前进行袋鼠式护理,并在筛查时由培训合格的护士进行头部抚摸干预。本研究组的2 名护士已接受规范化的袋鼠式护理理论与技能培训[11],并且考核合格。在进行研究之前,2 名研究组的护士对所有早产儿的母亲进行理论培训,对所有操作要点进行一对一指导,直到早产儿母亲能够顺利、规范地完成整个袋鼠式护理动作。
在进行袋鼠式护理前,由儿科医师评估其安全性。由医护人员向早产儿父母讲解袋鼠式护理实施方法,使其在执行过程中能够规范、持续地进行早产儿接触。袋鼠式护理在一个安静私密的房间进行,室温为22~24 ℃,护士将早产儿的头部向上摆放或接近60°贴附于母亲裸露的胸前,由母亲用手臂托住早产儿臀部及背部,使早产儿肢体微屈,身上覆盖干净的毛毯,确保早产儿温暖舒适,每次持续半小时。在此过程中,确保早产儿处于休息状态,尽量让早产儿安静。同时,母亲也保持清醒,不可使用手机,确保早产儿安全。袋鼠式护理持续半小时后,将早产儿转运至检查床进行ROP 筛查,在筛查过程中,由护士进行头部抚摸干预。抚摸从每个操作开始到操作结束后10 min 持续实施[6]。护士将左手指尖放在早产儿眉弓上方,用手掌触摸早产儿的额部。右手拇指放于早产儿右锁骨位置,其余四指放于早产儿上臂。
1.3 评价指标与工具
1.3.1 早产儿疼痛评分简表
使用早产儿疼痛评分简表(Preterm Infant Pain Profile,PIPP)量化检查前和检查期间的疼痛程度。PIPP 是一项多维度的评估工具,由加拿大多伦多和麦吉尔大学制定,用于评估早产儿和足月儿急性疼痛[12]。该量表包含情境项目(胎龄和行为状态)、生理项目(心率最大值变化和血氧饱和度最低值变化)和行为项目(皱眉动作、挤眼动作和挤压鼻唇沟动作),观察时间为30 s,共有7 个条目。PIPP总分为7 个条目得分之和,最高分为21 分。得分越高,表明疼痛的程度越严重。
1.3.2 基于近红外光谱学测量的局部脑氧饱和度
使用统一型号的近红外组织血氧参数无损监测仪收集筛查前、后局部脑氧饱和度(regional cerebral oxygen saturation,rScO2)的数据。在筛查前,将基于近红外光谱学(Near-Infrared Spectroscopy,NIRS)的探针放置在前额中心。使用记录器在早产儿安静状态下追踪2 min,显示的稳定值代表脑组织的基础氧饱和度,然后与ROP 筛查时记录的组织氧饱和度进行比较。每个早产儿在检查前和检查期间均重复进行3 次追踪。将3 个结果的平均值作为实时rScO2结果。
1.4 资料收集方法
早产儿的临床和一般资料均从医院病历系统中调取。在开始ROP筛查前,将NIRS 探针放置在早产儿前额中心,用于采集rScO2数据,同时将统一型号的脉搏血氧仪的婴儿专用探头捆绑在早产儿脚背上,采集心率及SaO2数据,将早产儿画面、NIRS 显示屏画面及脉搏血氧仪显示屏画面放置于同一个数码相机镜头内,便于同步记录。采用视频的形式记录从筛查前到筛查结束时早产儿的面部表情、心率和血氧测量结果。由3 位独立的助理人员观看视频,分别对检查开始前5 min和后5 min 的PIPP 进行评分。然后,使用Kendall 协同系数检验对PIPP 中每个项目进行观察者间的一致性分析,Kendall 协同系数得分在0.90~1.00 之间,说明一致性水平高。最终PIPP 评分以三者的平均数为准。
1.5 统计学方法
使用SPSS 24.0 软件分析数据。计数资料用频数、构成比表示,符合正态分布的计量资料用表示,不符合正态分布的计量资料用中位数、四分位数表示。对符合正态分布的计量资料,两组间比较采用两独立样本t检验,对非正态分布的数据采用Mann-WhitneyU检验进行比较。分类变量的比较采用卡方检验或Fisher 确切概率法。分析ROP 检查视频记录的3 名助理之间的观察者间一致性使用组内相关系数(ICC)进行检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组早产儿一般资料的比较(表1)
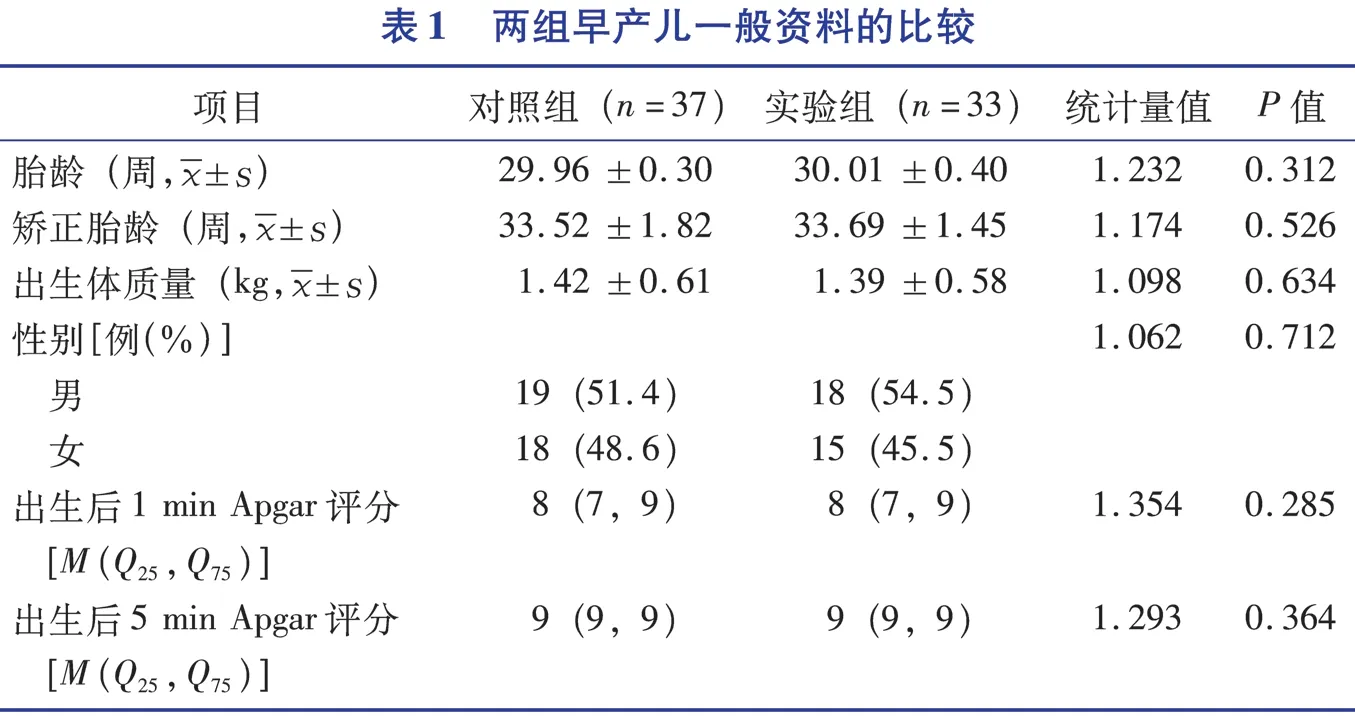
2.2 两组早产儿ROP 检查前与检查时PIPP 评分及差值的比较(表2)
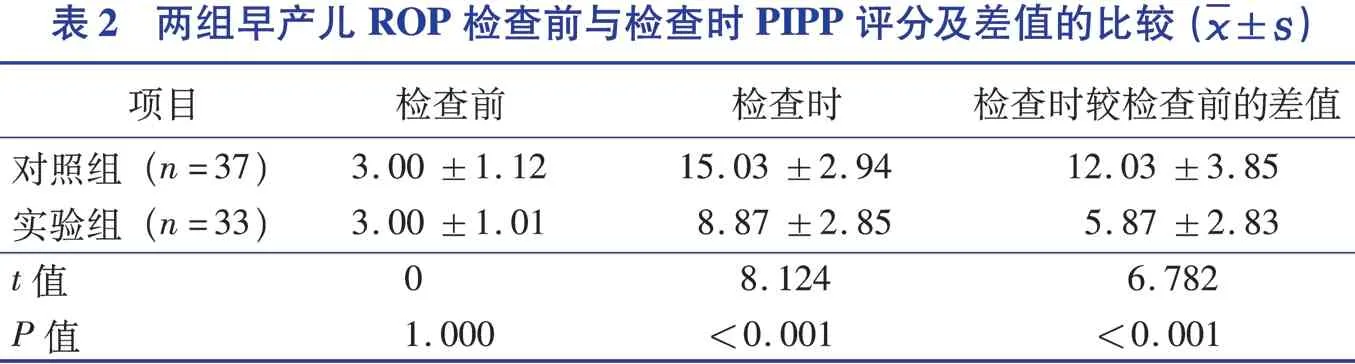
2.3 两组早产儿ROP 检查前与检查时rScO2 及差值的比较(表3)
2.4 两组早产儿ROP 检查前与检查时心率、SaO2 及SaO2 差值的比较

对照组和实验组早产儿基础心率分别为(138.07±11.03)和(142.39±10.45)次/min,两组比较,差异无统计学意义(P>0.05)。在筛查过程中,实验组与对照组早产儿的心率分别为(182.64±18.49)和(170.79±22.18)次/min,两组比较,差异无统计学意义(P>0.05)。两组早产儿ROP 检查前、检查时的SaO2及差值的比较见表4。
3 讨论
胎儿在22~29 周时,感觉神经末梢出现在其身体表面,使其能够感到疼痛的刺激[13]。在胎儿发育的早期阶段,神经末梢重叠分布,可能呈现局部高兴奋性。因此,即使是轻微的刺激也会导致过度的疼痛反应[14]。身体对疼痛引起的生理反应包括体循环中儿茶酚胺水平升高、心率加快、血压和颅内压升高。侵袭性操作引起的疼痛刺激可诱发迷走神经反射,从而引起脑血流的改变,导致脑缺氧,甚至是全身缺氧。除了缺氧,早产儿疼痛引起的变化还包括高碳酸血症、酸中毒、高血糖和气胸[15]。这与本研究ROP 筛查过程中早产儿心率、SaO2和rScO2的变化一致。
3.1 袋鼠式护理联合抚摸可有效缓解早产儿ROP 筛查中的疼痛
本研究结果显示,在筛查过程中,实验组早产儿的PIPP 评分明显低于对照组,而SaO2和rScO2明显高于对照组,说明袋鼠式护理联合抚摸明显削弱了早产儿对疼痛刺激的应激反应。袋鼠式护理可提供类似母亲子宫内的刺激,当早产儿被母亲拥抱时,母亲的心跳声、呼吸声等刺激着早产儿,包围着早产儿,给予其安全感,此时早产儿比较安静,无哭闹;母婴长时间的肌肤接触,可刺激早产儿的听觉、触觉、本体感受器及触觉感受,从而影响痛觉的传导,降低对疼痛的感知水平。既往研究显示,袋鼠式护理可以抑制下丘脑-垂体-肾上腺轴,导致血清皮质醇减少,阿片类物质和内啡肽分泌增加[16]。此外,抚摸与音乐治疗可以通过明显增加血液中β-内啡肽水平,弱化接受气管插管的早产儿的疼痛反应[17]。未来可以尝试加入音乐治疗的方式,完善本研究的干预方案。
3.2 袋鼠式护理联合抚摸可有效增加早产儿ROP 筛查时的rScO2
在ROP 筛查过程中使用NIRS进行疼痛评估是本研究的创新点之一。之前常用基于主观判断的PIPP评分评估早产儿的疼痛,而使用无创的NIRS 监测rScO2的变化是一种更客观的方法,且rScO2与PIPP评分相关性好[18-19]。测量疼痛反应的新技术包括NIRS、振幅整合脑电图、功能性磁共振成像、皮肤电导和心率变异性评估[16]。其中,NIRS可反映大脑血流动力学的变化,通过监测大脑、肾脏和肠道等特定器官的SaO2,反映组织灌注和供氧需求。使用NIRS 测量的参数rScO2也被称为组织氧合指数,反映了组织氧供应的状态[20]。还可以通过评估NIRS 的变化(静脉穿刺前和静脉穿刺后数值之间的差异)或者评估最大NIRS 值,来评估足月儿或早产儿的疼痛程度[21]。本研究结果显示,ROP 筛查过程中,实验组早产儿的rScO2明显高于对照组。这说明袋鼠式护理联合抚摸能够在ROP 筛查中削弱早产儿的疼痛刺激。研究显示,轻度脑部缺氧的新生儿存在不良的神经发育结局,随访到3 岁时,其潜在的神经系统联合伤残风险增加至24%[22]。因此,袋鼠式护理联合抚摸减少了早产儿ROP 筛查过程中脑部缺氧的可能性,有助于预防神经系统发育的不良结局。
3.3 局限性与展望
本研究的局限性与展望包括如下2 点。①样本量较小,未来的研究需要更多的样本来进一步验证本研究的结果。②需要进一步研究接受ROP 筛查的早产儿疼痛反应期间激素水平的变化,以进一步阐明疼痛背后的病理机制。
4 小结
袋鼠式护理联合抚摸结合了袋鼠式护理和抚摸疗法的优势,可有效减轻早产儿视网膜病变筛查时的疼痛,建议推广。
