阻塞性睡眠呼吸暂停低通气综合征肥胖患者体质量管理长效依从性影响因素分析
2023-05-11马征泽刘双双
马征泽,张 瑜,刘双双
郑州大学第一附属医院内分泌及代谢病科,河南 郑州 450000
阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是睡眠时反复发生上气道阻塞、呼吸暂停、低通气及微觉醒,会致日间嗜睡、记忆力低下、睡眠结构紊乱的疾病,其与高血压、冠心病、肺源性心脏病、脑卒中及代谢性疾病等多器官功能损害关联紧密,潜在危险性强[1]。我国现有流行病学数据显示,中青年OSAHS患病率超过4.81%,而60%以上肥胖者受脂肪沉积量、咽腔性能变异影响,导致睡眠状态下气道易闭合,成为公认OSAHS高发群体[2]。另外对比正常人,肥胖患者包绕的咽腔总脂肪体积、舌头脂肪与体积更多,上气道狭窄程度更严重,腹部及胸廓脂肪堆积显著,降低纵向气管牵张力及咽壁张力、胸壁顺应性以及肺容量,进一步加重OSAHS 严重度[3]。身体质量指数(BMI)是肥胖相关人体主要测量指标之一,有文献指出,BMI 每提升1 个标准,OSAHS 危险上升约4 倍,通过饮食调控减轻体重成为肥胖OSAHS 患者首要建议[4-5]。研究认为,低热量饮食(84 ~105 kJ/kg)和持续规律性运动,可改善体质量管理长效依从性,可部分治愈轻度OSAHS 患者[6],但目前国内常规BMI 管理主要采取宣传教育、住院干预等[7],制定体质量控制目标与计划期间,患者依从性偏低,且需考虑其耐受性。鉴于此,本研究通过分析体质量管理长效依从性影响因素,为临床OSAHS 疗护改善提供参考依据,现报告如下。
1 对象与方法
1.1 研究对象
回顾性分析2018年1月—2020年6月郑州大学第一附属医院睡眠呼吸监测室142 例接受多导睡眠(PSG)监测、专业人员治疗护理的OSAHS 肥胖患者基本资料,其中男117 例,女25 例;年龄26~71 岁,平均 (49.80±7.83)岁;平均BMI 为(35.29±10.72)kg/m2;平均颈围(44.25±4.28)cm。
1.2 OSAHS诊断标准
根据中华医学会呼吸病学分会睡眠呼吸障碍学组制定的《阻塞性睡眠呼吸暂停低通气综合征诊治指南》中OSAHS 病症诊断标准:连续睡眠监测8 h,统计得到睡眠呼吸紊乱指数(AHI)≥5次/h。
1.3 体重评估标准
依据《中国成人超重和肥胖症预防与控制指南》筛选OSAHS 患者中肥胖对象,其中BMI≥28 kg/m2判定为肥胖患者,予以纳入。
1.4 入选标准
纳入标准:年龄18~75岁,符合上述OSAHS诊断标准内容,符合上述体重评估标准,仰卧位及非仰卧位睡眠时间均≥30 min。排除标准:存在明显颌面部解剖结构异常,睡眠时间<420 min,临床资料不全或中途退出调查研究者。
1.5 研究方法
(1)一般资料收集。记录患者年龄、身高、体质量、腰围、臀围、性别、合并其他慢性病、文化程度、经济状况等基本人口学资料与临床信息。(2)体位依赖性指数。参考体位依赖性指数计算相关标准,体位依赖性指数=(仰卧位AHI-非仰卧位AHI)/仰卧位AHI,≥50%定义为体位性OSAHS,体位依赖性指数与体位依赖性高低成正相关。(3)Epworth嗜睡量表(ESS)评分。采取ESS评估患者日间嗜睡状况,该量表共有8个条目,各项条目按照嗜睡状况可能性采取0~3 级评分法,0~3 分分别代表从不、轻度可能、中度可能、经常可能打瞌睡4个等级,总评分范围为0~24分,评分越高,嗜睡越严重。(4)疾病认知度。采用自行拟定的疾病认知度调查问卷对患者疾病认知度进行评分,总评分设计为0~100分,按照评分结果划分为认知度相对较差(<70分)、认知一般(70~89分)、认知度较高(90~100 分)。(5)行为习惯评估。采取自行设计的行为习惯问卷调查表评估患者接受治疗前行为习惯水平,内容涵盖心理、治疗、日常生活、知识技能等4个维度,各维度采取5 级评分法,累计评分范围0~100 分,其中评分≥85分判定为行为习惯优良,评分<85分判定为行为习惯较差。(6)疾病严重程度。密切监测PSG,选择美国伟康公司Alice-5 睡眠呼吸监测系统及Eudro 2.0 分析软件记录AHI,并按照权威文献标准将OSAHS患者划分为轻度(5 次/h≤AHI<15 次/h)、中度(15 次/h≤AHI<30 次/h)与重度(AHI≥30次/h)。(7)自我效能水平。依据美国斯坦福大学患者研究中心编制的相关自我效能量表,纳入疾病症状自我控制、角色功能定位、情绪控制及自身与医师有效沟通等诸多方面,采取10级评分法,评分高低与自我效能水平成正相关。(8)家庭支持。家庭支持量化评估采取问卷调查,前期阅读大量文献、质性访谈自行设计含4个维度,25个条目评估患者与家庭支持关系,该问卷经严格的信效度检验,结果良好。
1.6 统计学方法
采用SPSS 19.0 软件进行统计分析。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。采用单因素和多因素logistic 回归分析影响OSAHS 肥胖患者体质量管理长效依从性相关因素。检验水准α=0.05。
2 结果
2.1 长效依从性调查结果
142例OSAHS肥胖患者依从性为21%~96%,平均体质量管理长效依从性为(79.03±10.28)%,其中依从性>80%的患者85例,依从性≤80%的患者57例,依从性良好率为59.86%。
2.2 影响长效依从性相关因素的单因素分析结果
单因素分析结果显示,性别、ESS 评分、疾病严重程度是影响OSAHS 肥胖患者长效依从性的不利因素;文化程度、对疾病认知度、行为习惯、自我效能水平、家庭支持是影响OSAHS 肥胖患者长效依从性的有利因素,差异有统计学意义(P<0.05),见表1。
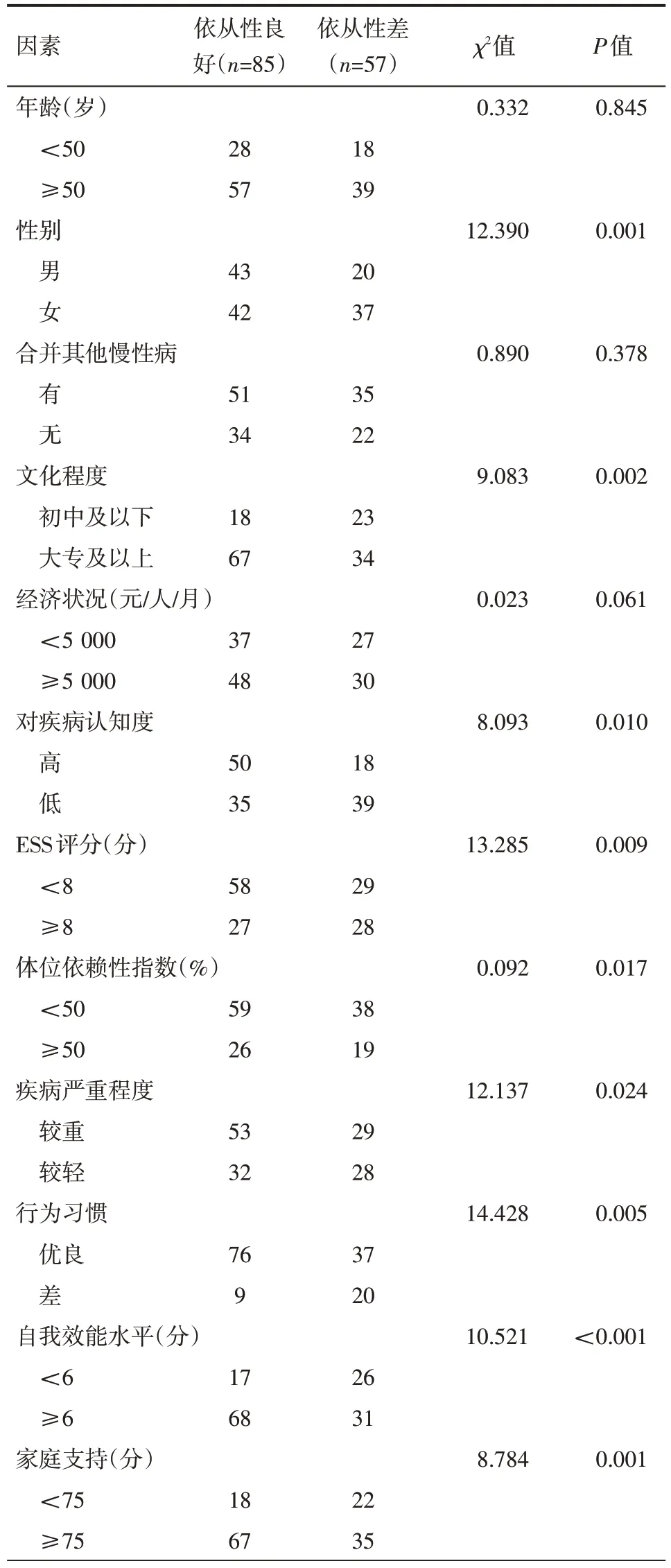
表1 影响长效依从性相关因素的单因素分析结果 例
2.3 影响长效依从性相关因素的多因素logistic分析结果
多因素logistic分析结果显示,性别、文化程度、疾病严重程度、行为习惯、自我效能水平以及家庭支持是影响OSAHS肥胖患者体质量管理长效依从性的独立因素,见表2。

表2 影响长效依从性相关因素的多因素logistic分析结果
3 讨论
3.1 体质量管理对OSAHS患者的重要性
OSAHS患者尤其是肥胖患者体质量管理形式着重于膳食营养、适量运动以及生活方式3个方面,越来越多国内学者积极对OSAHS 患者体质量干预模式深入研究,如营养评估软件、个性化的饮食活动指导等[8-9]。尽管干预模式的科学性与指标差异性存在限制,但肥胖OSAHS 患者体质量管理相关知识知晓率与依从性普遍较低[10]。本研究通过将OSAHS 患者按BMI 进行分组,探究肥胖患者体质量管理长效依从性与OSAHS 康复进程或复发性关联,进而通过对应提升办法将呼吸事件发生风险降至最低。在我国,健康行为改变理论中的健康信念理论、阶段变化模型等已运用于OSAHS管理,以提升体质量管理依从性[11],考虑到本次纳入142 例对象依从性良好仅85 例,约59.86%,而肥胖会影响患者上气道解剖结构和顺应性,因而需加强健康教育力度。探究体质量管理长效依从性影响因素,有助于提供长期科学认知与科学管理体质量方法,起到降低心血管疾病并发风险、改善康复效果的作用。
3.2 肥胖患者体质量管理长效依从性影响因素
3.2.1 性别和文化程度 本研究结果发现,对比男性OSAHS患者,女性更在意外界看法,也更加需要舆论的支持。肥胖患者对于睡眠打鼾等症状常更为敏感、愧疚、难为情,对于夜间戴面罩等疗护方式多不接受或有回避思想,心理负担过重,对疾病的危险性以及体质量管理的重要性了解不深,导致体质量管理长效依从性更低。本研究结果显示,文化程度是OSAHS 肥胖患者体质量管理长效依从性的一个正向影响因素,即文化程度越高,其体质量管理长效依从性越高。若要按照计划规律性采取饮食、运动计划方案,需称量食物、使用食物交换量表安排饮食、练习多样正确运动形式与搭配,过程较为复杂和繁琐,这对于高文化程度者,更易理解医护人员的宣教内容,掌握并进行食物成分互换等计算,有利于基于病因讲解、认知程度等长期坚持运动与重量管理[12]。此外也要提醒医护人员,充分关注文化程度较低的OSAHS 肥胖患者,通过简易语言、实际操作演示、重复宣教等确保患者掌握饮食调控、运动具体操作办法。
3.2.2 疾病严重程度和行为习惯 疾病严重程度是预测肥胖患者体质量管理长效依从性独立因素。OSAHS患者上气道较狭窄、易塌陷,该病多由肺、鼻部疾病致气道狭窄或阻塞,治疗过程出现呼吸机送气不良,通气不适感增加,常规治疗原理在于鼻面罩或口鼻面罩将空气泵产生气流送至上气道,以维持整个呼吸周期中上气道持续正压,上气道阻力。疾病严重度越高,气道感受刺激、气道肌张力越显著,打鼾、鼻腔阻塞等症状频次更高,打嗝、胃肠胀气等不适,胃胀胃痛等并发症与疾病严重度呈正相关,从而对肥胖患者体质量管理长效依从性产生负面影响,患者由于恐惧、担忧而无法执行饮食、运动等遵医行为[13]。另外,鼻面罩应用护理、饮食与运动干预等行为习惯也是长效依从性重要的影响因素,通常行为习惯良好者更易维持治疗过程中长期鼻面罩佩戴、饮食转变波动,对比长期不运动、不健康饮食与呼吸等训练不配合的患者,行为习惯良好的肥胖患者更愿积极进行呼吸训练、遵医及时调节加湿化装置使用,压疮预防与饮食配合,这些均为体质量管理垫定良好基础。
3.2.3 自我效能水平和家庭支持 本研究结果显示,自我效能水平低者,体质量管理长效依从性显著低于自我效能水平高者,原因可能与遵医控制饮食、定时定量进餐、每餐称量食物、抑郁水平、运动积极性等有关。有研究[14]表明,自我效能是指个体为实施与完成某行为目标或改善困难情境能力信念度,慢性病疗护过程应增进信心、自我效能,鼓励患者基于自我见识与技能实施自我管理。本研究结果还显示,影响OSAHS 肥胖患者体质量管理长效依从性的社会因素中包括社会、家庭以及专业护理人员支持,其中家庭支持对疗护依从性影响更为显著。家属饮食习惯、生活方式规律以及对患者监督对肥胖患者体质量管理各方面依从性影响重大,其还可影响患者身心健康与疾病认知,为患者营造积极、健康的生活环境,充分利用和发挥家庭支持,护士重视家属培训,对于体质量管理掌握度、重视度至关重要。
3.3 长效依从性提升措施
(1)完善健康教育内容,强化教育力度。通过强化女性、低文化程度、病情严重及行为习惯不良患者的健康指导,使其对合理饮食、避免过度肥胖、避免镇静剂和酒类、戒烟、增加运动、睡眠时减少仰卧位或改变头位等内容学习效率提升,积极开展院内与社区集体课程、营养与体质量管理讲座以及个别交谈等形式,教会每位患者与家属诸多应对策略。(2)充分发挥支持系统作用。家属需督促肥胖患者改变不良生活方式,针对体质量管理障碍予以协调制定目标、阶段性计划、鼓励并帮助达成,同时予以更多情感支持和心理疏导,增进长期依从性信念。同时对于医护人员采取科学、系统、规范化培训,充分发挥主导作用,发挥社会支持作用,鼓励患者与亲友分享体质量管理感受,坚定健康行为养成。(3)规范体质量管理模式。对不同性格、文化背景、理解力患者,开展个性化保健指导,利用现代通讯手段发展,灵活采取微信平台、互联网等与患者交流互动,帮助解决体质量管理问题。
综上所述,OSAHS肥胖患者体质量管理长效依从性普遍较低,且受个体自身、疾病与社会支持影响较大,护理人员应针对主要原因提出对应干预策略。
