阿尔茨海默病可控性危险因素的临床研究
2023-05-10李晶周仁华侍永伟沈骏
李晶 周仁华 侍永伟 沈骏
阿尔茨海默病(Alzheimer's disease,AD)是一种不可逆的、不可治愈的进行性神经退行性疾病,其特征是认知功能缺陷、功能独立性的丧失和行为改变[1]。AD 的认知障碍症状主要包括短期记忆、实践、视觉空间障碍和执行功能障碍。AD 患病率随着年龄的增长而增加,10%的65 岁以上人群和50%的85 岁以上人群会受到影响,到2050年,全球AD 患者人数预计将达到1.31 亿。AD 正成为常见且经济负担较重的疾病之一,每年的医疗保健费用甚至超过了癌症[2]。AD 给患者及照顾者带来沉重打击[3]。到目前为止,AD 还没有有效的治疗方法,因此识别AD 的可控性危险因素对于制定预防策略至关重要。本研究旨在探讨AD 的可控性危险因素,从而筛选出AD 高危人群,并指导临床医师制定干预措施继而减少AD 的发生;通过对AD 患者可控性危险因素进行针对性治疗,从而延缓疾病的进展。
1.2 方法两组研究对象均进行体重、身高测量,临床医师对既往病史(高血压、糖尿病、冠心病等)、吸烟饮酒史进行收集,健康对照组于体检当日,AD组在入院第2 天清晨采集空腹静脉血,对两组研究对象血糖、甘油三酯、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、同型半胱氨酸(Hcy)、N 末端-B 型钠尿肽前体(NT-proBNP)、游离三碘甲状腺原氨酸(FT3)、游离四碘甲状腺原氨酸(FT4)、三碘甲状腺原氨酸(T3)、甲状腺素(T4)、促甲状腺激素(TSH)、总蛋白、血清白蛋白、血红蛋白、D-二聚体等指标进行检测,对两组临床资料进行比较。
1 材料与方法
1.1 一般资料将我院2019年7月~2022年4月住院的51 例AD 患者纳入研究作为AD 组,其中男21 例,女30 例,年龄63~91 岁,平均(76.25±7.27)岁,AD 组简易智力状态检查量表(MMSE)评分(17.25±4.80)分,其中21~26 分11 例,10~20 分37例,≤9 分为3 例。AD 患者均符合美国精神障碍分类系统,即《精神障碍诊断与统计工作手册》标准。排除标准:①近3 个月有严重的消化系统疾病;②伴有严重躯体性疾病(如恶性肿瘤、严重肝肾功能不全等)者;③既往有明确精神疾病史者;④既往有血管性痴呆、中毒、缺氧等病史者。健康对照组随机纳入在我院健康体检的年龄相匹配的老年人50 例,其中男20 例,女30 例,年龄64~87 岁,平均(75.56±6.31)岁,两组研究对象年龄、性别等基本资料比较差异无统计学意义(P>0.05),具有可比性。
1.3 统计学方法采用SPSS 26.0 软件包对数据进行统计学分析,符合正态分布的连续变量采用均数±标准差表示,采用t检验;不符合正态分布的用中位数(四分位间距)表示,采用非参数检验(Mann-Whitney U 检验),计数资料采用n(%)表示,采用χ2检验,采用二元Logistic 回归分析对危险因素进行分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较两组性别、年龄、高血压、糖尿病、冠心病、房颤、吸烟饮酒史、血清蛋白水平、糖化血红蛋白水平、尿酸水平、血脂胆固醇水平、血糖水平、血红蛋白水平比较差异无统计学意义(P>0.05);AD 组BMI、TSH、T3、FT3 水平明显低于健康对照组,差异有统计学意义(P<0.05),而两组间T4、FT4 水平比较差异无统计学意义(P>0.05);AD组NT-proBNP、Hcy、D-二聚体水平明显高于健康对照组,差异有统计学意义(P<0.05)。见表1。

表1 AD 组与健康对照组的人口学资料、临床特点及生化指标的比较

续表1
2.2 二元Logistic 回归分析以是否发生AD 为因变量,将BMI、NT-proBNP、Hcy、TSH、T3、FT3 纳入自变量,采用二元Logistic 回归分析发现,BMI 是AD 的保护性因素(OR=0.741,P=0.008),Hcy 是AD发生的独立危险因素(OR=1.235,P=0.001)。见表2。
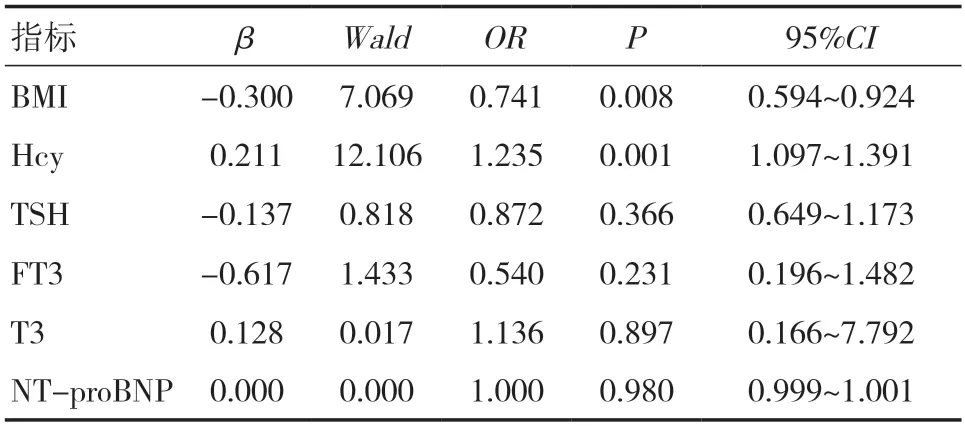
表2 AD 相关影响因素的Logistic 回归分析
2.3 BMI、Hcy 与MMSE 评分线性相关性分析BMI与MMSE 评分的相关性采用线性回归分析,BMI值越低,AD 患者MMSE 评分越低,认知功能越差(R2=0.599)。见图1。

图1 BMI 与MMSE 评分的线性回归图
将Hcy 转换成个案排秩后符合正态分布(正态检验P=0.200>0.05),随后采用线性回归分析,Hcy值与AD 患者MMSE 评分并无线性相关(R2=0.008),说明虽然高水平Hcy 是AD 发病的独立危险因素,但两者之间并不存在线性关系。见图2。

图2 Hcy 与MMSE 评分的线性回归图
3 讨论
随着预期寿命的增加和人口老龄化的发生,AD 的全球流行率将持续上升,特别是在发展中国家。AD 是一种复杂且致病因素较多的疾病,其是由整个生命过程中的遗传易感性和环境因素的相互作用所致。由于AD 目前无有效的治疗方法,因此有必要识别出有AD 风险的个体[4]。通过对主要的可控性危险因素进行干预,可能延缓AD 发病时间或病程进展速度。因此,我们针对AD 可改变的危险因素进行分析,从而指导临床医师制定预防及治疗策略。
本研究结果发现,AD 组BMI 明显低于健康对照组,差异有统计学意义(P<0.05),且BMI 与AD 患者MMSE 评分呈正相关,BMI 是AD 发生的保护因素(OR=0.741,P=0.008),因此认为,体重减轻可能对认知障碍患者的脑功能产生不利影响。Hanson等[5]对晚期痴呆症(且对痴呆进行病因分类)患者的研究发现,体重减轻是痴呆患者死亡的预测因子;在轻度认知障碍患者中,低BMI 与AD 进展的风险增加相关[6,7];
有研究表明,较高的BMI 对AD 的发生具有保护作用[8]。较低BMI 与AD 发生风险之间关系机制可能为与AD 相关的饮食行为和体重调节区损伤,以及5-羟色胺能和去甲肾上腺素能系统异常有关[9]。但也有研究认为,中年患者较高的BMI 与AD 风险增加相关,而老年患者较高的BMI 与AD 风险降低相关[10]。BMI 与AD 的关系复杂,本研究发现AD组BMI 明显低于健康对照组,且较低的BMI 被认为是AD 发生的危险因素之一,可能与本研究纳入的AD 患者主要为老年晚期AD 患者有关。BMI与AD 的关系仍需要多年龄层、不同疾病阶段的大样本研究。膳食补充和食物摄入指导对AD 患者的生活质量和认知功能有积极影响[11,12],及早给予营养支持、避免低BMI 发生等干预措施可能对预防AD 的发生、减缓AD 患者认知功能下降具有重要意义。
甲状腺功能是近年来备受关注的另一个AD发病相关代谢参数[13]。关于甲状腺激素与AD 的相关性研究结果并不一致,有研究结果显示血清TSH 水平越低,AD 发生风险越高[14]。有研究提示AD 组TSH、TT3、TT4、FT3、FT4 水平均低于对照组(P<0.05)[15];朱宇等[16]发现AD 患者血清TT3 水平低于健康正常人群,TSH 浓度高于健康正常人群,但TT4 水平无明显差异;AD 组血清T3、T4 和FT3 水平明显低于对照组(P<0.05),两组血清TSH和FT4 水平接近,差异无统计学意义[17]。也有研究报道,在没有临床甲状腺疾病的情况下,参考区间内TSH 水平的升高和降低都与认知功能低下有关[18];但大多数研究结果提示,低水平甲状腺激素与AD发生存在相关性[14~17]。本研究也发现,AD 组TSH、T3、FT3 水平均低于健康对照组,差异有统计学意义(P<0.05),而两组间T4、FT4 水平差异无统计学意义(P>0.05),而FT3 被认为可能是认知功能衰退的标志之一,且在AD 患者中具有较高的特异性[19]。造成研究结果差异的原因可能是采血时间或检验方法的不同。但有研究表明,甲状腺功能减退症患者的大脑结构和功能发生了改变[20,21],甲状腺功能减退会损害海马体依赖的空间学习和记忆[22],可诱导内质网应激,并增加海马体中活性氧(ROS)的产生[23]。甲状腺激素在成年后大鼠海马齿状回中新神经元的产生中起调节作用[24],强化了这些激素对正常大脑功能的重要性,主要是记忆和学习功能。有研究显示,亚临床甲状腺功能减退患者颞叶和丘脑血流量减少[25];T3 与双侧顶叶、右颞叶和双侧胼胝体周区区域脑血流量相关,这种脑灌注的减少似乎与记忆相关的脑区域有关[26];而使用外源性甲状腺激素治疗后认知功能可显著改善[27]。有研究通过T3 治疗恢复了糖尿病大鼠海马中的胰岛素信号通路和神经退行性通路[28],并减轻了甲状腺功能减退大鼠的海马依赖性记忆损伤、神经炎症和Aβ 的产生[29]。因此,这一领域的研究可能会对AD 的防治产生重要影响。
最近的研究表明,心脏疾病,特别是心力衰竭和认知障碍之间存在联系[30],而NT-proBNP 是由心肌细胞响应心室和心房壁应力而分泌,可作为诊断心力衰竭的血清生物标志物[31]。外周血中NTproBNP 升高与心血管疾病患者的认知功能障碍相关[32,33];在轻度认知障碍或AD 患者中,观察到血浆BNP 水平与脑脊液中淀粉样蛋白和tau 蛋白水平之间的相关性[34]。然而,在一项研究中发现,高水平的NT-proBNP 与血管性痴呆的发生风险相关,但未发现与AD 发生存在相关性[35]。本研究结果发现,AD 组患者NT-proBNP 水平高于健康对照组,差异有统计学意义(P<0.05),可能是由于心功能不全导致脑灌注的减少[36],或者通过增加内皮细胞的高通透性,导致动脉粥样硬化疾病或对脑功能有其他直接影响[37]。但也不能排除这种可能性,即合并心脏病的痴呆患者比未合并心脏病的痴呆患者就医率可能更高,因此可能高估了NT-proBNP 对AD 的影响。本研究Logistic 回归分析发现高NT-proBNP 水平并非AD 发生的独立危险因素。如果NT-proBNP在以后的研究中被证明是AD 的有效风险标记物,可以针对改善心功能的干预措施是否可以保留大脑功能进行研究。
本研究发现,AD 组D-二聚体水平高于健康对照组,差异有统计学意义(P<0.05)。D-二聚体是广泛应用于临床的凝血指标之一,是血栓形成的间接标志物,当人体处于血栓形成的相关条件下时,其水平则会升高。有研究显示,D-二聚体水平升高可作为血管性痴呆的危险因素[38],与单纯的脑梗死患者相比,脑梗死并发血管性痴呆患者的 D-二聚体水平更高,且D-二聚体水平与认知功能呈负相关[39]。但目前尚未发现AD 与D-二聚体水平的相关性研究。本研究发现,AD 组D-二聚体水平偏高,可能是由于纳入的患者为认知障碍较重的AD 患者,由于自主活动少或长期卧床,血栓形成风险高,导致D-二聚体水平高于健康对照组患者。因此,本研究认为高D-二聚体水平可能是AD 的结果而非病因,但D-二聚体水平升高也可能代表AD 疾病的严重程度,可能提示预后较差,可能作为AD 严重程度及预后的生物学指标,这需要进一步的研究证明。
有研究显示,血浆中血脂及胆固醇水平增高可能使AD 风险增高[40,41],而更高水平的高密度脂蛋白可以降低AD 发病的风险[42]。AD 患者的血清apoA-I 和HDL-C 水平显著降低,并与MMSE 评分呈负相关[43]。然而,本研究并未发现AD 组与健康对照组血脂及胆固醇水平差异有统计学意义,原因可能是本研究纳入的AD 患者大多数为老年晚期AD 患者,其由于认知功能受损,饥饿感缺乏,主动进食差,同时也可能因口腔问题影响进食和消化,导致营养摄入不足[44],导致血脂水平低于健康对照组。此外,本研究发现,AD 组Hcy 水平明显高于健康对照组,高Hcy 是AD 发生的独立危险因素,与相关研究结果一致[45,46]。
综上所述,本研究结果显示,AD 患者血清BMI、FT3 水平明显低于健康对照组,D-二聚体、NT-proBNP 及Hcy 水平明显高于健康对照组,其中低水平BMI 与高Hcy 与AD 的发生独立相关。对健康人群给予营养支持、降低Hcy 水平可能有望减少AD 的发生、延缓病情的进展,甚至可能逆转病情,值得广大临床医师进一步研究。
