PELD 与MIS- TILF 对肥胖中青年腰椎间盘突出症患者近远期疗效的对比分析
2023-05-10丁元通于文杰单世腾
丁元通 于文杰 单世腾
( 乳山市人民医院骨科, 山东 乳山 264500 )
腰椎间盘突出症在临床上比较常见,可导致患者出现感觉异常、腰椎功能受限、腰背部及下肢疼痛等,也为常见的脊柱疾病之一。 腰椎间盘突出症在病理上主要表现为黄韧带肥厚、腰椎间盘突出、小关节增生、硬膜囊及神经组织受压等[1]。 由于各种因素的影响,腰椎间盘突出症在中青年中的发病人数逐年增加。 2020 年以来,人们生活水平显著提高,但是肥胖问题也日益明显,也带来了一系列的肥胖问题[2]。 脂肪不均衡堆积导致对脊柱椎体压力不均衡,椎间盘负荷增加,加大了对脊柱的压力,加速椎间盘退变,从而诱发腰椎间盘突出症的发生[3]。 手术为肥胖中青年腰椎间盘突出症患者的主要治疗方法,但是传统手术创伤比较大,导致患者术后恢复比较慢。 微创腰椎椎间固定融合术(minimally invasive transforaminal lumbar interbody fusion,MIS -TLIF)具有一定的微创性,但是手术视野比较窄,并且手术器械的活动范围也存在一定的不足,导致术后并发症发生率比较高[4-5]。 随着脊柱内窥镜技术的发展,椎间孔镜腰椎间盘切除术(Percutaneous Endoscopic Lumbar Discectomy,PELD)得到了广泛应用,其具有精准微创、快速康复等优势[6]。 本文具体对比与分析了PELD 与MIS-TLIF 对肥胖中青年腰椎间盘突出症患者的近远期疗效,以明确两者的应用价值。现报告如下。
1 临床资料
1.1 一般资料
选择我院2019 年8 月-2022 年10 月诊治的87 例肥胖中青年腰椎间盘突出症患者作为研究对象。 根据1:1 随机数字表法把上述患者分为观察组44 例与对照组43 例,2 组患者的性别、年龄、心率、发病节段、体质量指数等对比无明显差异(P>0. 05)。 见表1。 本次研究课题得到了医院伦理委员会的批准。 (1)纳入标准:符合腰椎间盘突出症的诊断标准;患者具有手术治疗指征;择期手术,病程≥1 个月;病情稳定,意识清晰;小学及其以上文化程度;年龄18 -60 岁,纯自愿参与本研究,且自愿接受定期随访。 (2)排除标准:临床资料缺乏者;随访资料缺乏者;重度中央型椎管狭窄者;妊娠与哺乳期妇女;依从性较差者;认知功能障碍患者。
表1 2 组一般资料对比(±s,n)
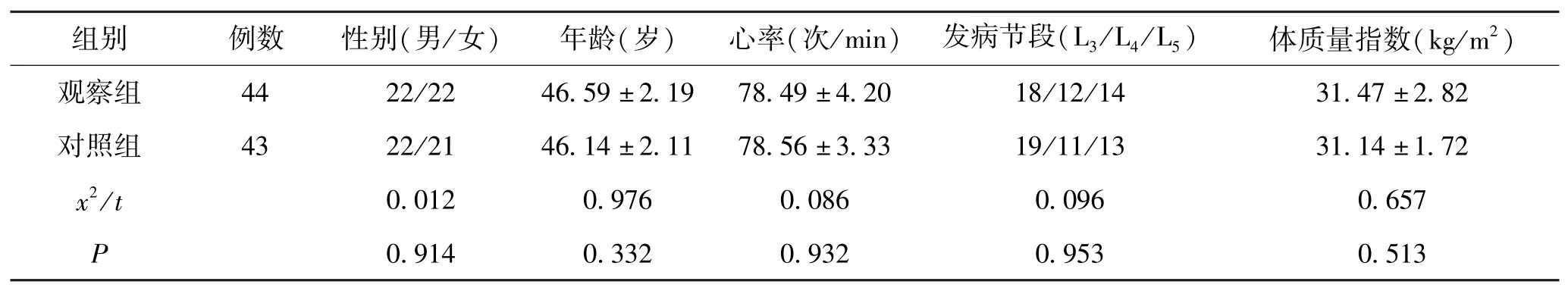
表1 2 组一般资料对比(±s,n)
?
1.2 方法
观察组给予椎间孔镜腰椎间盘切除术治疗。 使用德国Joimax 公司的TESSYS 脊柱椎间孔镜手术系统。 患者取俯卧位,全麻,腹部悬空,在影像学下透视定位手术间隙,确定进针点和方向。 患者进行局部麻醉,在影像学定位穿刺针尖至下位椎体的上关节突前下缘,穿入突出的椎间盘内,对椎间盘造影。以导针为中点切开肤切口,逐级扩张软组织,绞除上关节突外侧缘部分骨质。 置入工作套管,清除突出的或病变的椎间盘组织,放置椎间孔镜,松解神经根并探查神经根,电极射频消融成形髓核与纤维环,术野止血。 对照组给予微创腰椎椎间固定融合术治疗。 使用美国美敦力公司生产的XP8382 型MIS -TLIF。 患者全麻后取俯卧体位,于正中线旁约3 cm处插入固定针,选择合适的切口后,在影像学定位下切开皮肤、肌筋膜、皮下组织。 置入扩张套管,钝性分离椎旁肌肉,置入扩张通道管系统。 清理局部残留软组织,显露椎板外缘、上突关节、下突关节。 人字嵴处采用尖椎定位,开路器预制钉道,切除患侧上位椎体下关节突、下位椎体上关节突与部分椎板组织。 显露内侧硬膜囊,保护神经根,显露纤维环,处理软骨终板。 填充椎间融合器并植入椎间隙,采用椎弓根螺钉进行固定。
1.3 观察指标
观察2 组不同手术方案临床效果及预后情况。(1)记录2 组的围术期相关指标。 包括术后住院时间、术后卧床时间、手术出血量、切口长度、手术时间、术中透视次数等。 (2)在术前1 天与术后3 个月采用Oswestry 功能障碍指数(Oswestry disability index,ODI)评定2 组患者的腰椎功能。 包括10 个维度,每个维度为0 -6 分评分,分数越高,腰椎功能越差。 (3)记录与观察2 组术后3 个月出现的脑脊液渗漏、脂肪液化、切口感染、延期愈合等并发症情况。(4)在术后2 个月进行随访,记录与判定患者的复发情况。
1.4 统计学方法
选择SPSS22.00 软件进行数据分析,ODI 评分等计量数据以均数±标准差(x±s)表示,采用t检验;复发率等计数数据以百分比(%)表示,采用x2检验对比。 检验水准为α=0.05。
2 结果
2.1 2 组围手术指标对比
观察组切口长度、手术出血量、术后卧床时间、术后住院时间,明显低于对照组,术中透视次数、手术时间多于对照组,2 组对比,均有明显差异(P<0.05)。 见表2。
表2 2 组围手术指标对比(±s)

表2 2 组围手术指标对比(±s)
?
2.2 2 组手术前后ODI 评分变化对比
2 组术后3 个月的ODI 评分显著低于术前1 天(P<0.05),且观察组术后3 个月的ODI 评分显著低于对照组(P<0.05)。 见表3。
表3 2 组手术前后ODI 评分变化对比(±s,分)
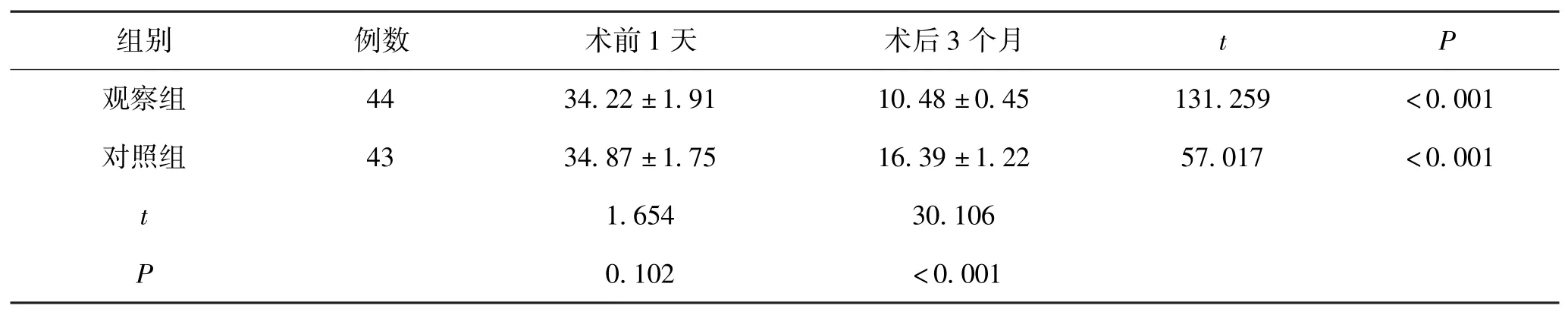
表3 2 组手术前后ODI 评分变化对比(±s,分)
?
2.3 2 组术后3 个月并发症发生情况对比
观察组术后3 个月的脑脊液渗漏、脂肪液化、切口感染、延期愈合等并发症发生率为4.54%,与对照组的25.58%相比,有显著降低(P<0.05)。 见表4。
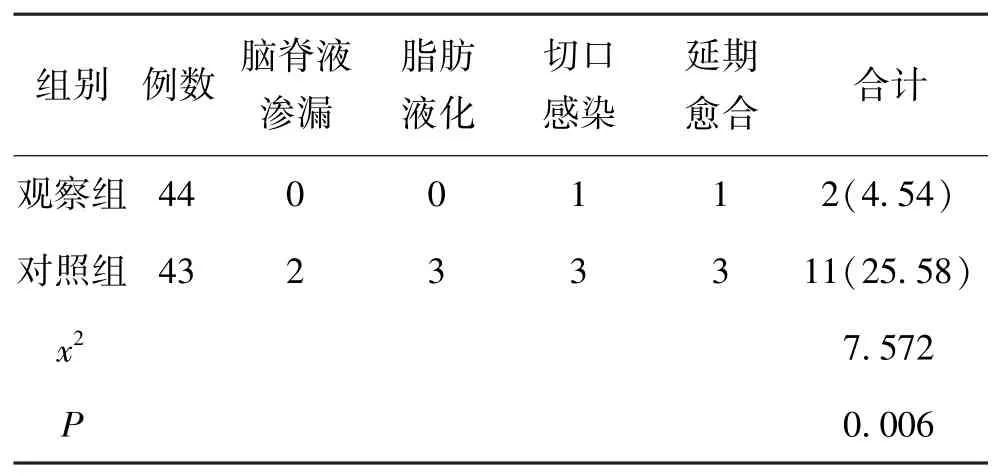
表4 2 组术后3 个月并发症发生情况对比(n,%)
2.4 2 组随访远期复发情况对比
所有患者术后随访2 个月,观察组的随访远期复发率为2.27%,与对照组的13.95%对比,有显著降低(P<0.05)。 见表5。

表5 2 组随访远期复发情况对比(n,%)
3 讨论
腰椎间盘突出症以症状多、体征少为特点,多见于中老年人[7]。 肥胖为一种体质量增加的状态,是体内脂肪堆积过多或分布异常所导致,当前由于肥胖导致的各种疾病也比较常见。 特别是中青年肥胖患者增加了对脊柱的压力,尤其长期肥胖使脂肪分布区域性集中,纤维环的挤压强度增加,使得脊柱椎体压力处于不均衡状态,可引起纤维环损伤。 并且肥胖患者受外力时椎间盘承受的压力较大,容易合并各种基础疾病,从而诱发腰椎间盘突出症的发生[8]。
腰椎椎间固定融合术为腰椎间盘突出症的传统手术方式,微创腰椎椎间固定融合术具有创伤小、术中出血量少等优点,但是其术中视野相对比较局限,可能存在减压不彻底等不足,术后也容易出现各种并发症[9]。 本研究显示,观察组的切口长度、手术时间、术中透视次数、手术出血量、术后卧床时间、术后住院时间与对照组对比都有明显差异(P<0.05);2 组术后3 个月的ODI 评分显著低于术前1 天(P<0.05),且观察组术后3 个月的ODI 评分显著低于对照组(P<0.05)。 表明相对于微创腰椎椎间固定融合术,椎间孔镜腰椎间盘切除术在肥胖中青年腰椎间盘突出症患者的应用虽然可以增加术中透视次数、手术时间,但是可降低患者的手术出血量、术后卧床时间、术后住院时间,促进改善患者的腰椎功能。 从机制上分析,椎间孔中有出口神经根和血管通过,椎间孔的下部为工作管道通过的部位,是内窥镜置入的重要通道[10]。 椎间孔镜腰椎间盘切除术在肥胖中青年腰椎间盘突出症患者的应用可有效扩大狭窄的椎间孔,避免了对神经根及硬膜囊的干扰,术中可直视下切除突出的髓核组织,探查硬膜外隙、出口根、侧隐窝,可避免对神经根及硬膜囊的干扰,可减少病变椎间盘周围炎性介质,从而促进改善患者的预后[11]。 肥胖患者多伴随有腰椎间盘的压力负荷增加,使得脊柱生物和力学稳定性有所降低,可加快椎间盘的退变速度,是腰椎间盘突出诱发因素之一[12]。 微创腰椎椎间固定融合术为腰椎间盘突出症的重要治疗措施,可有效解除椎管内突出间盘机械性压迫,但是需要术中过度牵拉剥离椎旁肌肉,可增加出血风险,容易诱发各种并发症的发生[13]。 椎间孔镜腰椎间盘切除术在术中无需绞除脊柱骨质,可修复纤维环,对椎旁软组织、肌肉影响比较小,可最大程度保证脊柱后柱完整性,可减少病变椎间盘周围炎性介质,能够提高组织免疫力[14-15]。本研究显示,观察组术后3 个月的脑脊液渗漏、脂肪液化、切口感染、延期愈合等并发症发生率为4.54%,与对照组的25.58%相比,有显著降低(P<0.05);所有患者术后随访2 个月,观察组的随访远期复发率为2.27%,与对照组的13.95%对比,有显著降低(P<0.05)。 表明相对于微创腰椎椎间固定融合术,椎间孔镜腰椎间盘切除术在肥胖中青年腰椎间盘突出症患者的应用能减少患者并发症的发生,降低患者的远期复发率。 本研究由于经费较少,术后观察时间较短,机制分析也不够深入,将在后续研究中进行探讨。
综上所述,相对于微创腰椎椎间固定融合术,椎间孔镜腰椎间盘切除术在肥胖中青年腰椎间盘突出症患者的应用,虽然可以增加术中透视次数、手术时间,但是可降低患者的手术出血量、术后卧床时间、术后住院时间,促进改善患者的腰椎功能,还可减少患者并发症的发生,降低患者的远期随访复发率。
