鼓膜置管术与腺样体切除术治疗儿童分泌性中耳炎的效果及复发的影响因素分析
2023-04-08聂雷李慧赵曼顾月孙景元王彤郝津生孙守军张铁城
聂雷 李慧 赵曼 顾月 孙景元 王彤 郝津生 孙守军 张铁城
分泌性中耳炎是耳鼻喉常见疾病之一,分为急性和慢性两种,以冬春季多见,多以儿童发病为主[1]。该病发病机制不明确,病因复杂,与多种因素有关,患儿主要表现为轻微耳痛、听力下降、耳鸣、摇头可听见水声等,若未能及时进行有效治疗,极可能影响患儿智力发展[2,3]。药物治疗分泌性中耳炎效果多不理想,手术治疗效果较好,但部分患儿伴腺样体肥大,压迫患儿鼓管咽口,易导致复发[4,5]。腺样体切除术通过缩小腺样体体积,缓解或解除鼓管咽口压迫,达到治疗效果,但该法减少复发率是否有效,存在争议[6]。因此,本研究通过鼓膜置管术与腺样体切除术治疗儿童分泌性中耳炎患儿,分析疗效及复发的影响因素。报道如下。
1 资料与方法
1.1 一般资料 选取2019年12月至2020年12月我院收治的60例分泌性中耳炎患儿,按照治疗方法分为试验组和对照组,其中试验组男16例,女14例;年龄3~10岁,平均年龄(5.65±3.25)岁;病程3个月~2年,平均病程(0.62±0.05)年;单耳患病26例,双耳患病4例;体重21~45 kg,平均体重(34.65±4.36)kg;语频区气管听阈18~25 dB HL,平均语频区气管听阈(21.35±2.13)dB HL。对照组男15例,女15例;年龄3~10岁,平均年龄(5.67±3.23)岁;病程3个月~2年,平均病程(0.61±0.07)年;单耳患病25例,双耳患病5例;体重21~45 kg,平均体重(34.71±4.33)kg;语频区气管听阈18~25 dB HL,平均语频区气管听阈(21.37±2.15)dB HL。2组患儿基本资料差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准。
1.2 纳入与排除标准 (1)纳入标准:①符合《儿童中耳炎诊断和治疗指南(草案)》[7]中儿童分泌性中耳炎诊断标准;②患儿3~10岁,鼓室导抗图为B型或C型曲线,病程≥3个月,药物控制时间≥3个月且病情无明显好转或者恢复效果欠佳;③患儿病情稳定无生命危险,凝血功能正常,血流动力学稳定;④患儿家属均知晓并同意本研究。(2)排除标准:①合并变应性鼻炎、中耳乳突病变或其他导致听力下降因素;②既往有鼓膜置管或腺样体等相关手术史及有耳聋家族史者;③无法按时完成随访、有智力缺陷、精神疾病者;④存在手术禁忌症、肝肾功能不全者。
1.3 方法 (1)对照组实施单纯鼓膜置管术,患儿取仰卧位,行气管插管全身麻醉后用75%乙醇消毒外耳道皮肤,外耳道有脓液者应完全吸净,暴露患儿鼓膜,选择大小合适耳镜以便观察患儿鼓膜,看清鼓膜后操作者一手拇指、示指固定耳镜,一手施行鼓膜切开的操作,在鼓膜前下或后下方用锋利鼓膜切开刀切开鼓膜,切口长度约2.0~4.0 mm,与环状纤维平行做弧形切口或纵形切口,切口大小相当于通气管外径,用吸引管吸取鼓室积液,用麦粒钳夹住通气管一端,将通气管嵌于鼓膜切口内,使鼓膜切开口位于两端膨大之间,选用T形通气管置入鼓室,用棉球塞住耳道。(2)试验组实施鼓膜置管术+腺样体切除术,患儿仰卧,气管插管全身麻醉后进行鼓膜置管术,与对照组相同,再行腺样体切除术,将附有带槽压舌板的开口器置入患儿口腔,在鼻腔置入小号导尿管,由口腔拉出并打结,将软腭向上抬起,暴露鼻咽部,使用鼻内镜、电动吸切器切除肥大腺样体,及时止血处理,检查术腔无出血,选用T形通气管置入鼓室,用棉球塞住耳道,术毕。(3)术后2组患儿均行常规抗感染治疗并定期进行复查,检查通气管有无堵塞、位置有无偏倚,若通气管脱出应及时取出,半年内无脱出仍取出,随访观察12个月。
1.4 观察指标
1.4.1 治疗效果[8]:显效:治疗后临床症状消失,听力恢复,鼓膜标志正常,声导抗鼓室图A型;有效:临床症状好转,体力提高,鼓膜标志正常,鼓膜完整,声导抗鼓室图A型或C型;无效:临床症状无改善,体力无改善,鼓膜标志显示有气泡、液平,声导抗鼓室图B型或C型,总有效=显效+有效。
1.4.2 临床指标:包括恢复听力、耳鸣消失、鼓膜愈合、中耳积液消失时间。
1.4.3 炎性因子水平:分别于治疗后1、3、6、9、12个月取患儿静脉血 3 ml,离心后取上清,用博科全自动生化分析仪BK-280检测患儿白介素-6(interleukin-6,IL-6)、IL-8、IL-1β、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平。
1.4.4 并发症发生率及复发率:并发症包括感染、鼓膜穿孔、鼓膜硬化;复发标准为患儿听力下降,有耳闭塞感,检查显示鼓膜内陷并呈黄色琥珀样,鼓室内压力<-200 mm H2O。
1.4.5 复发和未复发患儿一般资料:包括患儿性别、年龄、病程、有无慢性鼻炎、过敏性鼻炎、被动吸烟、既往患中耳炎疾病、是否存在鼻腔结构异常、腭裂、胃食道反流、反复上呼吸道感染、腺样体肥大、乳突气化不良、术后感染,通气管保留时间。腺样体肥大分度[9]:Ⅰ°腺样体阻塞后鼻孔≤25%、Ⅱ°腺样体阻塞后鼻孔26%~50%、Ⅲ°腺样体阻塞后鼻孔51%~75%、Ⅳ°腺样体阻塞后鼻孔>75%。
1.4.6 采用Logistic分析分泌性中耳炎复发因素。
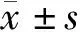
2 结果
2.1 治疗效果比较 试验组治疗总有效率93.33%显著高于对照组(χ2=4.320,P<0.05)。见表1。
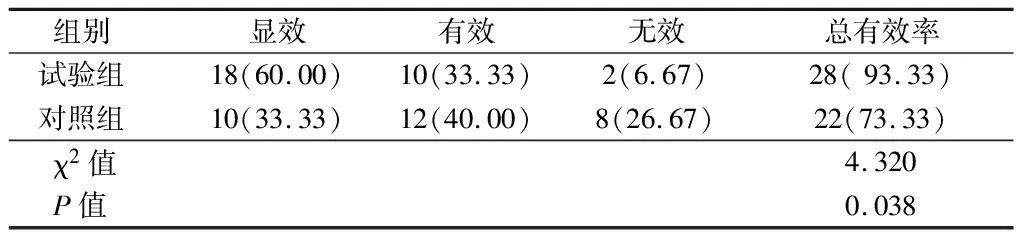
表1 2组患儿治疗效果比较 n=30,例(%)
2.2 临床指标比较 试验组患儿恢复听力时间、耳鸣消失时间、鼓膜愈合时间、中耳积液消失时间均短于对照组(P<0.05)。见表2。
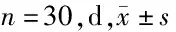
表2 2组患儿临床指标比较
2.3 炎性因子水平比较 试验组治疗后1、3个月IL-6、IL-8、IL-1β、TNF-α水平显著低于对照组(P<0.05)。见表3。
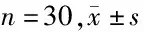
表3 2组患儿治疗后不同时间点炎性因子水平比较
2.4 并发症发生率及复发率比较 试验组并发症发生率、复发率分别为6.67%、6.67%,低于对照组(χ2=4.320、5.455,P<0.05)。见表4。
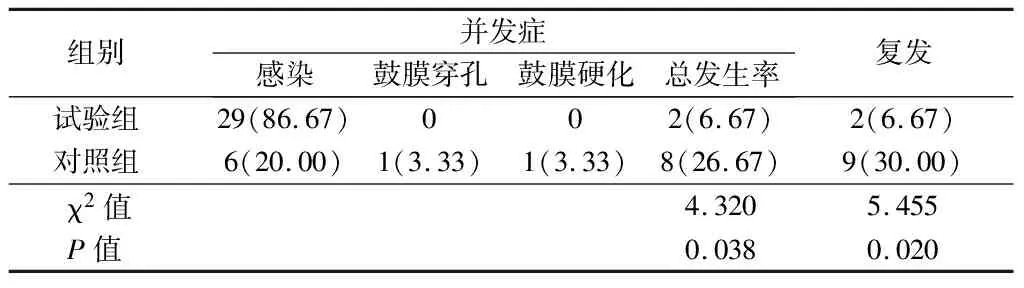
表4 2组患儿并发症发生率及复发率比较 n=30,例(%)
2.5 复发组和未复发组患儿一般资料比较 60例儿童分泌性中耳炎中,复发11例记为复发组,未复发49例记为未复发组。复发组有慢性鼻炎、过敏性鼻炎、腭裂、反复上呼吸道感染、腺样体肥大、乳突气化不良、术
后感染占比高于未复发组,通气管保留时间短于未复发组(P<0.05)。见表5。
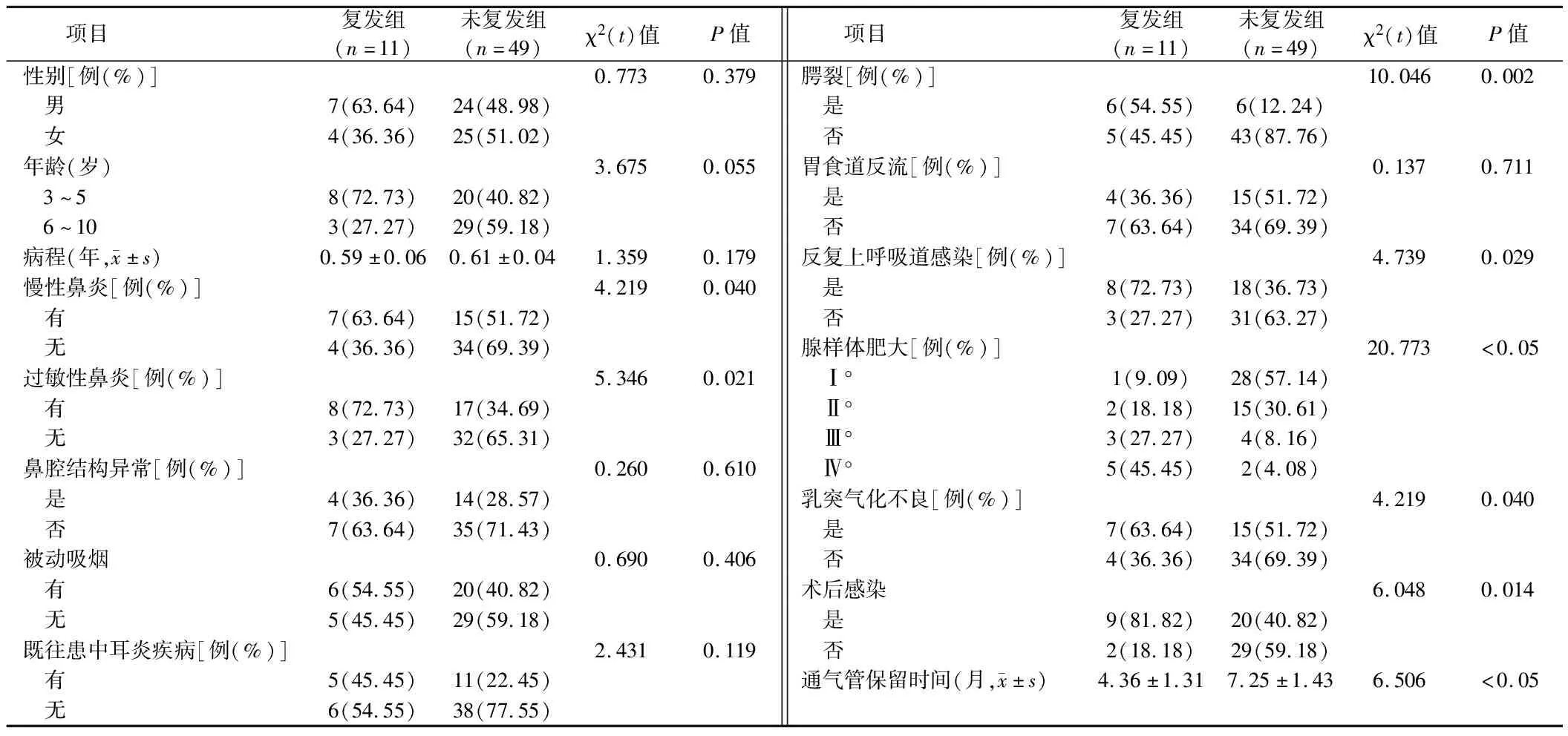
表5 复发组和未复发组患儿一般资料比较
2.6 儿童分泌性中耳炎复发的logstic回归分析 经Logistic回归分析,有过敏性鼻炎、反复上呼吸道感染,腺样体肥大Ⅲ°、Ⅳ°,通气管保留时间短是儿童分泌性中耳炎复发的危险因素(P<0.05)。见表6。
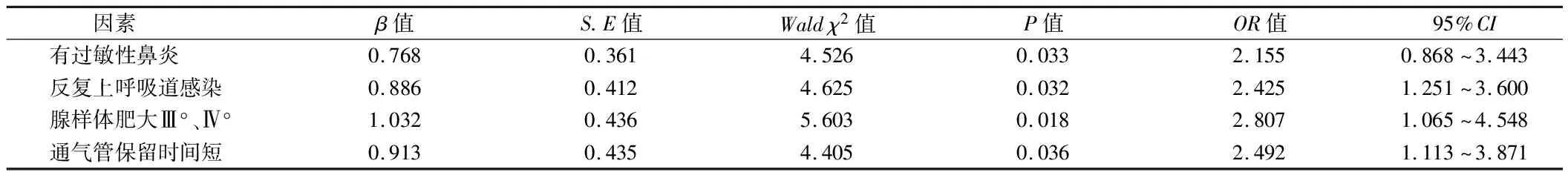
表6 儿童分泌性中耳炎复发的logstic回归分析
3 讨论
分泌性中耳炎主要是由于咽鼓管功能障碍所引起的中耳负压增大,导致中耳黏膜分泌液体,积聚在中耳鼓室腔,通气和引流不畅,造成患者耳闷、中耳积液、听力下降,该病病程较长,易反复发作,严重可导致继发性耳聋[10,11]。临床上治疗儿童分泌性中耳炎方法分保守治疗和手术治疗,保守治疗不能快速解除鼓管咽口压迫,因此常选用手术治疗[12]。
鼓膜置管术通过导管排出患儿鼓室内积液,在一定程度上可清除患儿耳腔中分泌物和积液,使鼓膜通气保持气压平衡,进而恢复听力,但患儿若伴腺样体肥大,鼓膜置管术治疗效果欠佳[13]。腺样体属淋巴组织,随年龄增加逐渐消失,由于儿童免疫功能不全,发生呼吸道感染时,刺激淋巴组织,导致腺样体增生肿大。腺样体肥大属儿童分泌性中耳炎常见病因,研究显示,腺样体肥大占分泌性中耳炎病因的18.62%[14]。腺样体切除术采用70°内镜暴露腺样体,同时使用电动吸切器切除肥大腺样体,属微创手段,能彻底切除腺样体,同时不会损伤咽鼓管口周围正常组织,可有效改善患儿临床症状,降低疾病复发率。本研究结果显示,实施鼓膜置管术伴腺样体切除术治疗患儿治疗总有效率明显高于实施单纯鼓膜置管术患儿,提示儿童分泌性中耳炎患儿采用鼓膜置管术伴腺样体切除术疗效较佳,与唐家平等[15]研究结果相似。此外,廖海石等[16]研究表示,鼓膜置管术伴腺样体切除术患儿治疗总有效率为93.3%优于单纯鼓膜置管术治疗患儿72.1%。胡连德[17]研究表示,鼓膜置管术伴腺样体切除术后患儿恢复听力、耳鸣消失、鼓膜愈合、中耳积液消失时间显著降低,安全性高,与本研究结果一致。
多数分泌性中耳炎患儿常产生积液,而腺样体肥大可导致炎性因子增多、反应增强,引起咽鼓管功能不全,产生积液。本研究中,鼓膜置管术伴腺样体切除术患儿治疗后1、3个月IL-6、IL-8、IL-1β、TNF-α水平显著低于单纯鼓膜置管术患儿,提示儿童分泌性中耳炎治疗后3个月内鼓膜置管术伴腺样体切除术改善炎性因子水平优于单纯鼓膜置管术具有促使免疫反应作用,参与机体全身炎性反应;IL-8参与细胞免疫及炎症发生,可趋化并激活中性粒细胞调节炎性反应;当组织受到损伤后,IL-1β在炎症部位浓度升高,并且能诱导其他促炎因子逐渐释放,进而引发炎性痛;TNF-α参与正常炎症反应和免疫反应,同时能加强细胞吞噬能力,导致过氧化物阴离子水平提高,造成组织损伤[18,19]。范振兰[20]研究表示,中耳积液中炎症因子可通过鼓膜置管术排出,阻止炎性因子进入血液,另外腺样体切除术缩小腺样体体积,清除细菌及其生长环境,减少T、B淋巴细胞增生,从而降低炎症因子水平,因此,在患儿治疗后4个月,鼓膜置管术伴腺样体切除术患儿IL-6、IL-8、TNF-α水平显著降低。李运波[21]研究认为,鼓膜置管术伴腺样体切除术可降低儿童分泌性中耳炎患儿IL-6、IL-8水平,腺样体切除能有效抑制炎症因子生长,减轻患儿炎症反应,改善其症状,促进恢复。与本研究结果相似。
鼓膜置管术操作简单,术后取管易行,但术后并发症多,复发率高,本研究中,鼓膜置管术伴腺样体切除术患儿并发症发生率、复发率低于单纯鼓膜置管术患儿,提示鼓膜置管术伴腺样体切除术安全性好。同时研究还显示,复发组有慢性鼻炎、过敏性鼻炎、腭裂、反复上呼吸道感染、腺样体肥大、乳突气化不良、术后感染占比较高,通气管保留时间较短,经Logistic回归分析,有过敏性鼻炎、反复上呼吸道感染,腺样体肥大Ⅲ°、Ⅳ°,乳突气化不良,通气管保留时间短是儿童分泌性中耳炎复发的危险因素,国内外大量研究表示,伴有鼻炎儿童分泌性中耳炎患儿咽鼓管功能障碍严重程度较大[22,23],本研究显示过敏性鼻炎是儿童分泌性中耳炎复发的危险因素,与朱珠等[24]研究结果相符,但在儿童分泌性中耳炎复发因素中,间歇性过敏性鼻炎与持续性过敏性鼻炎对其复发影响程度还需进一步研究。反复上呼吸道感染与分泌性中耳炎患儿复发关联性较强,研究显示,在分泌性中耳炎患儿中,约70%的患儿患有呼吸道感染史[25]。反复上呼吸道感染是儿童分泌性中耳炎复发的危险因素,原因为上呼吸道感染可引起鼻咽部炎症,病原菌通过咽鼓管进入中耳,引发中耳炎,同时儿童免疫系统正处于完善过程,儿童抵抗力较差,易发生呼吸道感染,因此对于儿童分泌性中耳炎患儿术后应防止反复上呼吸道感染,及时清除患儿呼吸道分泌物。本研究显示腺样体肥大Ⅲ°、Ⅳ°是儿童分泌性中耳炎复发的危险因素,儿童腺样体增生旺盛,腺样体肥大会压迫鼓管咽口,导致咽鼓管通气引流受影响,同时腺样体本身可蓄积细菌,细菌逆行至咽鼓管容易导致中耳感染,继而引起中耳炎,因此对于儿童分泌性中耳炎患儿术后应密切关注腺样体情况,腺样体肥大患儿可进行腺样体切除;本研究显示通气管保留时间短是影响儿童分泌性中耳炎复发的危险因素。
综上,鼓膜置管术伴腺样体切除术治疗儿童分泌性中耳炎效果佳,安全性高,可缩短患儿恢复时间,降低炎性因子水平、并发症发生率、复发率,同时有过敏性鼻炎、反复上呼吸道感染,腺样体肥大Ⅲ°、Ⅳ°,通气管保留时间短是儿童分泌性中耳炎复发的危险因素。
