补肾化浊方联合二甲双胍治疗多囊卵巢综合征伴胰岛素抵抗的临床观察
2023-03-14杜贞苹征征刘艳霞邢雅雯邢玉
杜贞苹,征征,刘艳霞,邢雅雯,邢玉*
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是妇科最为常见的生殖内分泌紊乱性疾病之一,其临床症状以月经稀发甚至闭经、高雄激素表现、不孕等为主,发病率约为5%~12%,且有逐年上升的趋势[1]。PCOS的临床表现具有高度异质性,严重影响女性身心健康。PCOS患者常伴胰岛素抵抗(insulin resistance,IR),有研究显示,50%~70%的PCOS患者伴有IR和继发性高胰岛素血症[2],可引发肥胖、不孕等。中医治疗PCOS伴IR具有良好的长期效果,有着多途径、多靶点的优势,可有效促进卵泡的发育及排卵,调节机体脂质代谢,减轻IR[3]。在《2018年多囊卵巢综合征中国诊疗指南》[4]中,中医治疗首次被写入PCOS患者的治疗方案中,这表明中医药治疗PCOS的疗效得到一定的认可,值得进一步探索与推广。补肾化浊方是治疗PCOS的经验方。本研究通过观察补肾化浊方联用二甲双胍治疗PCOS伴IR患者的临床治疗效果,以期为临床治疗方案提供参考。
1 资料与方法
1.1 一般资料
入选对象为2019年9月至2020年3月北京中医药大学东方医院收治的PCOS伴IR患者,共72例,按随机数字表法分为两组,观察组及对照组各36例。观察组患者的平均年龄为(28.31±3.96)岁,平均病程为(21.08±14.19)月;对照组患者的平均年龄为(28.00±5.13)岁,平均病程为(20.28±12.51)个月;两组患者均已婚,无流产史及生育史,有生育需求,两组患者基线资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 纳入标准
满足以下所有条件者:① 符合2018年《多囊卵巢综合征中国诊疗指南》中PCOS的诊断标准;② 中医证见:月经延迟或闭经,形体肥胖,胸脘满闷,带下量多,嗜睡,腰膝酸软,耳鸣头晕,舌苔白腻,舌质胖有齿痕,脉弦滑,属肾虚痰湿之证;③ 根据2018年《胰岛素抵抗评估方法和应用的专家指导意见》[5]及全国糖尿病防治协作调查组的研究结果[6],将胰岛素抵抗指数(homeostasis model assesment of insulin resistance,HOMA-IR)>2.69作为确诊IR的标准,其中HOMA-IR=空腹血糖(mmol/L)×空腹胰岛素(mIU/L)/22.5;④ 年龄18~40岁;⑤ 自愿签署知情同意书。
1.3 排除标准
① 有先天生殖器畸形及肾上腺疾病、甲状腺疾病、垂体肿瘤、高泌乳素血症等其他内分泌疾病引起的相关症状者;② 心、肺、肝、肾等重要器官存在原发性器质性病变,或有精神疾病患者;③ 近期内服用过影响卵巢相关激素分泌及卵泡发育的药物等;④ 对本次研究所使用的药物存在禁忌者;⑤ 依从性较差,不配合治疗者。
1.4 治疗方法
对照组予以盐酸二甲双胍片0.25 g bid口服治疗,观察组在对照组的基础上给予补肾化浊方治疗,方药组成:菟丝子30 g,桑寄生30 g,当归15 g,清半夏15 g,茯苓15 g,川芎10 g,丹参20 g,制香附10 g,月季花15 g,枳壳10 g,冬瓜皮30 g,桔梗10 g,败酱草20 g,浙贝母15 g。400 mL/剂,每日1剂,早晚分服。于月经来潮或撤退性出血后第5天开始服药,经期停药,1个月经周期为1个疗程,治疗3个疗程后评估患者相关的疗效指标。
1.5 疗效标准
依据《多囊卵巢综合征中国诊疗指南》[4]《中医妇科病证诊断疗效标准》[7]及中医证候积分对治疗效果进行评价。治愈:月经周期恢复正常,临床症状完全消失,超声显示卵巢大小恢复正常,每个月经周期均可见优势卵泡排出,IR情况消失,中医证候积分为0分或较治疗前下降≥90%;显效:月经周期基本恢复正常,临床症状显著改善,超声检查显示卵巢体积较治疗前明显减小,多数月经周期可见优势卵泡排出,IR情况较前明显改善,中医证候积分较治疗前下降≥60%且<90%;有效:月经周期较前规律,临床症状较前改善,超声检查显示卵巢较治疗前体积减小,可见优势卵泡排出,IR情况较前改善,中医证候积分较治疗前下降≥30%且<60%;无效:月经周期、卵巢无变化,临床症状未缓解,无优势卵泡排卵,IR情况较前无明显改善,中医证候积分较治疗前下降<30%。总有效率=(治愈+显效+有效)/总例数×100%。
1.6 观察指标
① 总体疗效:记录用药3个疗程后的治疗效果;② 性激素水平:于月经来潮或撤退性出血后2~4 d测定治疗前后促黄体生成素(luteinizing hormone,LH)、促卵泡生成素(follicle stimulating hormone,FSH)及其比值(LH/FSH);③ 治疗前后空腹血糖(fasting blood glucose,FBG)、空腹胰岛素(fasting insulin,FINS)及HOMA-IR的变化;④ 体质量指数(body mass index,BMI):比较治疗前后BMI的变化情况(BMI=体重/身高2);根据《中国成人超重和肥胖症预防控制指南》[8], BMI分为四个等级,即体重过低(BMI<18.5 kg/m2)、正常体重(18.5 kg/m2≤BMI<24 kg/m2)、超重(24 kg/m2≤BMI<28 kg/m2)和肥胖(BMI≥28 kg/m2);⑤ 中医证候积分:根据《中药新药临床研究指导原则》[9]制定评分标准,其中,月经后期、形体肥胖为主证,按照其严重程度计0、2、4、6分,腰膝酸软、头晕耳鸣、性欲淡漠、头身困重、胸闷痞满、四肢倦怠、大便溏薄、多毛、痤疮为次证,按照其严重程度计0、1、2、3分,比较治疗前后中医证候积分的变化情况;⑥ 排卵情况:患者自月经第12~18天通过经阴道超声动态监测卵泡发育及排卵情况,排卵标准为:优势卵泡直径达到18 mm以上之后消失,盆腔积液少许;⑦ 妊娠情况:治疗后随访1年,记录患者妊娠情况。
1.7 统计学方法
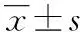
2 结果
2.1 两组患者总体疗效比较
治疗3个疗程后,观察组总有效率高于对照组,差异有统计学意义(χ2=8.127,P=0.004)。详见表1。

表1 两组患者治疗后疗效情况比较
2.2 两组治疗前后性激素水平比较
治疗后两组患者LH水平、LH/FSH下降,且观察组低于对照组,差异有统计学意义(P<0.05);FSH水平升高,且观察组高于对照组,两组间差异无统计学意义(P<0.05)。详见表2。

表2 两组患者治疗前后性激素水平比较
2.3 两组治疗前后FINS、FBG及HOMA-IR水平比较
治疗后两组患者FINS、FBG及HOMA-IR均下降。两组间FBG下降水平的差异无统计学意义(P>0.05)。相较于对照组,观察组FINS、HOMA-IR下降更为显著,差异有统计学意义(P<0.05)。见表3。

表3 两组患者治疗前后空腹血糖水平比较
2.4 两组治疗前后体质量指数(BMI)及肥胖情况
治疗后两组患者BMI、肥胖患者占比较治疗前下降,且观察组低于对照组,差异有统计学意义(P<0.05)。详见下页表4。
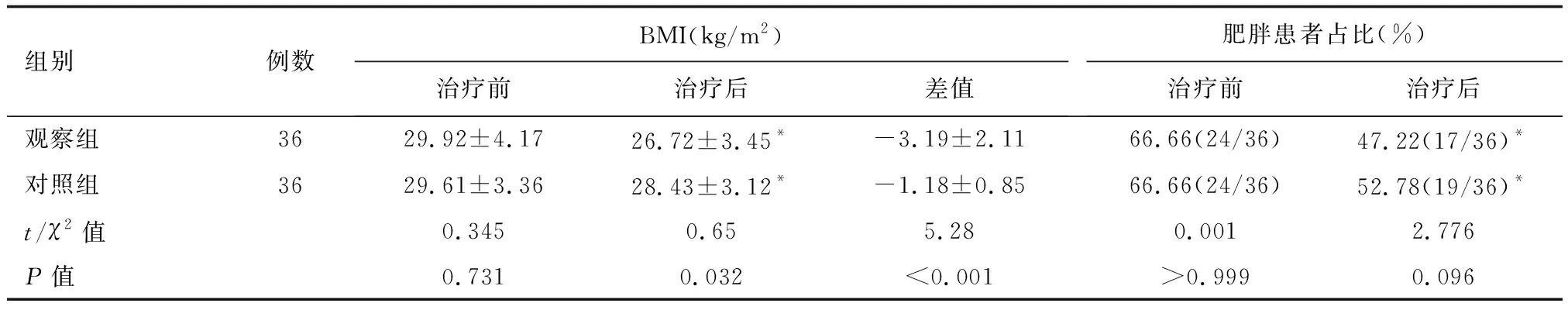
表4 两组患者治疗前后体质量指数及肥胖情况比较
2.5 两组治疗前后中医证候积分比较
治疗后两组患者中医证候积分下降,主证、次证均好转,观察组下降较对照组更为显著,差异有统计学意义(P<0.05)。详见下页表5。

表5 两组患者治疗前后中医证候积分比较
2.7 两组排卵及妊娠情况比较
治疗3个疗程后,观察组较对照组排出优势卵泡率更高(P<0.05);治疗后随访1年,观察组妊娠率高于对照组(P<0.05)。详见表6。
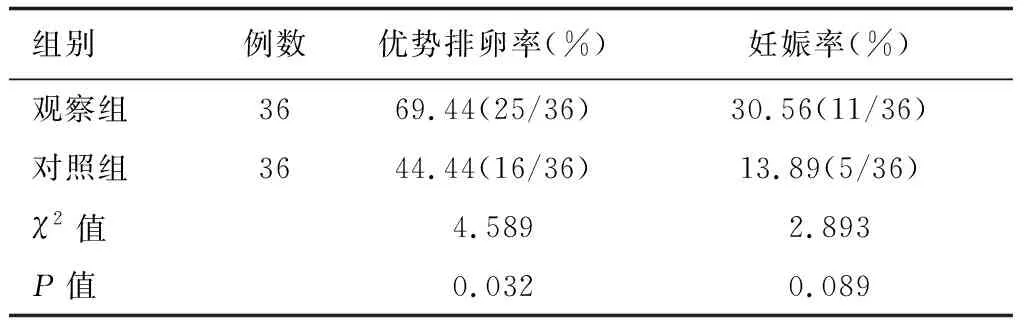
表6 两组患者治疗后排卵及妊娠情况比较
3 讨论
PCOS常见于育龄期女性,是由于内分泌代谢紊乱所致,具有IR、高雄激素血症、月经紊乱、闭经、不孕等不良特征的代谢综合征[10]。PCOS患者IR的发生率约为50%~70%[11],其机制可能与遗传、肥胖、高雄激素血症有关[12]。PCOS伴IR患者代偿性增高的血清胰岛素作用于垂体,可使LH及雄激素进一步升高,加重PCOS病情[13],同时,IR导致的长期高胰岛素血症状态可直接作用于卵巢,影响卵泡发育和受孕[14]。除此之外,IR也是2型糖尿病发生的重要危险因素[15],严重影响PCOS患者的远期预后,因此临床上应对PCOS患者的IR状态进行及时有效的干预。
目前,PCOS的治疗原则主要包括调整月经周期、调节性激素、改善IR、调整代谢、促进生育及生活方式干预等,药物治疗时常应用短效口服避孕药,但除服药期间的头晕、恶心等不良反应外,还可能增加深静脉血栓的风险[16-17]。目前临床上使用二甲双胍治疗伴有代谢异常的PCOS患者逐渐成为一种趋势。研究表明,治疗不孕症时加用二甲双胍可显著增加受孕机会,并可降低诱导排卵存在的卵巢过度刺激综合征风险[18-20]。
除了对PCOS患者有促进排卵的积极作用外,二甲双胍作为经典降糖药,通过抑制肠道葡萄糖的吸收、肝糖原异生和输出,增加外周组织对胰岛素的敏感性以及非胰岛素依赖的组织对葡萄糖的利用,从而降低血糖并改善PCOS患者的IR[4]。该药单独使用不增加低血糖的发生风险,安全性和耐受性较好[21],并能达到预防2型糖尿病等远期并发症的目的,可以作为PCOS-IR患者的基础治疗措施。
PCOS归属于中医“闭经”“不孕”的范畴,其基本病机以脾肾两虚为本,痰瘀互结为标,病性虚实夹杂,以虚为主。肾阴虚则阴精不足,失于濡养,由于精虚血亏、冲任匮乏,而导致月经后期、稀发;肾阳虚则温养失司,失于温煦,影响气血津液运行,导致水聚为痰,血停为瘀,痰瘀胶结,而导致月经后错、闭经。肾精亏虚则不能荣养胞脉卵巢,无法促使卵子成熟,故卵巢内可见数个不成熟的小卵泡[22]。除肾虚外,PCOS患者常伴脾虚,或素体脾虚,或后天养护不当以致脾虚。目前一般认为,现代医学“胰”的功能归属于中医之“脾”,即“脾胰同源”[23-24],胰腺分泌的胰岛素作为人体内唯一的降糖激素,主要作用于肝脏及外周组织,促进靶器官对葡萄糖摄取利用,这种发挥作用的方式亦属于“运化”的过程,运化产生的“水谷精微”则包括水、葡萄糖、蛋白质和脂肪等从食物中消化分解而来的各种营养物质。脾虚则运化失司,不能正常输布水谷精微,即胰岛素介导的靶器官对葡萄糖利用率下降,表现为IR[24-25]。另一方面,脾虚导致痰浊内生,膏脂充溢,故PCOS伴IR患者常见形体肥胖。刘颖华等[26]通过分析中医体质分布规律发现,PCOS伴IR患者的体质以痰湿者居多。在刘会玲[27]的临床观察研究中,将补肾化痰的中药用于治疗PCOS患者,可有效改善机体激素水平,促进优势卵泡排出,有效提高受孕率。
针对PCOS伴IR的病机,中医治法为健脾益肾、化痰祛瘀。本研究所用补肾化浊方为刘艳霞教授针对PCOS伴IR的自拟经验方,由四物汤、二陈汤、五子衍宗丸和薏苡附子败酱散组方化裁而成。方中菟丝子、桑寄生补肾填精为君药,以治本;当归活血补血,清半夏燥湿清化痰浊,以治标;杜仲补益肝肾,助君药以固本,茯苓健脾利湿,既以后天补先天,助君药以固本,又利湿以治标;上四味共为臣药。川芎、丹参佐助当归以活血祛瘀;制香附、月季花、枳壳疏肝理气行滞,既佐助半夏以消痰化浊,又可行气以活血;冬瓜皮佐助茯苓以利湿通淋;桔梗祛痰利气,败酱草、浙贝母清热祛痰,活血祛瘀,上九味共为佐药。此方肝、脾、肾三脏同调,以达标本兼治之功。
在本研究中,经过3个疗程的治疗,两组患者的FINS、HOMA-IR、LH、FSH、LH/FSH、BMI、中医证候积分较治疗前均得到明显改善,且观察组的疗效显著优于对照组,同时观察组患者的排卵率及妊娠率也较对照组明显提高,上述结果提示补肾化浊方对PCOS-IR的治疗有一定疗效,并且可能通过多种途径发挥作用,其中的具体机制值得进一步探索与验证。
综上所述,本研究基于一项临床对照观察试验,发现补肾化浊方联合二甲双胍治疗可有效改善PCOS-IR患者的性激素水平及IR情况,显著缓解临床症状,提高排卵率及妊娠率,效果优于二甲双胍单药治疗,为中医药治疗PCOS-IR提供了新的思路,但本次研究的样本量较小,研究周期较短,今后仍需多中心、大样本、长周期的研究以进一步明确补肾化浊方的疗效及作用机制。
