抑郁症合并OSA患者临床症状、糖脂水平的变化及超短期CPAP治疗的影响
2023-03-11张丽邱平云孔晓明陈领杜洋余家快王婷朱囡囡
张丽 邱平云 孔晓明 陈领 杜洋 余家快 王婷 朱囡囡
抑郁症是世界范围内造成健康不良的主要原因之一,既往研究已表明抑郁症存在一定的糖脂代谢异常,与心血管疾病的发生发展密切相关[1]。阻塞性睡眠呼吸暂停(Obstructive Sleep Apnea,OSA)是一种常见的睡眠障碍,以睡眠时呼吸暂停为特征,导致睡眠中间歇性缺氧、睡眠中断和交感神经活动异常,不仅会导致胰岛素抵抗、糖耐量下降及脂代谢异常,还与抑郁的发生密切相关[2]。抑郁症和OSA的合并存在会增加彼此发病的风险和加重病情的严重程度,抗抑郁剂和镇静药物足疗程治疗后仍有将近50%的抑郁症患者存在残留症状,这些残存症状通常会影响患者后期的治疗疗效和生存质量[3]。
持续气道正压通气(Continuous positive airway pressure, CPAP) 是OSA的一线治疗方法,相关领域研究显示,CPAP能改善OSA患者夜间缺氧和睡眠破裂,对神经功能失调及抑郁症状有积极作用[4]。本院为精神科专科医院,抑郁症患者住院首要目的均是缓解不良情绪,多数患者临床症状缓解后随之出院,平均住院日为3~6周,抑郁症合并OSA患者行CPAP疗程2~4周,相较于12周短期更短,故命名为超短期CPAP。因此,本研究的目的:1)观察抑郁症合并OSA患者的临床症状、糖脂水平的变化;2)探讨超短期CPAP治疗是否会对抑郁症合并OSA患者的临床症状及糖脂水平产生影响。
资料与方法
一、 临床资料
回顾性分析2017年4月~2022年5月在本院住院期间完成整夜多导睡眠图(PSG)监测的抑郁症患者作为研究对象。纳入标准:(1)病情均符合抑郁症及OSA的诊断标准[5];(2)躯体情况稳定;(3)住院期间新诊断OSA的患者;(4)年龄:18~70周岁,男女不限。排除标准:(1)诊断其它精神障碍的患者;(2)既往明确诊断OSA且进行治疗的患者;(3)存在严重呼吸系统疾病或其它严重躯体疾病。共入组82例,根据被试者入院时整夜PSG监测的数据,获得呼吸暂停低通气指数(AHI),分为抑郁症组(AHI<5次/h,42例);抑郁症合并OSA组(AHI≥5次/h,40例)。抑郁症合并OSA组中按照治疗方案不同分为常规治疗组(n=19)和CPAP联合治疗组(n=21)。本研究程序及内容符合医院伦理委员会要求(HSY-IRB-YJ-LWTG-ZL001)。
二、 方法
1 观察指标
整理并采集两组被试者的基本信息,包括姓名、性别、年龄、身高、体重、住院日等。采集两组患者治疗前后的糖脂水平,包括:血糖、血脂[血脂包括总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL-C),低密度脂蛋白根据Friedwald公式法[6]计算:[LDL-C=TC-HDL-C-TG×0.45(mmol/L)]。
2 CPAP干预治疗
常规治疗组仅在抗抑郁治疗基础上给予合理饮食、运动及戒烟等健康生活方式的指导,避免使用有呼吸抑制作用药物及督促睡眠期间尽可能选择侧卧位。CPAP联合治疗组在常规治疗方案基础上加用超短期无创正压通气治疗,呼吸机模式为BIPAP,设定时间至少每晚5~7h,压力选定以消除50%~75%或以上的夜间睡眠呼吸暂停低通气次数。
3 临床症状评定
采集所有入组患者的抑郁症状评分及焦虑症状评分。其中汉密尔顿抑郁量表24项版本(HAMD-24)用于评定抑郁情绪,汉密尔顿焦虑量表(HAMA)评定焦虑情绪[7]。
三、 统计学分析
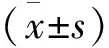
结 果
一、 抑郁症组及抑郁症合并OSA组两组基线资料比较
两组研究对象在年龄、性别、BMI、住院日的差异均无统计学意义。抑郁症合并OSA组GLU、TC、TG、HAMD评分、HAMA评分均高于抑郁症组,差异有统计学意义(P<0.05)(见表1)。
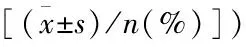
表1 抑郁组与抑郁合并OSA组两组基线资料比较
二、 抑郁症合并OSA组的AHI与糖脂水平及抑郁症状评分的相关系数(r)
相关分析发现抑郁症合并OSA组患者的AHI与HAMD评分呈正相关关系(r=0.594,P<0.001)。
三、 常规治疗组与CPAP联合治疗组治疗前糖脂水平及临床症状评分比较
两组入组时GLU、TC、TG、HDL-C、LDL-C、HAMD评分、HAMA评分比较无统计学意义(P>0.05)(见表2)。
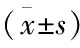
表2 常规治疗组与CPAP联合治疗组在入组时糖脂水平及临床症状评分比较
四、 CPAP联合治疗组治疗后糖脂水平及临床症状评分变化
CPAP联合治疗组在治疗后GLU、HAMD评分、HAMA评分明显降低,差异有统计学意义(P<0.05)(见表3)。
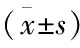
表3 CPAP联合治疗组患者在治疗后糖脂水平及临床症状评分变化
五、 常规治疗组和CPAP联合治疗组两组治疗后糖脂水平及临床症状评分比较
相比常规治疗组,CPAP联合治疗组在GLU、HAMD评分明显降低,差异有统计学意义(P<0.05)(见表4)。
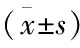
表4 常规治疗组与CPAP联合治疗组在治疗后糖脂水平及临床症状评分比较
讨 论
抑郁症患者中OSA发病率较高,但因为两种疾病有很多重叠症状,OSA在抑郁症患者中容易被忽视。本研究结果显示,抑郁症合并OSA组GLU、TC、TG均高于抑郁症组,差异有统计学意义(P<0.05)。提示抑郁组合并OSA患者存在更高水平的糖脂代谢紊乱。OSA导致糖代谢紊乱受多因素的影响,机制包括交感神经系统过度活跃、全身和脂肪炎症、氧化应激和激素变化等[8]。OSA导致脂代谢紊乱,有人认为OSA间歇性缺氧诱导了内脏脂肪组织的促炎表型,促进脂肪组织巨噬细胞向 M1 促炎亚型极化,使大量促炎脂肪因子上调和分泌,胰岛素信号通路受损,最终导致血脂异常[9];也有报道OSA睡眠碎片化和睡眠剥夺会增加食欲刺激激素释放和降低抑制瘦素水平,导致主观饥饿感,从而增加热量摄入,进而影响到机体的脂代谢,导致血脂异常[10]。本研究中OSA对于抑郁症患者的糖脂代谢有不利影响,提示积极干预OSA对预防抑郁症合并OSA患者的心脑血管风险有积极意义。本研究提示合并OSA使抑郁症患者的焦虑、抑郁症状更明显。Pearson相关分析显示,抑郁症合并OSA患者的抑郁症状与AHI指数相关,提示抑郁症共病OSA患者呼吸暂停症状的有效干预可能有助于临床抑郁症状缓解。
研究认为,CPAP主要通过改善机体内分泌功能,提高患者的胰岛素敏感性来改善患者的糖代谢紊乱[11]。本研究结果显示超短期CPAP治疗后GLU较治疗前下降,提示其糖代谢得到改善。说明超短期CPAP可以一定程度上优化患者的糖代谢异常。CPAP治疗后血脂水平有升高趋势,笔者认为可能原因有近3年因新型冠状病毒肺炎影响我院采取封闭式管理,可能一定程度上局限了患者体育锻炼,影响脂代谢;同时也提示超短期CPAP对脂代谢紊乱干预效果有限,需进一步延长治疗周期观察。
本研究结果显示无论是常规治疗组还是CPAP联合治疗组,治疗后HAMA评分、HAMD评分均明显下降,在抑郁症状缓解上联合CPAP治疗明显优于常规治疗组。提示超短期CPAP治疗对抑郁症合并OSA患者的临床抑郁症状有正性促进作用。但在既往研究中,CPAP对抑郁症状的影响一直存在争议。抑郁症状的改善取决于对CPAP的依从性[12]。也有研究报告进行CPAP治疗3个月后,抑郁症状无变化[13]。本研究中,抑郁症合并OSA患者行超短期CPAP治疗后抑郁程度显著降低,可能的原因:①睡眠碎片化和睡眠呼吸障碍是导致OSA情感变化的部分原因,患者通常会有主观的抱怨,比如睡眠障碍、全身疲劳、意志和判断能力下降、认知障碍加重和生活质量降低,这些都与抑郁症部分症状重叠。因此,我们认为治疗前的部分抑郁症状可能源于OSA,而CPAP治疗改善了患者的嗜睡和认知功能,从而HAMD评分明显下降。②抑郁情绪使患者对CPAP治疗缺乏积极性或耐受性,对抑郁症合并OSA患者抗抑郁治疗可能一定程度上提高OSA治疗的依从性,而CPAP治疗可逆转呼吸暂停导致的睡眠碎片化、日间过度嗜睡等生理改变,间接改善抑郁症状。
本研究为回顾性研究,研究过程中缺少对混杂因素的控制,结果可能有偏差。抑郁症合并OSA患者与较差的糖脂控制和更困难的情绪管理有关。超短期CPAP治疗不仅可以改善抑郁症合并OSA患者的糖代谢紊乱,还可以提高抑郁症的治疗有效率。精神科医生在诊疗过程中需关注OSA,以便于早期发现并给予CPAP干预治疗,对改善临床抑郁症状和其它病理状态具有深远影响。
