老年脑梗死患者VEGF、IL-33及hs-CRP水平与预后的关系
2023-03-02李嘉辉吴显斌王祈骅
李嘉辉 吴显斌 王祈骅
脑梗死(cerebral infarction,CI)是卒中常见类型,约占全部脑卒中的69.6%~70.8%,其中老年患者是现阶段国内卒中负担的主要来源[1]。既往认为动脉粥样硬化(atherosclerosis,AS)是引起CI 最为重要的原因之一,而近年的研究认为炎症导致巨噬细胞、血管内皮细胞以及平滑肌细胞结构异常和功能紊乱是促进AS 的重要病理生理学机制[2]。血管内皮生长因子(vascular endothelial growth factor,VEGF)是最新发现的强效血管形成因子,可促内皮细胞增殖、分化和迁移,促进血管生成[3]。白细胞介素33(interleukin 33,IL-33)是一种新型细胞因子,可诱导2 型T 辅助细胞(Thelper cells,Th2)免疫反应,促进动AS 斑块进展[4]。超敏C 反应蛋白(high-sensitivity C-reactive protein,hs-CRP)是非特异性炎症指标,可参与AS,推动急性脑梗死(Acute Cerebral Infarction,ACI)[5]。炎症指标与CI 是近年来研究的热点,但研究结论不尽一致。本研究选择112 例老年CI 患者为研究对象,探讨血清VEGF、IL-33、hs-CRP 水平与预后的关系。
1 资料与方法
1.1 一般资料
选择2018年1月至2020年1月广东医科大学附属医院神经内科收治的老年CI 患者112 例为CI组,男66 例,女46 例;年龄59~82(70.35±5.61)岁;体重指数(Body Mass Index,BMI)20~28.5(24.25±2.01)kg/m2。纳入标准:①年龄50~85 岁;②首次发病,符合CI 诊断要求[6];③在症状发生后72 h 内完善影像学检查,证实为CI。排除标准:①心力衰竭;②肝、肾功能严重障碍;③严重感染及慢性炎症性疾病;④正在服用炎症抑制药、免疫抑制剂或激素者。另按同期、年龄匹配原则选择在本院体检的健康者40 名作为对照组,男23 名,女17 名;年龄55~80(69.12±5.53)岁;BMI 20~28(24.12±1.82)kg/m2。本研究经院伦理委员会批准通过,受试者或家属已签署知情同意书。
1.2 方法
1.2.1 血清VEGF、IL-33、hs-CRP 检测
取CI 组入院次日清晨和对照组体检当天静脉血4 mL,采用酶联免疫吸附法测定血清VEGF(参考范围41.5~91.1 pg/mL)[7]、IL-33(参考范围26.1~42.5 ng/L)[8]、hs-CRP(参考范围0.5~10 mg/L)[9]水平,试剂盒购自南京诺尔曼生物技术有限公司,所有操作均由专业检测人员严格按照说明书进行。
1.2.2 神经功能缺损及预后的评估
CI 组患者于入院当天行美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)[10]评分,评分范围0~42 分,分值越高,神经功能缺损越严重。电话随访患者发病后90 天预后,预后评估采用改良Rankin 量表(modified Rankin scale,mRS)[11],评分范围0~6 分。本研究将mRS≤2 分设为预后良好组,mRS>2 分设为预后不良组。
1.2.3 临床资料收集
包括年龄、性别、BMI、合并疾病。
1.3 统计学处理
采用SPSS 20.0 统计软件处理数据,采用()描述计量资料,两组间比较采用t检验,多组间比较采用方差分析;采用n(%)描述计数资料,采用χ2检验;相关性分析采用Pearson 法;绘制受试者工作特征(ROC)曲线评估VEGF、IL-33、hs-CRP 对CI 患者不良预后预测价值;采用Logistic回归分析影响CI 预后的危险因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 血清VEGF、IL-33、hs-CRP 水平
三组血清VEGF、IL-33、hs-CRP 水平比较:预后不良组>预后良好组>对照组,差异有统计学意义(P<0.05)。见表1。
表1 三组血清VEGF、IL-33、hs-CRP 水平比较(±s)Table 1 Comparison of serum levels of VEGF,IL-33 and hs-CRP among the three groups(±s)

表1 三组血清VEGF、IL-33、hs-CRP 水平比较(±s)Table 1 Comparison of serum levels of VEGF,IL-33 and hs-CRP among the three groups(±s)
注:与对照组比较,aP<0.05;与预后良好组比较,bP<0.05。
组别预后不良组预后良好组对照组F 值P 值n 34 78 40 VEGF(pg/mL)136.50±12.63ab 119.65±10.88a 85.56±5.31 250.404<0.001 IL-33(ng/L)45.05±7.18ab 39.36±5.10a 25.24±4.21 138.459<0.001 hs-CRP(mg/L)17.71±3.40ab 12.30±2.13a 7.58±1.20 178.548<0.001
2.2 血清VEGF、IL-33、hs-CRP 与CI 患者预后的关系
相关性分析结果表明,血清VEGF(r=-0.571)、IL-33(r=-0.453)、hs-CRP(r=-0.369)水平与mRS 评分呈负相关(P均<0.001)。
2.3 血清VEGF、IL-33、hs-CRP 诊断CI 患者不良预后的ROC 曲线分析
VEGF、IL-33、hs-CRP 联合预测老年CI 不良预后的ROC 曲线下面积(AUC)0.817(0.733~0.884),均高于VEGF、IL-33、hs-CRP 单独检测(P<0.05)。见图1、表2。
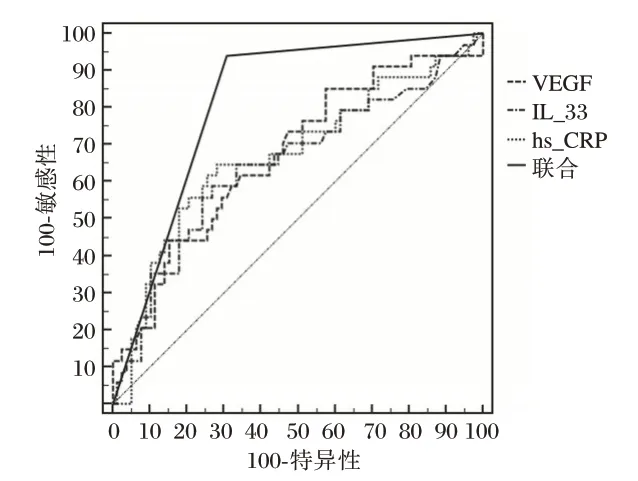
图1 预测价值Figure 1 Predictive value

表2 ROC 曲线评估血清VEGF、IL-33、hs-CRP 水平对CI 不良预后的诊断价值Table 2 The diagnostic value of serum VEGF,IL-33 and hs-CRP levels for poor prognosis of CI assessed by ROC curve
2.4 影响CI 患者预后的单因素
预后不良组年龄≥70 岁、高脂血症史、糖尿病史、入院时NHISS 评分≥5 分及VEGF、IL-33、hs-CRP 过度表达所占比例明显高于预后良好组,差异均有统计学意义(P<0.05)。见表3。
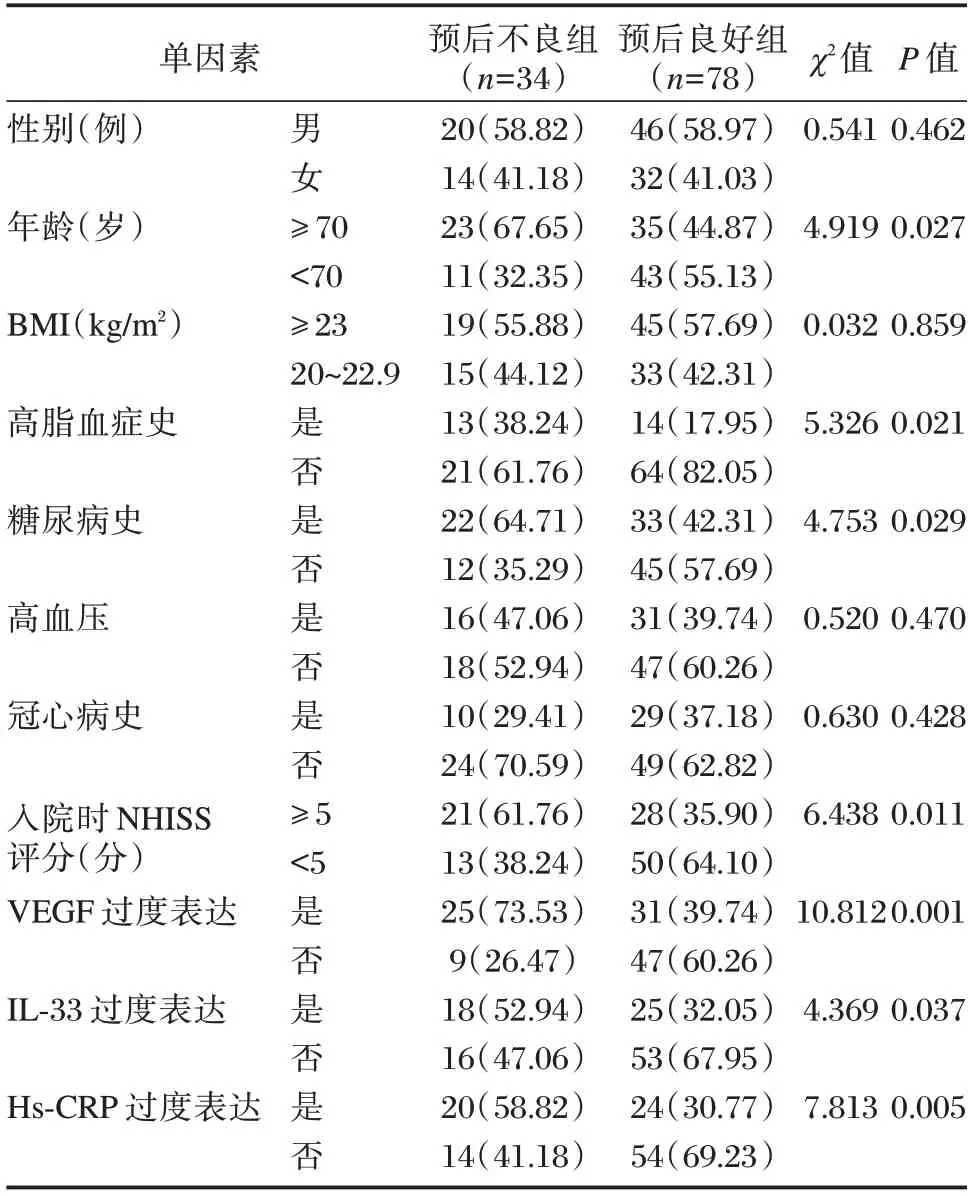
表 3 影响CI 患者预后的单因素[n(%)]Table 3 Single factors affecting the prognosis of patients with CI[n(%)]
2.5 影响CI 预后的多因素分析
以预后为因变量(预后不良=1,预后良好=0),将表3 中P<0.05 的单因素纳入Logistic 回归方程,结果显示,年龄≥70 岁、高脂血症史、入院时NIHSS 评分≥5 分及VEGF、IL-33、hs-CRP 过度表达是影响老年CI 患者不良预后的独立危险因素(P<0.05)。见表4。

表4 影响老年CI 患者预后的Logistic 回归分析Table 4 Logistic regression analysis affecting the prognosis of elderly patients with CI
3 讨论
目前,CI 的诊断主要依靠影像学检查,但影像学检查不仅费用较高而且耗费时长,尤其患者影像表现不典型时会贻误病情。临床致力于寻找对CI 的诊断及预后预测较理想的血清标志物,以期为CI 的防治提供新思路。
VEGF、IL-33、hs-CRP 是反映机体的炎症指标,当机体受到损伤、刺激后,三者在血清中表达迅速升高,目前关于三者与AS 及对CI 预后的关联尚无定论。VEGF 是一种分泌多肽,具有促进血管内皮细胞增殖、促进新生血管形成及侧支循环开放等作用。国内外学者在临床试验中观察到脑缺血后VEGF 及其受体的表达上调,推测VEGF 可能与CI 患者预后相关[12]。本研究发现,预后不良组血清VEGF 水平明显高于预后良好组和对照组,与张柳英等[13]研究结果吻合,提示VEGF 可能参与老年CI 进展。IL-33 由多种细胞和组织表达,目前已被证实与一些中枢神经系统疾病相关[14],但其在CI 中的生物功能尚不明确。本研究中,与预后良好组相比,预后不良组血清IL-33 水平明显升高,与Yang 等[15]研究相似,提示血清IL-33 水平升高可能与CI 预后不良有关。hs-CRP 由肝脏合成,是敏感性和特异性均较高的炎症标志物,其在CI、高血压、糖尿病、代谢综合征、肿瘤等疾病的诊断与治疗中发挥着重要作用。本研究中,预后不良组血清hs-CRP 水平显著高于预后良好组和对照组,与孙原等[16]的研究结果一致,说明血清hs-CRP高表达与CI 患者不良预后有关。本研究还发现,血清VEGF、IL-33、hs-CRP 水平与mRS 评分呈负相关,证实了老年CI 患者血清VEGF、IL-33、hs-CRP 表达状态与不良预后关系密切。另外,本研究ROC 曲线结果显示,血清VEGF、IL-33、hs-CRP单独及联合检测均对老年CI 患者不良预后具有一定预测价值,但联合检测预测效能更好。推测VEGF、IL-33、hs-CRP 可能参与CI 的病理生理过程,可能是影响CI 预后的相关危险因素。
本研究结果显示除血清VEGF、IL-33、hs-CRP过度表达外,年龄、高脂血症史、入院时NIHSS 评分均是影响CI 患者不良预后的危险因素。老年患者随着年龄增长,血管发生退行性病变,易导致脂质沉积血管内膜发生AS,促进CI 并增加不良预后风险[17]。另外,本研究发现,高脂血症史与老年CI患者不良预后相关。当血液中胆固醇含量增高时,动脉易形成斑块,导致管腔狭窄,使血液循环受阻,且总胆固醇(Total cholesterol,TC)、低密度脂蛋白(Low Density Lipoprotein,LDL-C)越高,AS越严重,患者不良预后发生的风险越高[18]。NIHSS 评分能最大程度反应CI 后患者的神经功能状况,入院时NIHSS 评分≥5 分的患者,多伴有偏身肢体力量降低、中枢性面神经、构音不清、意识不清等临床表现,故而预后不良的风险更高。
综上所述,血清VEGF、IL-33、hs-CRP 水平与老年CI 患者预后密切相关,可作为预测老年CI 患者不良预后的敏感指标。针对上述危险因素,应尽早采取针对性干预,以改善患者预后,提高其生存质量。
