电针治疗脑梗死相关失眠后大脑灰质改变的研究
2023-02-20王若愚王东岩冯丽媛张博洋矫梦璐
王若愚,王东岩,董 旭,冯丽媛,张博洋,矫梦璐,霍 宏
(1.黑龙江中医药大学,黑龙江 哈尔滨 150040;2.黑龙江中医药大学附属第二医院,黑龙江 哈尔滨 150001;3.无锡市中医院,江苏 无锡 214072)
长期以来,卒中疾病以肢体功能障碍最被重视,失眠常被忽略。相关学者共识表明卒中相关睡眠障碍(Stroke related sleep disorders,SSD)显著增加卒中患者死亡及复发风险,对其评估和干预已成为当前研究的热点问题[1]。卒中相关睡眠障碍主要表现为入睡困难、睡后易醒与少眠多梦,甚至彻夜不眠[2]。根据流行病学调查显示,普通人群睡眠障碍患病率高达21%,而SSD则高达44%~80%[3]。目前,已有研究表明SSD会增加卒中后脑组织损伤,损害神经可塑性[4]。此外,SSD会减慢卒中后肢体功能的恢复进程、加重认知功能的损伤,阻碍卒中患者的康复进程,影响卒中疾病的预后,甚至引起脑卒中的复发[5]。因此对SSD的早期干预及治疗至关重要。针灸作为一种潜在有效的治疗方法,治疗失眠具有疗效确切、不良反应较少、无副作用等优点,并可改善伴随症状,已广泛运用于失眠及认知功能障碍的临床治疗。本研究综合评价电针四神聪对脑梗死相关失眠患者失眠情况、认知功能的影响,并运用基于体素的形态测量(VBM)方法对患者治疗前后的fMRI图像分析,观察脑部灰质密度变化。
1 临床资料
1.1 一般资料
2019年5月—2020年10月黑龙江中医药大学附属第二医院针灸三病房招募SSD患者36例,采用随机数字表法分为电针组与假针刺组。其中电针组剔除1例、脱落1例,最终完成16例。假针刺组剔除1例、脱落2例,最终完成15例。健康对照组选取性别、年龄相匹配的健康志愿者15例。为确保3组病例基线资料均衡一致,保证研究结果的可比性,分别对患者、健康受试者的一般情况基线资料如病程、年龄及性别进行分析,差异均无统计学意义(P>0.05),具有可比性。见表1。

表1 患者和健康受试者一般资料比较
1.2 诊断标准
1.2.1 脑梗死的诊断标准 参照《中国急性缺血性脑卒中诊治指南2018》中脑梗死的诊断标准[6]:①急性起病;②局灶神经功能缺损(一侧面部或肢体无力或麻木,语言障碍等),少数为全面神经功能缺损;③症状或体征持续时间不限(当影像学显示有病灶时);④排除非血管性病因;⑤脑CT/MRI排除脑出血。
1.2.2 失眠的诊断标准 参照《国际睡眠障碍分类》第3版[7]:主诉入睡困难、睡眠维持困难、早醒与长期非恢复性睡眠或者睡眠质量不佳。
1.3 纳入标准
1.3.1 患者纳入标准 ①符合上述诊断标准;②年龄50~75周岁,右利手,病程3~12个月;③发病前无睡眠障碍、认知障碍或仅有短暂性睡眠障碍;④无其他合并症者(如肺炎、泌尿系感染等);⑤近期1个月内未接受过试验内容相关治疗,无酗酒史及精神类药物依赖史;⑥体内无金属固定假牙、支架和起搏器等MRI禁忌物,无幽闭恐惧症;⑦经CT或MRI检查确认,脑梗死病灶较小,基本位于侧脑室旁或基底节附近,无明显的肢体及语言障碍,存在轻度认知功能障碍,能配合完成量表测评、PSG及fMRI检测者;⑧同意并签署知情同意书。
1.3.2 健康对照组纳入标准 ①年龄50~75周岁,右利手;②经体检属于身体健康范围者,无显著功能性疾病;③试验前2周内无全身性症状(如感冒、发热、咳嗽与疼痛等);④无酗酒史及精神类药物依赖史;⑤体内无金属固定假牙、金属植入物等MRI禁忌物,无幽闭恐惧症;⑥同意并签署知情同意书。
1.4 排除标准
①不符合诊断标准者;②年龄<50周岁或者>75周岁者;③病程<3个月或病情不稳定患者;④发病前已经确诊或正在治疗的睡眠障碍、认知障碍患者;⑤试验前2周内存在全身性症状(如感冒、发热、咳嗽与疼痛等);⑥近1个月内酗酒或服用感冒药、镇静剂或其它中枢神经系统药物者;⑦重度焦虑、抑郁和失眠者,即焦虑自评量表SAS≥70分或抑郁自评量表SDS≥73分或失眠严重指数量表ISI≥22分者;⑧严重的精神障碍或既往精神疾病病史阳性者;⑨合并有心肺等内脏疾病或其他严重疾病者;脑梗死伴有严重意识障碍、语言障碍或肢体障碍以致不能配合相关试验者;幽闭恐惧症患者或不能进行MRI检查者,如体内有金属支架、固定金属假牙残留患者;拒绝签署知情同意书者。
1.5 剔除、脱落标准
①不符合纳入标准而被误纳入的患者;②在MRI扫描中发现严重的大脑解剖结构不对称或者肿瘤等明确病变者;③在MRI扫描后发现患者影像数据头动≥3 mm或者病灶过大影响数据分析者;④试验结束后随访发现被试能够辨别假针刺设计者;⑤依从性差,治疗次数不足全部治疗次数的80%而中途自行退出者;⑥试验期间,出现意外事件(如摔伤骨折等)不能继续参加试验者。
2 治疗方法
2.1 常规治疗
所有患者均给予脑梗死的常规基础治疗,参考国家中医药管理局2017年修订的中风病(脑梗死)中医诊疗方案进行处理。健康对照组不给予任何干预措施。
2.2 分组治疗
2.2.1 电针组 针具:华佗牌无菌针灸针,规格为0.30 mm×40 mm。穴位:四神聪穴。操作方法:平刺,不给予任何辅助行针手法,进针深度20~30 mm,针刺后交叉连接英迪电麻仪(KWD-808I),波形选择连续波,频率2 Hz,电流强度以患者耐受为准,20 min/次,1次/d,治疗5 d休息2 d,共3周。
2.2.2 假针刺组 针具:华佗牌套叠式平头针,规格为0.30 mm×40 mm。穴位:选择非经非穴点,在患者双侧上臂后部肩髎穴与肩贞穴连线中点及肩髎穴与臂臑穴连线中点。操作方法:避开患者视线,用圆垫固定针具,给予患者针刺感但并不真正刺入皮肤,假针刺后连接电麻仪,电刺激30 s后迅速调小电量,模拟电针治疗过程,20 min/次,1次/d,治疗5 d休息2 d,共3周。
2.2.3 健康对照组 健康者与脑梗死相关失眠患者在年龄、性别、年龄、身高、体重及利手相匹配,不给予任何干预措施,只采集1次fMRI。
3 评价方法
3.1 量表评估
3.1.1 匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI) PSQI是临床应用广泛的睡眠量表,能够对主观睡眠质量、SOL、TST、SE、催眠药物使用及日间功能等7个维度做出评估,累计各成分得分即为总分,范围为0~21分,分数越低代表睡眠质量越高[8]。
3.1.2 蒙特利尔认知评估基础量表(Montreal Cognitive Assessment-Basic,MoCA-B) MoCA-B多选择非执笔项目,卒中患者也能自主填写[9]。MoCA-B与原版量表一样,能够对执行功能、延迟回忆、即刻回忆、语言流畅性、计算力、抽象思维、命名和注意力等认知域做出准确评估。MoCA-B测试时间约10 min,总分30 min。
3.2 rs-fMRI信息采集
治疗前及治疗3周后使用rs-fMRI对患者进行静息态成像,使用同一台 PHILIPS-Ingenia 3.0T磁共振扫描仪对所有被试者进行3D-T1结构像扫描。嘱患者扫描期间平卧,视听封闭,清醒放松,尽量不进行思维活动,使用快速扰相梯度翻转恢复序列(Spoiled gradient recalled acquisition in steady-state,SPGR)完成所需图像的采集。
3.3 数据处理
基于MATLAB R2013b平台上运行的SPM12进行预处理及数据质量检查,处理步骤包括:首先对个体脑中心调整,对图像不均匀性进行校正;其次,将配准后的图像通过SPM8 软件中的vbm8进行分割;最后使用dartel配准方法对大脑灰质图像进行空间标准化,然后进行平滑步骤后得到处理后的图像数据。
3.4 统计学处理

4 结果
4.1 两组患者治疗前后PSQI总评分比较
两组患者治疗前PSQI总评分比较差异无统计学意义(P>0.05);电针组治疗前后PSQI总评分比较差异有统计学意义(P<0.01);假针刺组治疗前后PSQI总评分比较,差异无统计学意义(P>0.05)。两组患者治疗后PSQI总评分比较,差异有统计学意义(P<0.05),提示电针组疗效优于假针刺组。见表2。

表2 两组患者治疗前后PSQI总评分比较
4.2 两组患者治疗前后MoCA-B总评分比较
两组患者治疗前MoCA-B总评分比较,差异无统计学意义(P>0.05);电针组治疗前后MoCA-B总评分比较,差异有统计学意义(P<0.01);假针刺组治疗前后MoCA-B总评分比较,差异无统计学意义(P>0.05)。两组患者治疗后MoCA-B总评分比较,差异有统计学意义(P<0.05),提示电针组疗效优于假针刺组。见表3。

表3 两组患者治疗前后MoCA-B总评分比较
4.3 VBM结果分析
电针组较健康组脑区灰质密度较高,包括的主要脑区为:双侧脑岛、双侧颞极、左眶部额下回、右颞中回、右颞上回、双梭状回、双海马旁回、双侧海马、双内侧额上回、左前扣带和旁扣带回、左内侧旁扣带回、双楔前叶与右辅助运动区等。见表4、图1。
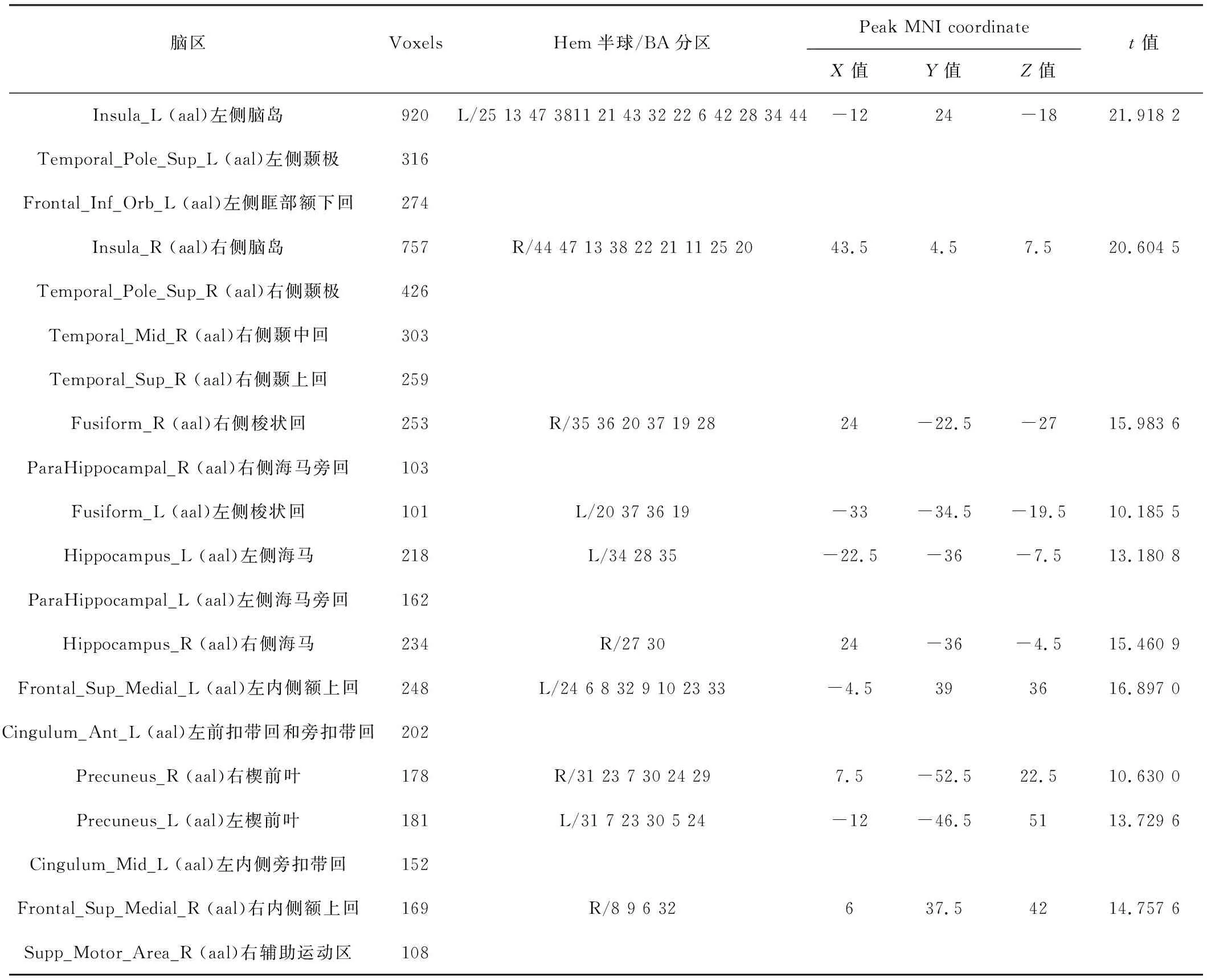
表4 治疗前电针组和健康组脑部灰质密度值的差异脑区

图1 电针组较健康组灰质密度较高的脑区图示
根据表5及图2可知电针治疗后与假针刺组相比较,左侧舌回及左内侧和旁扣带脑回、右侧颞中回与枕中回、双侧楔前叶等脑区灰质密度降低。

表5 治疗后电针组和假针刺组脑部灰质密度值的差异脑区

图2 电针治疗后与假针刺组对比脑区灰质密度下降图示
电针治疗后较治疗前而言,主要为左侧舌回脑区灰质密度降低。见表6、图3。

表6 电针组治疗前后脑部灰质密度值的差异脑区

图3 电针治疗后较治疗前左侧舌回密度下降图示
5 讨论
卒中相关睡眠障碍(SSD)近年来逐渐被重视,但临床治疗大多以口服镇静催眠类药物,单纯药物治疗虽可改善症状、即时效果较好,远期效果却难以持续,长时间使用会出现嗜睡、头晕等副作用,且药物具有依赖性,停药后症状还易反弹,甚或加重。针刺作为一种传统疗法,由于操作简便、无副作用、疗效俱佳和不良反应较少,在SSD的临床疗法中占有重要地位[10],针灸治疗本病的选穴及其应用已逐渐得到公认。相关研究发现电项针可以调节神经递质与炎性因子之间的含量水平,使睡眠-觉醒节律得以恢复[11]。大量研究表明,针刺能有效改善脑部血液流通,对脑区侧支循环的建立有促进作用,促进神经功能恢复。此外,针刺可以调节失眠患者情绪、认知脑区的功能活动以及功能脑网络的连接。四神聪为经外奇穴,其名最早见于《银海精微》,因其共有4穴,统称为“四神聪”[12]。穴位位于头顶部,位列经外奇穴,擅治失眠、痴呆及记忆障碍等认知疾患,具有安神、益智与健脑之功。现代研究发现,四神聪穴位于额、颞和顶叶投射区,根据现代脑区功能分区理论,投射区与人的高级情感、记忆和精神关系密切。刘振华等[13]研究发现针刺四神聪、百会能够明显改善失眠大鼠脑组织中基因及Glu、GABA 水平的表达,从而改善睡眠状态。此外,张殿全等[14]研究发现电针四神聪可以提高下丘脑中5-HT的含量,进而提高大鼠的睡眠质量,增加睡眠时间。
近年来,随着MRI技术的研究及普及,VBM技术能非创伤性评估隐匿性脑组织结构改变,获取全脑形态特征,提高脑区变化的检出率。该技术广泛应用于神经系统疾病,如阿尔茨海默病、癫痫、抑郁症、缺血性脑卒中与血管性痴呆等。其中该分析手段可应用于卒中后运动功能、认知功能、睡眠障碍及负面情绪等常见并发症和转归相关的灰质微观密度、体积的结构变化。故通过查阅大量研究中枢神经系统疾病的灰质变化文献发现,多数罹患疾病的脑组织灰质的体积或密度等微观结构会出现改变,并且导致患者的认知功能、情绪网络及睡眠出现异常。由于VBM技术能够明确发现脑部灰质微观结构的改变这一特性,且研究中应用广泛,技术日益成熟,故本研究采用VBM技术对患者及健康对照组治疗前及患者治疗前后的fMRI图像分析,观察脑部灰质体积与密度变化。
本研究通过VBM技术分析治疗前患者和健康人的全脑灰质密度的差异,其中所纳入患者的双侧脑岛、双侧颞极、左眶部额下回、右颞中回、右颞上回、双梭状回、双海马旁回、双侧海马、双内侧额上回、左前扣带和旁扣带回、左内侧旁扣带回、双楔前叶与右辅助运动区等脑区灰质密度相比健康者较高。电针治疗后与假针刺组相比较,左侧扣带回、舌回、额下回及扣带回脑区、颞叶及楔前叶等脑区灰质密度降低较多,电针组治疗后左侧舌回密度较治疗前降低较多。已有相关研究发现与睡眠障碍关系密切的脑区主要有岛叶、额叶、海马及海马旁回、扣带回、舌回、楔前叶及颞叶等区域[15-16]。其中,扣带回是边缘系统的组成部分,主要位于Brodmann 33区,与情感的发生机制及认知有关。前扣带回是突显网络的重要部位之一,与REM期睡眠密切相关。楔前叶位于脑部内侧顶上小叶,是DMN的重要节点,其与视空间功能及认知等高级功能相关,已有学者研究发现楔前叶组织的低频振幅等微观结构的改变与失眠的严重程度相关[17]。此外,枕中回可能通过情绪的变化而受到影响,其作用可能参与放松心情,进而提高睡眠效率[18]。舌回位于枕叶,为视觉处理通路的一部分,初级视觉皮层 (primary visual cortex,V1)被距状沟分成楔状回和舌回,组成Broadmann分区17区(或称纹状皮层)[19]。V1的结构具有与功能密切相关的组织形式,该区负责加工处理视觉刺激的信息,是最简单、最早参与知觉组织活动的神经基础。V1区位于距状沟最中心的部分,所有视觉信息均首先经V1区整合后再传递到高级视觉皮层区域,其面积与V1区处理的信息量有关[20]。视网膜下部投射至距状裂下缘的舌回,与语义、视觉空间等方面密切相关。舌回灰质体积与思维发散存在积极的相关性,并且舌回在创新探索中是视觉信息储存的重要结构。有关VBM对于慢性失眠、阻塞性睡眠呼吸暂停低通气综合征等睡眠疾病的研究发现,左侧舌回的灰质体积均降低[21-22]。有学者研究表明大部分舌回的负激活表示短睡者视觉空间的认知功能低于基线水平[23]。张岱等[24]发现视觉区域是受到睡眠剥夺影响最严重的区域。睡眠压力和昼夜节律在睡眠剥夺期间显著调节视觉功能,感觉运动相关区域和视觉相关区域的增强可能会减弱远程连接,影响其功能。上述脑区多数位于枕叶,视觉皮质位于枕叶矩状裂及其周围,故本研究发现电针四神聪治疗脑梗死相关失眠可能通过降低左侧舌回等脑区的密度,降低皮质对视觉信号的处理水平,减少相关脑区的灰质损伤,提升睡眠时的认知功能,减少影响睡眠的因素,进而提高睡眠效率,改善睡眠质量。
本研究通过PSQI评分及MoCA-B评分证实电针四神聪对脑梗死相关失眠患者的治疗效果,并运用基于体素的形态测量方法对患者治疗前后的fMRI图像分析,观察脑区脑部灰质密度变化,从而初步探讨脑梗死患者睡眠、认知与脑部灰质密度变化的关系。本课题选取患者样本量较少,且21 d的疗程较短,今后应加大样本量采集,并且进行定期随访,便于观察本课题脑梗死后失眠及认知功能障碍疗效的远期效果。本试验因时间及精力所限,仅应用VBM方法对fMRI进行数据分析,观察大脑皮质灰质密度变化情况,对白质研究相对较少,未来可尝试扩散张量成像、低频振幅等技术进行包括白质重塑变化及纤维完整程度、大脑自发波动和功能活动的分析。今后可从微观角度出发,结合分子生物学、系统生物学、形态学与功能成像技术研究、神经生物学等多学科和多层次的知识,更深层次地探索针刺的脑效应中枢机制。
