基于灰色关联和结构变动度的公立医院住院费用构成分析
2023-02-14牛雨霞刘峥屿刘金红席洁璨范书斐夏新斌
牛雨霞,刘峥屿,刘金红,席洁璨,范书斐,夏新斌
(湖南中医药大学人文与管理学院,湖南 长沙 410208)
住院费用作为医疗费用的构成主体,对控制医疗费用的不合理膨胀,进一步回归公立医院的公益性有着重要的作用。公立医院是解决人民群众看病难看病贵问题的主战场,作为我国医疗服务体系的主要组成部分,公立医院不仅要提高单位的运营效率,同时还要控制医疗费用的不合理增长。分析住院费用的变化趋势,可以为进一步调整医药费用结构提供依据,进一步提高医院运营管理的科学化、规范化、精细化、信息化水平,推动公立医院高质量发展。因此,本研究采用灰色关联分析法和结构变动度分析法,对2012-2020年我国公立医院住院病人人均医药费的构成情况和结构变动进行分析,进而探索影响住院费用变化的因素,为进一步促进公立医院管理的科学化、精确化,推动公立医院高质量发展提供参考和借鉴。
1 资料与方法
1.1 资料来源
数据来源于2013-2021年《中国卫生统计年鉴》《中国卫生健康统计年鉴》《中国卫生和计划生育统计年鉴》等。根据统计年鉴分类,住院病人人均医药费分为床位费、检查费、治疗费、手术费、护理费、卫生材料费、药费和其他费用。为排除不同年份对住院费用的影响,以2020年为基准,采用医疗保健类居民消费价格指数CPI对其他年份住院病人人均医药费进行调整,减小通货膨胀之后的影响,具体取值和计算方法见表1,贴现后对应X1~X9设置为X1′~X9′。

表1 按全国医疗保健类居民消费价格指数调整住院费用计算公式
1.2 研究方法
已有多项研究显示医疗费用影响因素呈现出更多灰色特性[1],灰色关联分析可以在影响因素尚不明确的系统中找出与参考数列关联度较大的因素,因此可以采用灰色关联分析方法分析各参考数列和比较数列之间的关系[2]。结构变动分析法可以反映住院费用结构的总体变化情况和各分项费用的构成比变动程度、变动方向以及对总体结构变动程度影响的大小,因此可以帮助判断下一步的结构变化[3]。上述2种方法的具体计算步骤如下。
1.2.1 灰色关联分析法[4,5]
(1)确定参考数列和比较数列。本研究以住院病人人均医药费用作为参考序列X0,7个分项费用作为比较数列Xi(q),其中i=1,2,3…7分别代表7个分项费用,q=1,2,3…9代表2012-2020年9个年度。
(2)计算差序数列。由于原始数据量纲一致,因此可以直接计算差序数列,即参考数列与比较数列绝对值的差值,Δi(q)=|Xi(q)-X0(q)|(q=1,2,3…9),并找出绝对值差值的最大值Δmax和最小值Δmin。
(3)计算关联系数Yi(q)和关联度δi。令分辨系数α=0.5,i、q取值同上。
1.2.2 结构变动度分析法[5,6]
(1)结构变动值(VSV)反映各项费用构成比的变动程度和方向,VSV大于0表示正向变动,构成比增加,VSV小于0则表示负向变动。
计算公式:VSV=Xi1-Xi0
公式中i表示7个分项费用,1表示期末,0表示期初,计算公式为第i项费用在期末占总费用的比例与期初占总费用的比例的差值。
结构变动度(DSV)表示一定时期内各组成部分期末值与期初值差值的绝对值总和,表示在一定时期内各部分的变化情况。结构变动度越大则表示变动程度越大。
计算公式:DSV=∑|Xi1-Xi0|
结构变动贡献率(CSV)为各项目的结构变动值(VSV)的绝对值在结构变动度(DSV)中所占的比重,反映各分项费用构成比变动对总费用结构变动的影响。
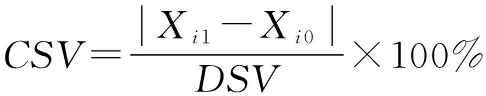
拉动力指拉动某项总指标增长的各分项项目情况[7]。
计算公式:拉动力%=项目贡献率×增长率×100%
2 结果
2.1 基本情况
2020年我国住院病人人均医药费相比2012年增加了22.33%,药费下降速度明显,其构成比由2012年的41.32%下降到2020年的25.99%;卫生材料费逐年增长并超过治疗费成为构成比第二位;体现医务人员劳务价值的治疗费、手术费和护理费总体呈上涨趋势,但是占总费用的比例依然较低。见表2。
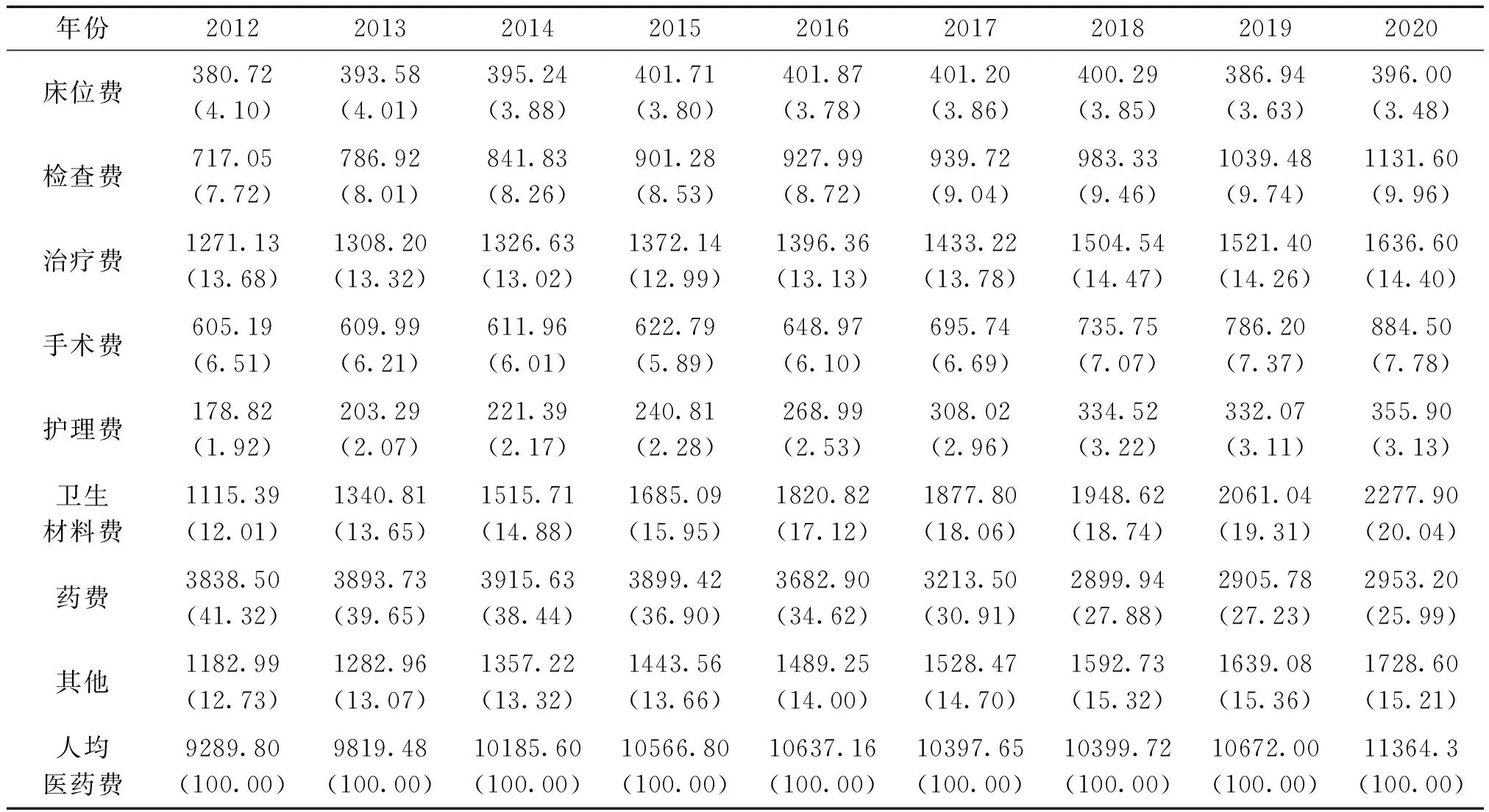
表2 2012-2020年我国人均住院费用及其构成情况 单位:元(%)
2.2 灰色关联分析
灰色关联分析法不仅能显示对公立医院住院病人人均医药费有较大影响的因素,还能表明各因素对住院病人人均医药费变化的主次关系[5,6,8]。2012-2020年间,药费、卫生材料费和其他费用是影响住院病人人均医药费最大的因素,关联度均在0.76以上,此外,治疗费、手术费、护理费、卫生材料费的关联系数变动趋势一致,从2012年开始下降到2016年达到最低点,随后上升至2018年达到一个小高峰后继续下降;药费与住院病人人均医药费的关联度则是逐年下降。见表3、表4。
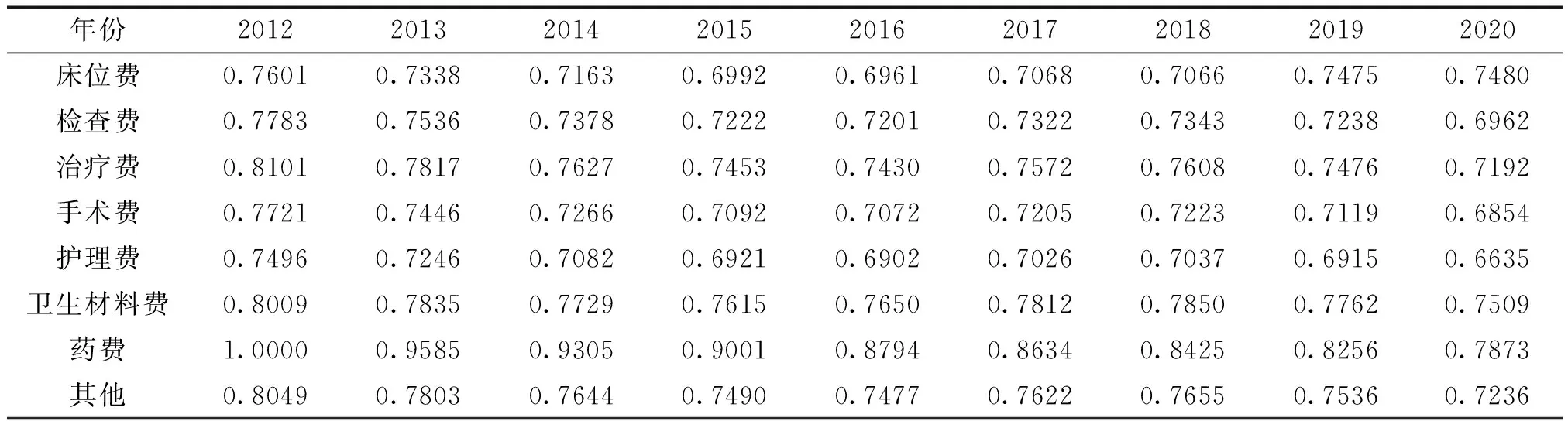
表3 2012-2020年公立医院住院病人人均医药费关联系数

表4 2012-2020年公立医院住院病人人均医药费关联度及排序
2.3 结构变动度分析
2.3.1 结构变动度
《深化医药卫生体制改革2017年重点工作任务》中指出所有公立医院在2017年9月底前全部取消药品加成,《治理高值医用耗材改革方案》指出取消公立医疗机构医用耗材加成,2019年底前实现全部公立医疗机构医用耗材“零差率”销售。为了使分析结果更直观,本研究以2016年为界将数据划分为2012-2016年、2016-2020年2个阶段,分别代表政策实施前和政策实施后的2个阶段,命名为Ⅰ阶段和Ⅱ阶段。从住院病人人均医药费的结构变动数据可以看出,2012-2020年总变动度为29.42%,其中Ⅰ阶段的结构变动度为15.4%,Ⅱ阶段的结构变动度为17.44%,见表5。

表5 2012-2020公立医院住院病人人均医药费结构变动值 单位:%
2.3.2 各项费用的结构变动方向
从表5可以看出,2012-2020年间,治疗费、手术费、护理费、卫生材料费占比呈正向变动,说明这些因素在公立医院住院病人人均医药费中的比重在上升。药费占比呈负向变动,说明在住院病人人均医药费中,药费的比重在下降。其中Ⅱ阶段的平均变动趋势较Ⅰ阶段大,说明政策的实施对住院病人人均医药费产生了影响。同时,在2个阶段中药费均为变动值最大的一项,其次为卫生材料费。治疗费和手术费的结构变动值由Ⅰ阶段的-0.56%和-0.41%分别上升至Ⅱ阶段的1.27%和1.68%,说明体现医务人员劳务价值的指标比重在上升。
2.3.3 各项费用对住院病人人均医药费结构变动的贡献率
各费用项目在不同年限对住院病人人均医药费结构变动的贡献有差异,总体来看,不管在哪个阶段,药费始终是贡献率第一位;卫生材料费在Ⅰ阶段和Ⅱ阶段的贡献率变化较大,下降了16.4%;治疗费和手术费对住院病人人均医药费结构变动贡献率变化明显,分别上升了3.69%和6.95%。
9年间住院病人人均医药费结构变动率超过25%的包括药费(52.12%)和卫生材料费(27.32%),2项累计变动率达到79.44%,表明在此期间药费和卫生材料费是影响住院费用结构的主要因素。见表6。
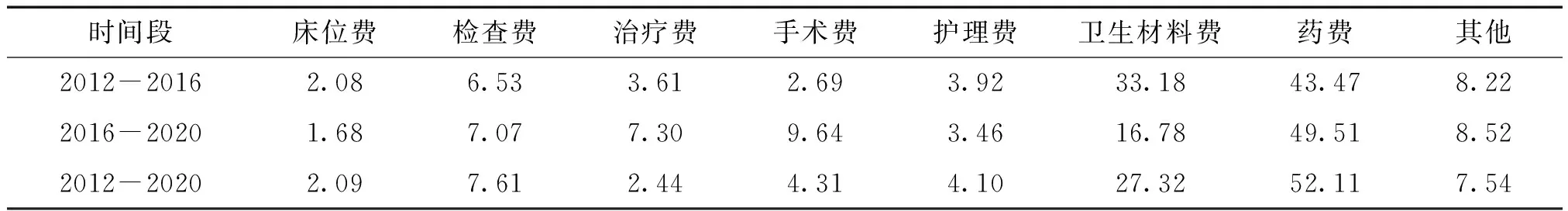
表6 2012-2020公立医院住院病人人均医药费结构变动贡献率 单位:%
2.3.4 拉动力分析
Ⅱ阶段的人均医药费年均增长率明显低于Ⅰ阶段,说明控制住院费用过快增长取得了一定的成效,其中治疗费和手术费的拉动力有所上升,但药费和卫生材料费仍然是拉动人均医药费年均增长的主要原因。见表7。
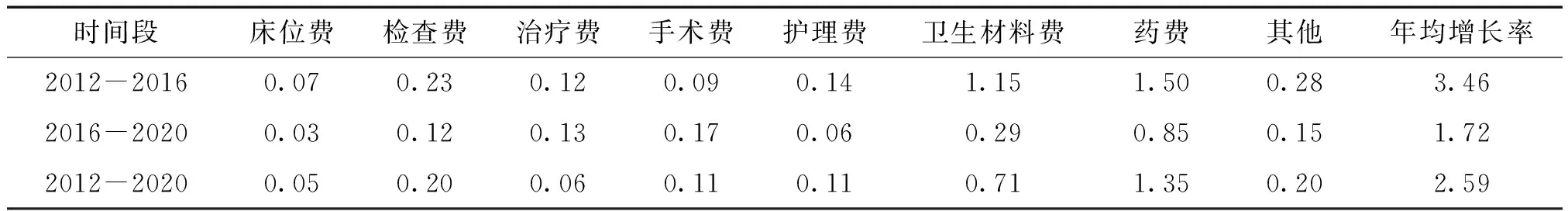
表7 2012-2020年公立医院住院病人人均医药费年均增长率拉动力 单位:%
3 讨论与建议
随着公立医院深化改革的不断推进,公立医院住院费用快速增长趋势得到一定控制,2012-2016年住院费用增速达到14.5%,2016-2020年的住院费用增速为6.84%,明显低于Ⅰ阶段,说明居民的就医负担有所减轻。各项住院费用构成因素的年均增长率依次为卫生材料费、其他费用、检查费、手术费、护理费、治疗费、床位费、药费,其中床位费和药费出现负增长趋势。灰色关联度分析显示,各项住院费用与总费用的关联度的排序依次是药费、卫生材料费、其他费用、治疗费、检查费、床位费、手术费和护理费。结构变动度分析结果显示,2012-2020年我国住院费用结构变动度为29.42%,结构变动贡献率最大的是药费(52.12%),其次是卫生材料费(27.32%),由此可见,药费和卫生材料费仍是当今住院费用结构变动的主要因素。
3.1 药费及占比持续降低,但仍需完善政策实施标准
公立医院综合改革作为深化医药卫生体制改革的一项重要任务,我国国务院办公厅相继印发了《关于全面推开县级公立医院综合改革的实施意见》(国办发〔2015〕33号)、《关于城市公立医院综合改革试点的指导意见》(国办发〔2015〕38号)(以下简称《指导意见》)来扩大和深化改革成效。《指导意见》均为关键环节,取消药品加成,降低药品虚高价格,使公立医院回归公益性质,减轻居民就医费用负担。《深化医药卫生体制改革2017年重点工作任务》中指出要全面推开公立医院综合改革,所有公立医院在2017年9月底前全部取消药品加成。
本研究结果提示,2012-2020年公立医院住院病人人均医药费中的药费占比持续降低,到2018年药费占比已达到27.88%,达到了药费占比低于30%的目标,到2020年已下降到25.99%,其中Ⅰ阶段和Ⅱ阶段的药费结构变动度均为负向变动,并且Ⅱ阶段的拉动力明显低于Ⅰ阶段,可见2017年公立医院全面取消药品加成政策实施后取得了一定成效,但是药费所占比重仍然最大,药占比的下降不意味着医药费用的下降,药费的关联系数虽逐年下降但关联度排序仍为第一,同时也是结构变动值、结构贡献率和拉动力的首位,说明药品费是影响住院费用结构变动的最活跃的因素[9],药占比在下降的同时其贡献率变化不大的主要原因是分母变大,除药品费以外的其他费用上涨速度超过药费所致。
综上所述,取消药品加成的政策在短期内已取得一定成效。但从长期看,仍需继续推行药品零加成政策,推行这一政策除了医院需要规范医生诊疗行为、建立完善的监管体系外,还需要政府加大卫生投入力度。健全按病种分值付费机制,逐步建立病种组合的标准体系,实现医院运行模式由粗放式管理向精细化管理的转变。通过分析同组疾病费用结构,比较发现医院改进和控制费用结构的方向,降低不合理不必要的费用[10],只有通过全方面多层次的医政协同,才能从根本上减轻居民就医负担[11]。
3.2 卫生材料费与检查费增长趋势明显,应规范临床路径管理,进一步调整医药费用结构
2019年7月31日,国务院办公厅印发《治理高值医用耗材改革方案》(以下简称《方案》)。《方案》指出取消公立医疗机构医用耗材加成,2019年底前实现全部公立医疗机构医用耗材“零差率”销售,高值医用耗材销售价格按采购价格执行。数据分析显示,2012-2020年间,药费占比在下降的同时卫生材料费和检查费的上涨趋势日渐明显,其结构变动一直呈正向变动,在2016年之前,卫生材料费和检查费的结构变动贡献率分别占住院病人人均医药费的第二位和第四位,2016-2020年阶段实施了“取消耗材加成”的政策后,卫生材料费的结构变动贡献率下降较大,下降了16.4%,而检查费的贡献率也从Ⅰ阶段的第四位变化至Ⅱ阶段的第六位,其拉动力在2个阶段也出现了大幅下降,卫生材料费的拉动力从1.15%降至0.29%,检查费的拉动力从0.23%降至0.12%。虽然拉动力有所下降但是两项费用的拉动力排名在2012-2020年间仍排在第二位和第三位,说明卫生材料费和检查费对住院费用的影响程度仍然较大,是公立医院医疗收入的重要构成部分。分析其原因:一是取消药品加成后,医疗机构可能存在隐形费用转移行为,卫生材料费和检查费取代药品费成为了新的盈利增长点,医护人员可能存在“过度医疗”和“诱导需求”等行为来增加检查费和卫生材料费从而保持医院盈亏平衡的状态[12,13]。二是随着科学技术的发展,新型医用材料发展迅速,医院引进新的检查项目,购入大型检查设备和高值医用耗材,必然会造成卫生材料费的大幅上涨[14]。
控制卫生材料费和检查费增长的重点在于规范临床路径管理,通过完善重点科室及重点病种的临床诊疗规范和指南,提高临床诊疗规范化水平,同时医院应重点健全监督管理机制,对高值医用耗材开展使用情况监测分析,对出现异常使用情况的医务人员及时进行约谈,避免出现不合理的收费现象。在不增加患者医疗费用负担的情况下调整医疗服务项目价格的精准度,将“以耗养医”“以检养医”的医院发展模式转变为“以技养医”[15]。
3.3 费用中体现医护人员劳务价值的占比较低,建议改进医疗服务模式,进一步优化收入结构
医护人员的劳务价值可以通过医疗服务收费来体现,在住院费用的构成中,最能体现医护人员劳务价值的是治疗费、手术费和护理费。在本研究中,Ⅰ阶段的治疗费和手术费的结构变动均为负向变动,Ⅱ阶段中2项费用的结构变动均为正向变动,且结构变动贡献率也从Ⅰ阶段的3.61%、2.69%上升至7.3%和9.64%,说明政策实施后,体现医务人员劳务价值的费用比重在上升。3项费用的关联系数也在逐年上升。虽然9年间治疗费、护理费和手术费在结构变动上有一定的贡献率,治疗费、手术费的拉动力也在逐年上升,尤其是Ⅱ阶段中治疗费和手术费的拉动力排名由Ⅰ阶段的第六位和第七位上升至第五位和第3位。但是总体看,3项费用在总费用中的占比仍然很低,体现医护人员劳动价值的3个指标的结构变动贡献率仅为10.85%,2015年随着公立医院综合改革,《指导意见》提出合理调整提升体现医务人员技术劳务价值的医疗服务价格,提高业务收入中技术劳务性收入的比重,但医院在实际的政策落实中对医疗服务价格的调整幅度仍然很小[16],因此医护人员可能一定程度上会认为自己的劳务价值没有获得合理回报,转而他们可能会从药品或者耗材中寻找新的价值[17]。这也反映了我国医疗行业存在的普遍问题,公立医院长期以来实行“以药养医、以耗养医”机制,社会对药品费耗材费的关注度较高,但体现医务人员劳务价值的治疗费、手术费和护理费等过低的问题却很少被社会关注,影响了医务人员工作的积极性[18]。
为激励医务人员的积极性和主观能动性,首先要对医疗费用结构进行合理调控,“结构调控”的含义不仅是要降低药费和检查费,还应该尊重医务人员的劳动成果[18]。《国务院办公厅关于推动公立医院高质量发展的意见(国办发〔2021〕18号)》明确指出“允许医疗卫生机构突破现行事业单位工资调控水平,允许医疗服务收入扣除成本并按规定提取各项基金后主要用于人员奖励”,建立体现岗位职责和知识价值的薪酬体系,提高医疗服务性收入占比。《关于印发公立医院高质量发展评价指标(试行)》(国卫办医发〔2022〕9号)中也提到“公立医院资源配置从注重物质要素转向更加注重人才技术要素”,探索建立体现技术劳务价值的医疗服务价格形成机制,建立真正符合医疗卫生行业特点的工资分配制度,从而进一步推动公立医院高质量发展[19]。
