水交换结肠镜在老年困难结肠镜患者中的应用研究
2023-02-12陈礼鹏程启闰冯玉良郑培奋
陈礼鹏 程启闰 冯玉良 郑培奋
近年来,消化内镜技术有了较大的发展并且在临床应用相当普及,越来越多的消化系统疾病可以在内镜下诊断并治疗[1]。电子结肠镜作为检查并诊断结直肠疾病的一项最直观、最准确的内镜诊疗技术,可以及时发现和治疗癌前病变,如结直肠息肉和腺瘤等,有效降低结直肠癌的发生率[2,3]。目前结肠镜的操作技术非常成熟,越来越多的新型内镜被发明并应用于临床,有助于内镜医师更为顺利地进镜至回盲部,但仍有部分患者因为体型消瘦、先天性的结肠冗长、既往有腹部手术病史等因素,导致其结肠镜操作较困难,耗时较长,甚至不能顺利到达回盲部而被迫中止检查,影响检查结果。完整的结肠镜检查对老年患者结直肠疾病的筛查及诊治具有重要的意义,尤其是老年困难结肠镜检查患者,除生理性因素外,往往合并有肠道的器质性病变,因此不能顺利完成结肠镜检查对该类患者的诊治具有较大的影响。常规结肠镜检查通过注入空气来充盈肠腔,并辅以腹部按压、体位变换等方式以完成检查,但是这些操作容易拉伸延长肠管,使其加剧成袢,导致进镜困难,少数患者因无法耐受而主动要求中止检查[4]。随着麻醉科的介入,无痛结肠镜检查逐渐增多,虽然它可以减少患者检查过程中的疼痛,但费用较高,且存在一定的风险,尤其是老年患者,存在较多不确定的因素。
水交换结肠镜作为一种较新的结肠镜检查方式,进镜时通过注入温水来代替空气而暴露肠腔,从而不拉伸肠管,避免结袢,同时注入温水可以解痉且减少痛苦,水的重力作用也有利于拉直乙状结肠便于操作,在临床中逐渐被应用并得到认可[5]。国内目前对水交换结肠镜的研究相对国外明显较少,主要原因可能是国内内镜医师工作任务重、时间紧,在一定数量操作的积累上,技能熟练,通过常规注气法可以对绝大部分患者做较好的处理,故国内目前未对水交换结肠镜的临床应用做过多的探讨,但是随着内镜操作的普及,越来越多经验尚浅的年轻医师开始涉足内镜工作,面对困难患者往往不能顺利进镜至回盲部,造成不利的影响。为此,本研究采取自身对照研究的方法,比较注气结肠镜和水交换结肠镜在老年困难结肠镜检查中的应用价值,以提出合适的方案在临床上推广。
资料与方法
1.一般资料:选取2021年1~10月在浙江医院内镜中心行普通结肠镜检查的患者,本研究经浙江医院临床研究伦理委员会审批同意[伦理审批号:2020临审第(99K)号],患者均签署知情同意书。纳入标准:①年龄为65~80岁;②因患者结肠冗长或弯角过多不能成功进镜至回盲部而中止检查或进镜至回盲部时间超过30min的患者;③因患者腹部或盆腔有手术病史导致肠粘连明显,不能成功进镜至回盲部而中止检查或进镜至回盲部时间超过30min的患者;④其他操作医生认为符合困难结肠镜患者标准但进镜至回盲部时间少于30min的患者。排除标准:①有严重心脏、肺疾病或水电解质功能紊乱的患者;②肛门括约肌松弛不能配合水交换结肠镜检查的患者;③有结肠手术病史的患者;④腹部影像检查明确提示结肠有器质性病变的患者;⑤肠道急性感染期的患者;⑥其他结肠镜操作医生认为不适合参与此项研究的患者。本研究共纳入研究对象60例,其中注气组有6例患者未进镜至回盲部,采用水交换法后仍有2例患者因不能配合非麻醉状态下的检查而未完成完整结肠检查,转为无痛结肠镜检查,故最终纳入数据分析研究的患者为注气法和水交换法均完成完整结肠检查的患者,共54例,其中男性19例,女性35例,患者年龄65~80岁,平均年龄为71.52±4.75岁。
2.主要药物及仪器:复方聚乙二醇电解质散(Ⅰ)购自江西恒康药业有限公司;肠镜采用Olympus CF-H290I型电子结肠镜。
3.分组及方法:采用自身对照的研究方法,分为注气组和水交换组,所有检查均在非麻醉状态下进行。严格按照入选标准入组注气组患者,2周后由同一名高年资内镜医生对患者进行水交换法结肠镜检查,所有患者在结肠镜检查前3天均按照预约服务中心提供的无渣饮食方案进行饮食管理,肠道准备方案均为检查前1天下午15:00时开始服用复方聚乙二醇电解质散(Ⅰ)1L,检查当天于检查前6h再服用复方聚乙二醇电解质散2L,共3L。注气组将注气泵的注入空气量调至最小,在少气状态下进行操作,水交换组选用37℃温水,关闭注气开关,使用注水泵向肠腔内送水,所有患者只做检查不做内镜下治疗,退镜时间均至少6min,由配台护士记录两组患者的进镜成功率、进镜时间、检查总时间、息肉检出情况,检查结束后通过问卷的方式了解患者检查过程中的最大程度腹痛的情况,并对结果进行分析总结。
4.水交换结肠镜操作流程:①选用37℃温水;②通过内镜送水泵装置注水,脚踏板控制注水开关;③关闭注气开关,寻腔进镜,进镜时通过注水暴露肠腔,不限制注水量,肠腔存在空气时给予吸出残余空气;④进镜顺利时,进镜过程的同时尽可能吸取多余水量;⑤确认到达回盲部时,视为完成进镜操作;⑥退镜时重新安装注气开关,充分注气进行观察,并吸出肠腔残余液体。
5.观察指标:①进镜成功率:进镜至回盲部的病例数/总例数×100%;②进镜时间:从结肠镜进入肛门口到进镜至回盲部的时间;③检查总时间:从结肠镜进入肛门口到结肠镜退出肛门口为止的时间;④息肉检出率:检查发现息肉的病例数/总例数×100%;⑤检查过程中的最大腹痛情况:根据VAS疼痛评分量表,疼痛的程度用0~10共11个数字表示,0分表示无痛,10分代表最痛。
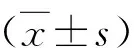
结 果
1.进镜成功率比较:注气组有6例患者未进镜至回盲部,进镜成功率为90%,改成水交换法后仍有2例患者未进镜至回盲部,故水交换组进镜成功率为96.67%,差异无统计学意义(χ2=0.609,P=0.435)。
2.进镜时间和检查总时间比较:注气组平均进镜时间为19.52±6.99min,检查总时间为26.87±6.93min,水交换组平均进镜时间为9.13±4.16min,检查总时间为16.56±4.31min,均低于注气组,差异均有统计学意义(P<0.001,表1)。
3.息肉检出率比较:注气组有21例患者检出息肉,水交换组有33例患者检出息肉,明显高于注气组,差异有统计学意义(P=0.021,表1)。
4.检查过程中最大腹痛情况比较:两组患者均有不同程度的腹痛情况发生,注气组检查过程中最大腹痛评分为3.24±1.30分,明显高于水交换组(1.26±0.97分),差异有统计学意义(P<0.001),详见表1。
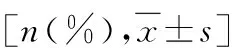
表1 两组患者各项研究结果比较
讨 论
结直肠癌是一种常见的恶性肿瘤,根据世界卫生组织统计分析的结果,2020年全世界结直肠癌新发的病例数达193.16万例,死亡的病例数达93.52万例,分别位于所有恶性肿瘤的第3位和第2位[6]。既往研究表明,结肠镜下早期发现和摘除结直肠癌前病变能够降低70%以上的结直肠癌的发生,按照目前的病理学特点,结直肠腺瘤和息肉是最常见的结直肠癌前病变[7~9]。另有一项基于11项观察性研究的Meta分析结果显示,非肿瘤患者在接受结肠镜检查后结直肠癌的发病率可下降61%,而这一保护效应主要是通过切除结肠息肉来实现的[10]。因此,早期发现并摘除结直肠腺瘤和息肉对结直肠癌的预防具有关键性的作用,并且在国际上已有多项研究报道支持这一说法[11]。
在我国结直肠癌的发生率在50岁开始明显上升,病死率在60岁开始明显上升,故早期、高质量的结肠镜检查对老年人具有重要的意义[12]。作为发展中国家,我国近几年才将结肠镜检查应用于防癌筛查中,但接受程度仍然不高,大部分人对结肠镜检查仍持有恐惧的心理,主观认为做结肠镜检查较为痛苦,多数要求做“无痛肠镜”[13]。静脉麻醉虽能减少检查过程中的痛苦,改善就医体验,但仍然存在一定风险,尤其是老年患者,随着身体各项器官功能和指标的减退,多数同时合并有心脑血管、肝肾功能不全等基础疾病,麻醉药物的耐受性相对较差,故针对老年患者在麻醉下行结肠镜检查同样会存在一定的风险[14]。但在不麻醉的情况下,常规通过注气法进行结肠镜检查,即使是由经验丰富的高年资内镜医生进行操作,可以较好地拉直并缩短镜身,避免结袢,但也会存在因为注气导致深部结肠甚至末端回肠的积气扩张,造成进镜过程中的持续不适,甚至出现剧烈的腹痛,尤其是困难结肠镜患者,一般具有腹部手术病史、体型偏瘦、长期便秘、肠道准备欠佳等特点[15]。
既往研究显示,注气法结肠镜检查对该类患者会产生不同程度的腹部疼痛感,部分患者不能完成结肠镜检查,存在一定缺陷,最终影响结肠镜检查的质量[16]。目前临床及科研中评价结肠镜检查质量的指标主要包括以下几项:①进镜达回盲部的成功率;②退镜时间;③肠道准备质量;④腺瘤检出率等,其中成功进镜至回盲部是一个完整结肠镜检查的基础[17]。因此针对老年困难结肠镜检查患者,选择一种安全、舒适、有效的结肠镜检查方法,提高检查质量,是目前临床最为直接并迫切的需求。
水交换结肠镜是在注水法结肠镜的基础上发展而来的,Church[18]设计的试验结果表明,通过向痉挛的肠道内注入温水可缓解患者腹部的不适感,同时还可以有效缩短进镜时间,以上研究是采取注入空气与注水并存的方式进行的。直到2007年,有研究采取了新的注水方法,即在进镜过程中用注入温水完全替代注入空气,并在退镜过程中吸除温水,发现该种方式能较好地缓解患者检查中的腹痛不适,从而减少患者对麻醉的需求[19]。其特点是注入的水吸除后可以帮助辨认肠腔,避免肠道结袢,同时减少了肠腔延展,由于水的重力作用也有利于左侧卧位时拉直乙状结肠,便于结肠镜的操作[20]。但是对腺瘤检出率的影响在当时存在一定的争议。早期的水交换法并未强调注入的水主要在进镜过程中吸除,而是在到达回盲部时吸除,直到2011年Leung[21]才提出了完整的水交换结肠镜操作的步骤,本研究采用的方法便是在进镜过程中吸除水。
Leung等[22]研究表明,与注气法结肠镜比较,注水法结肠镜和水交换结肠镜都可以明显缓解患者的腹痛症状,但水交换结肠镜在缓解腹痛和提高腺瘤检出率上更优于注水法结肠镜。Leung等[23]研究表明,水交换结肠镜允许在检查过程中注入可能多的水,在结肠镜检查完毕10min内患者血清钠和钾的水平无明显改变,具有较好的安全性,因此本研究是采用该种水交换法进行操作并比较。在国内也有研究者比较了注水法与注气法在困难肠镜患者结肠镜检查中的应用,注水组的进镜及退镜时间均低于注气组,腹痛评分(3.31±0.59分)也显著低于注气组(6.38±0.92分),但目前尚无针对老年人群应用水交换法进行研究的相关报道[16]。
本研究采用自身对照研究的方法,对通过注气法行结肠镜检查被确定为困难结肠镜患者的老年人群,再次用水交换法进行检查,结果发现,水交换组患者的进镜时间、检查总时间低于注气组,检查过程中的腹痛情况明显优于注气组,且息肉检出率高于注气组,差异均有统计学意义(P<0.05)。
综上所述,水交换法在老年困难结肠镜患者的结肠镜检查中成功率较高,检查时间短,且在缓解腹痛程度上具有明显的优势,同时息肉检出率更高,值得在临床上推广应用。然而,水交换法在推广之初由于操作习惯改变等因素需要适应过程,进镜时间等可能会有所增加,如何进一步规范应用还需要更多前瞻性、多中心的研究加以辅助。
