调胃颗粒联合揿针治疗肝郁脾虚型小儿肠系膜淋巴结炎的临床观察
2023-02-03张琳琳崔文卓刘婷婷张晓伟
张琳琳,崔文卓,刘婷婷,张晓伟
(河北省石家庄市中医院,河北石家庄 050000)
小儿肠系膜淋巴结炎亦称为非特异性肠系膜淋巴结炎,是引起小儿腹痛的最常见原因之一[1],临床以脐周或右下腹痉挛性疼痛、恶心呕吐、腹泻,伴食欲不佳等胃肠道症状为主要临床表现。其病情易反复发作,反复的腹痛易影响食欲,摄入不足进一步影响患儿的生长发育,进而严重影响患儿的生活质量[2]。本病以学龄前儿童为多见,一年四季均可发病,但以冬春季发病较多。病毒感染因素占首位,也与肠道菌群紊乱、过敏、精神心理因素、寄生虫感染等有关[3-4]。目前,诊断此病主要依据超声检查[5]。西医治疗肠系膜淋巴结炎多采用抗感染、抗病毒、解痉止痛、调节肠道微生态平衡、维持酸碱平衡等对症支持治疗为主[2,6],虽能在一定程度上缓解患儿的腹痛等症状,但长期使用抗生素可能会降低患儿机体免疫力、增加二重感染、导致菌群失调。因此,患儿家长及患儿自己的依从性较低。中医药治疗小儿肠系膜淋巴结炎具有效果好、不良反应少等优势。本研究运用调胃颗粒联合揿针治疗肝郁脾虚型小儿肠系膜淋巴结炎,取得显著疗效,现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组
选取2021年6月至2022年4月石家庄市中医院儿科门诊就诊的60例明确诊断为肝郁脾虚型肠系膜淋巴结炎的患儿为研究对象。按随机数字表将患儿随机分为观察组和对照组,每组各30例。本研究符合医学伦理学要求并通过石家庄市中医医院伦理委员会的审核批准,伦理号:2021071209。
1.2 诊断标准
1.2.1 西医诊断标准
参照《诸福棠实用儿科学》[2]及文献研究[5]制定:(1)腹痛前曾有上呼吸道感染或肠道感染史;(2)有腹痛,为阵发性、痉挛性疼痛,腹痛多位于脐周,查体压痛多不固定,无反跳痛及腹肌紧张;(3)白细胞计数正常;(4)腹部彩色超声检查证实:在同一区域肠系膜上探及2个以上淋巴结回声,并且长轴直径>10 mm和(或)短轴直径>5 mm,淋巴结成集簇状排列、彩色多普勒血流成像示淋巴结内血流信号丰富。
1.2.2 中医辨证标准
参照汪受传主编的《中医儿科学》[7]中有关腹痛肝郁脾虚证的辨证诊断标准及《中药新药临床研究指导原则(试行)》[8]拟定。肝郁脾虚证的证候表现为:腹痛,胀痛明显,时作时止,腹胀,食欲不振,面色萎黄,食量减少,便溏不爽或干结排出不畅,舌淡苔白或腻,脉弦或细。
1.3 纳入标准
①符合上述诊断标准;②年龄在3~7岁之间,性别不限;③血常规、尿常规、大便常规、大便潜血、肝肾功能、肝胆胰脾彩超、腹部X线、呼气试验等检查未见异常;④患儿家属或监护人知情同意,自愿参加本研究并签署知情同意书的患儿。
1.4 排除标准
①由于外科急腹症、阑尾炎、淋巴瘤、肠虫症及其他消化道疾病等引起腹痛的患儿;②合并有心、肝、肾、免疫缺陷等原发性疾病的患儿;③过敏性体质及对本研究药物过敏的患儿;④其他原因不愿接受中医治疗的患儿。
1.5 治疗方法
1.5.1 对照组
给予健康宣教及双歧杆菌三联活菌肠溶胶囊治疗。双歧杆菌三联活菌肠溶胶囊(晋城海斯制药有限公司,批号:国药准字S19993065,规格:210 mg/粒)口服。用法:3~5岁,每次1粒,每天2次;6~7岁,每次1粒,每天3次。饭后40℃温水送服,将药品置于冰箱中冷藏保存。连续治疗15 d。同时,嘱患儿清淡饮食,禁食生冷、油腻、甜食等食物,注意防寒保暖,尽量少出入公共场所,避免交叉感染,适当进行体育运动,增强体质。
1.5.2 观察组
给予调胃颗粒联合揿针治疗。调胃颗粒为院内制剂(批准文号:冀药制字Z20051086,规格:15 g/袋),主要由党参、茯苓、炒白术、木香、陈皮、砂仁、柴胡、枳壳、白芍等组成。3~5岁,每次7.5 g,每天2次;6~7岁,每次15 g,每天2次。揿针治疗具体操作如下:患儿取端坐位,酒精常规消毒腧穴局部皮肤后,用镊子取出型号为0.22 mm×0.5 mm的揿针(清铃揿针,苏州医疗用品厂有限公司,注册证编号:苏械注准20162200966),分别贴于脾俞(双)、胃俞(双)、足三里(双)、中脘;用手轻轻压平,确保已埋入皮肤内。留针24 h后揭除,休息24 h后继续贴敷。埋针期间,嘱患儿家长每日按压4次,每次约1 min,以患儿能够耐受为度,连续治疗15 d。注意事项:埋针部位如有持续疼痛时,可调整针的方向;若调整后仍有疼痛,或出现局部瘙痒时应立即出针;埋针期间,腧穴部位保持清洁,尽量不要沾水。
1.5.3 复查及随访
适应辅助服务市场化的自动发电控制调频容量实时计算方法//仇进,吴继平,滕贤亮,徐瑞,于昌海//(8):16
治疗结束1个月后随访患儿的复发情况,计算复发率。
1.6 观察指标
1.6.1 中医证候积分
参照文献方法[8]对患者的腹痛、腹胀、食欲、食量、大便等中医证候进行评分,评分标准见表1。其中,无症状计为0分,轻度症状计为1分,中度症状计为2分,重度症状计为3分;分值越高,表示患者的病情越严重。观察2组患者治疗前后各项中医证候评分的变化情况。

表1 中医证候量化分级表Table 1 Quantitative classification table of TCM syndromes
1.6.2 实验室指标
分别于治疗前和治疗后完善肠系膜淋巴结彩超,由本院功能科对相关指标进行检测。观察2组患儿治疗前后肠系膜淋巴结的大小。
1.6.3 腹痛缓解及消失时间
1.7 疗效评价标准
参照《中药新药临床研究指导原则(试行)》[8]采用尼莫地平法进行疗效评定。疗效指数=(治疗前积分-治疗后积分)/治疗前积分×100%。治愈:临床症状消失,腹部超声检查示肠系膜淋巴结肿大消失或在正常范围,95%≤疗效指数≤100%;显效:临床症状消失,腹部超声检查示肠系膜淋巴结肿大减小50%,70%≤疗效指数<95%;有效:临床症状减轻,腹部超声检查示肠系膜淋巴结肿大减小10%~50%,30%≤疗效指数<70%;无效:临床症状无改善,腹部超声检查示肠系淋巴结肿大无减小,疗效指数<30%。总有效率=(治愈例数+显效例数+有效例数)/总病例数×100%。
1.8 安全性评价
观察2组患儿治疗期间不良反应的发生情况,以及患儿的生命体征、三大常规、心电图和肝肾功能的变化情况。
1.9 统计方法
采用SPSS 20.0统计软件进行数据的统计分析。计量资料采用均数±标准差(±s)表示,组内比较采用配对t检验,组间比较采用独立样本t检验;计数资料采用率或构成比表示,组间比较采用卡方检验;等级资料组间比较采用Ridit分析。以P<0.05表示差异有统计学意义。
2 结果
2.1 2组患儿基线资料比较
观察组30例患儿中,男13例,女17例;年龄3~7岁,平均年龄(5.64±1.45)岁;病程1~60 d,平均病程(19.07±17.68)d。对照组30例患儿中,男18例,女12例;年龄3~7岁,平均年龄(5.21±1.01)岁;病程1~60 d,平均病程(16.96±16.55)d。2组患儿的性别、年龄、病程等一般情况比较,差异均无统计学意义(P>0.05),表明2组患儿的基线特征基本一致,具有可比性。
2.2 2组患儿失访情况比较
研究过程中,观察组失访2例,1例因家庭搬迁中断治疗,1例因发热退出。对照组失访1例,1例因支气管肺炎退出。最终观察组28例、对照组29例纳入疗效统计。
2.3 2组患儿临床疗效比较
表2结果显示:观察组总有效率为96.43%(27/28),对照组为79.31%(23/29)。观察组疗效优于对照组,差异有统计学意义(P<0.05)。

表2 2组肝郁脾虚型肠系膜淋巴结炎患儿临床疗效比较Table 2 Comparison of clinical efficacy between two groups of child patients with liver stagnation and spleen deficiency syndrome of pediatric mesenteric lymphadenitis [例(%)]
2.4 2组患儿治疗前后中医证候积分比较
表3结果显示:治疗前,2组患儿中医证候积分包括腹痛、腹胀、食欲、食量、便秘评分比较,差异均无统计学意义(P>0.05)。治疗后,2组患儿腹痛、腹胀、食欲、食量、便秘积分均较治疗前明显降低(P<0.01),且观察组中医证候积分降低明显优于对照组,差异均有统计学意义(P<0.01)。
表3 2组肝郁脾虚型肠系膜淋巴结炎患儿治疗前后中医证候积分比较Table 3 Comparison of TCM syndrome scores between two groups of child patients with liver stagnation and spleen deficiency syndrome of pediatric mesenteric lymphadenitis before and after treatment (±s,分)
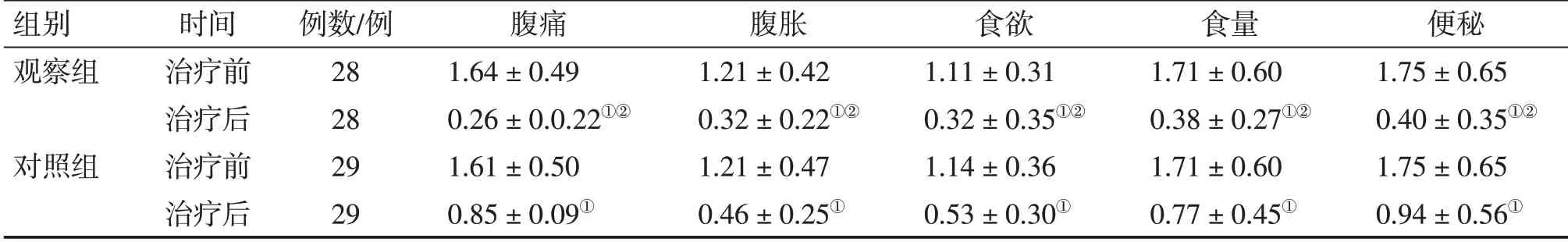
表3 2组肝郁脾虚型肠系膜淋巴结炎患儿治疗前后中医证候积分比较Table 3 Comparison of TCM syndrome scores between two groups of child patients with liver stagnation and spleen deficiency syndrome of pediatric mesenteric lymphadenitis before and after treatment (±s,分)
注:①P<0.01,与同组治疗前比较;②P<0.01,与对照组治疗后比较
组别观察组对照组时间治疗前治疗后治疗前治疗后例数/例28 28 29 29腹痛1.64±0.49 0.26±0.0.22①②1.61±0.50 0.85±0.09①腹胀1.21±0.42 0.32±0.22①②1.21±0.47 0.46±0.25①食欲1.11±0.31 0.32±0.35①②1.14±0.36 0.53±0.30①食量1.71±0.60 0.38±0.27①②1.71±0.60 0.77±0.45①便秘1.75±0.65 0.40±0.35①②1.75±0.65 0.94±0.56①
2.5 2组患儿治疗前后肠系膜淋巴结大小比较
表4结果显示:治疗前,2组患儿的肠系膜淋巴结纵径、横径比较,差异均无统计学意义(P>0.05)。治疗后,2组患儿的肠系膜淋巴结纵径、横径均较治疗前明显缩小(P<0.05),且观察组对肠系膜淋巴结纵径、横径的缩小作用明显优于对照组,差异有统计学意义(P<0.01)。
表4 2组肝郁脾虚型肠系膜淋巴结炎患儿治疗前后肠系膜淋巴结纵径、横径大小比较Table 4 Comparison of longitudinal diameter and transverse diameter of mesenteric lymph nodes between two groups of child patients with liver stagnation and spleen deficiency syndrome of pediatric mesenteric lymphadenitis before and after treatment(±s,mm)
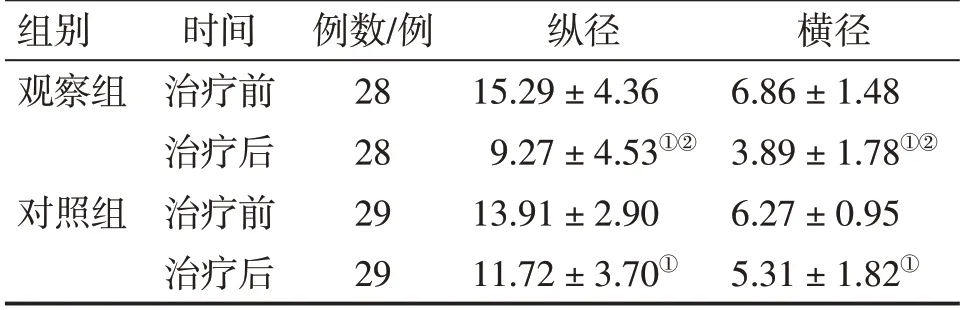
表4 2组肝郁脾虚型肠系膜淋巴结炎患儿治疗前后肠系膜淋巴结纵径、横径大小比较Table 4 Comparison of longitudinal diameter and transverse diameter of mesenteric lymph nodes between two groups of child patients with liver stagnation and spleen deficiency syndrome of pediatric mesenteric lymphadenitis before and after treatment(±s,mm)
注:①P<0.05,与同组治疗前比较;②P<0.01,与对照组治疗后比较
组别观察组对照组时间治疗前治疗后治疗前治疗后例数/例28 28 29 29纵径15.29±4.36 9.27±4.53①②13.91±2.90 11.72±3.70①横径6.86±1.48 3.89±1.78①②6.27±0.95 5.31±1.82①
2.6 2组患儿治疗后腹痛缓解时间、腹痛消失时间比较
表5结果显示:治疗后,观察组腹痛缓解时间、腹痛症状完全消失时间均短于对照组,差异均有统计学意义(P<0.05)。
表5 2组肝郁脾虚型肠系膜淋巴结炎患儿治疗后腹痛缓解时间、腹痛消失时间比较Table 5 Comparison of time to relief of abdominal pain and time to disappearance of abdominal pain after treatment between two groups of child patients with liver stagnation and spleen deficiency syndrome of pediatric mesenteric lymphadenitis(±s,d)
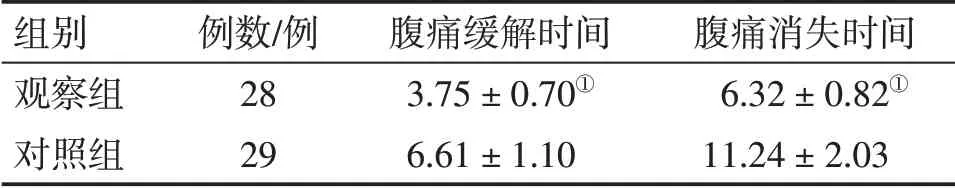
表5 2组肝郁脾虚型肠系膜淋巴结炎患儿治疗后腹痛缓解时间、腹痛消失时间比较Table 5 Comparison of time to relief of abdominal pain and time to disappearance of abdominal pain after treatment between two groups of child patients with liver stagnation and spleen deficiency syndrome of pediatric mesenteric lymphadenitis(±s,d)
注:①P<0.05,与对照组比较
组别观察组对照组例数/例28 29腹痛缓解时间3.75±0.70①6.61±1.10腹痛消失时间6.32±0.82①11.24±2.03
2.7 2组患儿复发情况比较
治疗结束1个月后随访,观察组复发率为7.14%(2/28),对照组为41.38%(12/29),观察组的复发率明显低于对照组,差异有统计学意义(P<0.05)。
2.8 2组患儿不良反应发生情况比较
2组患儿治疗前后肝、肾功能均未见明显异常,观察组与对照组均无明显不良反应情况发生。
3 讨论
小儿肠系膜淋巴结炎是导致小儿腹痛的常见原因之一,多数患儿发病前有上呼吸道感染、肠道感染病史。现代医学研究表明,肠系膜是血管、淋巴管和神经进出的通道,小儿肠系膜较成人更长,肠道内容物及病原菌会滞留于此处,加上小儿屏障系统较为薄弱,当病毒、细菌等病原物质侵入人体以后,肠系膜上淋巴细胞发挥吞噬、清除病原体的功能会相应增殖,增殖的淋巴细胞会导致局部淋巴结的肿大和非特异性炎症,进而引起腹痛的发生[9]。有专家认为,肠道微生态紊乱与慢性肠道炎症密切相关,抗生素的不当使用或者饮食刺激等因素均会导致肠道内菌群失调,肠道微生态紊乱,使微生物的代谢活性及稳定性发生改变,产生的代谢毒素也可刺激淋巴结,导致本病的发生[10-11]。本研究中,选择双歧杆菌三联活菌肠溶胶囊作为对照组,此药主要成分为长型双歧杆菌、嗜酸乳杆菌和粪肠球菌,属于肠道益生菌,可有效调整肠内菌群生态环境,促进有益菌生长,抑制有害菌,增强肠道的屏障功能,促进病情恢复[12]。
小儿肠系膜淋巴结炎根据其临床症状属于中医学“腹痛”的范畴。《幼科铁镜·辨腹痛》中云:“腹痛……其因不一,有寒痛,热痛,伤食痛,积滞痛,气不和而痛,脾虚而痛,肝木乘脾而痛。”小儿脏腑娇嫩,形气未充,肺常不足,肺虚卫外不固,易受外邪侵袭,子病及母,损伤脾的运化功能;又因小儿脾常不足,若后天喂养不当,饮食不知自节,使其感受外邪后更易于损伤脾的运化功能;且小儿肝常有余,所欲不遂,气机更易出现升降失衡,气机不畅,不通则痛。治疗宜疏肝行气、止痛健脾为主。调胃颗粒是本院名老中医根据数十年的临床实践而自制的院内制剂,被广泛应用于治疗功能性消化不良,食道炎、胃炎、结肠炎等疾病[13],由柴胡、白芍、枳壳、党参、白术、木香、砂仁、陈皮、茯苓等17味中药制成。综观全方,由四逆散合香砂六君子加减组成。四逆散出自《伤寒论》,为和解名方,具有调和肝脾、透邪解郁、理气止痛之功效。现代药理学研究表明,四逆散可缓解平滑肌痉挛,同时,改善黏膜炎症、解除胃肠黏膜损伤,缓解胃肠功能失调,增强淋巴细胞增殖能力,调节免疫力,还有抗抑郁镇静的作用,因此,可疏肝以调情志,运脾以缓解腹痛[14-15]。香砂六君子为益气健脾、温中化痰经典方剂,现代药理研究表明,脾虚可加重肠道菌群失调,香砂六君子可通过调控TMA/FMO3/TMAO通路纠正大鼠体内肠道菌群紊乱[16]。诸药合用共奏舒肝健脾、顺气开郁之功。
揿针疗法是将特制的小型针具固定于腧穴部位的皮内或皮下,保持较长时间穴位刺激的一种方法,相当于《内经》记载的“浮刺”“扬刺”“毛刺”[17]。具有疏通经络、调节气血、平衡阴阳、止痛的作用[18]。《素问·离合真邪论》曰:“静以久留,无令邪布。”表明病情反复的疾病应久留针,以达到扶正祛邪的目的[19]。现代研究[17]表明,揿针刺入穴位,通过激活神经-内分泌-免疫网络参与机体的免疫调控,并通过久留针达到抗炎、解痉止痛、延长针刺效应的效果。
本研究选取脾俞(双)、胃俞(双)、足三里(双)、中脘作为揿针刺激的腧穴。脾俞、胃俞属于背腧穴,背腧穴是五脏六腑之精气输注于体表的部位,能够将人体的五脏六腑功能状态进行反馈,因此,刺激相应穴位能够对人体脏腑气血功能起到调节作用,并且还能振奋人体正气,故刺激此二穴位,能增强脾胃运化功能,振奋脾胃之气[20]。“合治内腑”,足三里穴为胃经合穴,故通过刺激足三里可生发胃气、燥化脾湿;“腑会中脘”,中脘穴是胃之募穴,是脏腑之气在胸腹部集聚的地方,故中脘穴可直接理气止痛。现代研究[21]表明,中脘、足三里可调节胃肠功能紊乱。诸穴合用可共同达到理气止痛健脾的效果。
本研究结果显示,调胃颗粒联合揿针能缩短腹痛缓解时间和腹痛消失时间,缩小肿大肠系膜淋巴横径及纵径,降低复发次数,总有效率明显高于对照组(P<0.05),中医证候积分腹痛、腹胀、食欲、食量及便秘评分均明显低于对照组(P<0.05)。说明调胃颗粒联合揿针治疗肝郁脾虚型小儿肠系膜淋巴结炎疗效确切,可明显改善患儿腹痛、腹胀不适等症状,还能提高食欲,增加进食量,改善大便情况,促进肠系膜肿大淋巴结恢复正常,而且操作简便,易配合,无明显毒副作用。
但本研究仍存在不足,样本量较小,结果可能存在一定程度的偏倚。在今后的研究中应优化试验方案,开展大样本、多中心的随机对照试验,以进一步验证揿针治疗肝郁脾虚型肠系膜淋巴结炎的临床疗效;同时开展动物实验探索其作用机制,完善其理论基础。
综上所述,揿针联合调胃颗粒治疗肝郁脾虚型小儿肠系膜淋巴结炎可明显改善患儿腹痛、腹胀不适症状,还能提高食欲,增加进食量,改善大便情况,缩小肿大淋巴结,临床效果显著,值得在临床进一步推广应用。
