高压氧疗法联合早期系统康复护理对脊髓损伤患者康复效果的影响分析
2023-01-30魏杨陆俐鄢茵
魏 杨 陆 俐 鄢 茵
( 南昌大学第一附属医院康复一病区, 江西 南昌 330000 )
脊髓损伤是临床常见且严重的致残性疾病,亦是导致截瘫或四肢瘫的主要原因,造成患者站立或行走能力丧失。 高压氧是治疗脊髓损伤的安全、便捷的康复措施,在1965 年最早应用,现今已有较多研究证实高压氧对脊髓损伤患者康复效果起到不可或缺的作用[1-2]。 但患者术后康复时间漫长,而高压氧是个短期治疗过程,且作为一种辅助性干预手段,此时探索一种合理、高效的康复护理已成为康复领域重点关注问题。 因此面对着这一情况,本研究对高压氧治疗的脊髓损伤患者采用早期系统康复护理,旨为临床康复护理提供参考,报告如下。
临床资料
1 一般资料:选取我院2020 年1 月-2021 年6月收治的74 例脊髓损伤患者,按数字随机表法分为2 组。 对照组37 例,男23 例,女14 例;年龄24 -52(35.94 ±3.51)岁;致伤原因:交通事故伤为20 例,高处坠落伤为12 例,其他伤为5 例;美国脊髓损伤学会(ASIA)分级A、B、C、D 级分别有5 例、12 例、15例、5 例;损伤部位:颈段13 例,胸腰段24 例。 观察组37 例,男25 例,女12 例;年龄24 -55(36.17 ±3.48)岁;致伤原因:交通事故伤为18 例,高处坠落伤为14 例,其他伤为5 例;ASIA 分级A、B、C、D 级分别有3 例、14 例、13 例、7 例;损伤部位:颈段15 例,胸腰段22 例。 2 组患者基线资料有同质性(P>0.05),具有可对比性。 本研究经过院医学伦理委员会审核批准。 (1)纳入标准:患者符合脊髓损伤诊断标准[3];骨折已复位、脊髓稳定性好;知情研究,并签署同意书。 (2)排除标准:患有心、肝、肾等脏器疾病;伴意识不清、精神障碍分裂症者;脊髓损伤前已伴有肢体瘫痪。
2 方法:2 组患者入院后均接受外科手术治疗。体征稳定,向患者讲解脊髓损伤的原因及表现,有效预防卧床、脊髓损伤治疗时发生的并发症(压疮、血栓等);指导患者术后膀胱锻炼、疼痛护理、健康教育及心理疏导。 对照组采用高压氧治疗。 高压氧舱群(3 舱7 门,烟台冰轮高压氧舱有限公司),压力设置为0.20MPa,空气加压,加压的时间与减压的时间均为20 分钟,佩戴专用面罩,吸纯氧时间设为60 分钟,在此中间间歇吸取空气为10 分钟,每天1 次,连续10 次为1 个疗程,下个疗程间隔4 天后采用下次治疗,共6 个疗程。 观察组基于对照组采用早期系统康复护理。 (1)术后早期体位干预:患者术后保持正确体位,平卧位时,肘关节伸展、旋前位,腕背屈30° -40°;瘫痪下肢髋关节处于伸展位,并轻度外展,膝关节不可过伸,踝背屈90°;侧卧位时,瘫痪上肢勿受压,手部处于功能位,下肢微屈;俯卧位时,髋关节伸展,避免关节屈曲挛缩;每2 小时更换1 次体位。 术后指导患者深呼吸、咳嗽排痰。 术后第2 天指导患者直腿抬高,每组10 次,每天2 组,初次直腿抬高不宜过高,并逐渐增加抬高角度及抬高次数。肌力0 -1 级患者肢体关节进行有节律、轻柔的被动活动;肌力2 -3 级者给予适当助力活动;肌力超过3级后,可进行抗阻训练,并逐渐增加抗阻强度。 (2)肢体功能锻炼:指导患者做足背伸、被动牵拉跟腱、踝关节为90°,维持10 秒后放松,或足蹬床尾;对肌群、肌腹进行拍打、提拉。 早期佩戴脊椎矫形器,指导床上坐位、床沿平衡训练,并进行残存肌力、站立位本体感觉训练。 上肢活动:双手握哑铃,逐渐平举、上举及交叉活动;下肢肌力4 级后,可在胫前负重沙袋,逐渐抬高腿部至30°内。 (3)日常功能训练:颈髓损伤患者可利用万能袖带,恢复吃饭、洗脸、刷牙等动作;借助残存功能做床上翻身、站立位等;胸腰椎损伤者独立完成刷牙、梳头等活动;鼓励患者自行穿衣、上卫生间等。 并配合作业疗法,训练其手指精细活动,包括握笔、画画、写字等。 (4)膀胱训练:根据患者身高、体质量制定每天饮水计划,即每天饮水量1500 -2000ml,并过渡到速饮水125ml/h。 间歇导尿:患者导尿前自行排尿超过100ml 时,残存尿量不足300ml,可每天导尿4 次;若自行排尿超过300ml,残存尿量为100 -200ml,可导尿1 -2 次。 采用反射性排尿,协助患者坐在马桶上,听流水声,或用开塞露塞肛促进逼尿肌收缩;或通过牵拉阴毛、摩擦大腿,促进膀胱反射性收缩,使患者恢复正常排尿。 (5)坐式八段锦:患者在康复锻炼的30 分钟前先进行八段锦训练,随后再继续康复锻炼。 患者穿舒适、宽松衣服,大小便排尽,饮下1 杯温开水。 按照八段锦的具体康复流程进行坐式练习。 患者取端坐位,双手保持握拳姿势,分别置在两侧大腿;头部正中,沉下肩膀,坠下肘部,含胸、挺背,双目紧闭凝神;保持缓慢、均匀的呼吸;然后指导患者手抱昆仑,手指轻敲玉枕,微摆天柱,手摩精门等。 每周训练6次,每天1 次,每次训练45 分钟。 (6)出院后康复护理:患者出院后,通过24 小时咨询电话、门诊复查、微信健康指导等措施,指导患者继续康复锻炼。 2 组患者均连续3 个月疗程。
3 观察指标:(1)脊髓功能。 按照参考标准评价[4],感觉功能:利用触觉及针刺感觉,2 种感觉刺激共224 分;ASIA 运动评分选取10 块关键肌,两侧共100 分,评分越高,脊髓感觉、运动功能恢复越好;(2)肢体功能。 采用Fugl -Meyer 下肢功能评价[5],下肢功能计分34 分,分值随下肢功能改善而增加;(3)日常生活能力。 采用改良Barthel 指数(BI)[6]评价,量表计分100 分,分值随生活能力的提高而增加;(4) 心理状况。 采用医院焦虑抑郁量表(HADS)[7]评价,该量表有14 个条目,各有7 个条目代表着焦虑、抑郁的心理状态,从无到严重的评分标准为0 -3 分,每种心理状况量表分值为0 -21 分,评分越高,不良心理状况越差;(5)自我管理能力。调查所选用的量表为自我护理管理量表(ESCA)[8],包含有43 个条目,所涉及的内容涉及到自我的责任意识、护理技能、健康知识以及疾病概念4 个标准项,每个条目赋值0 -4 分,总评分越高,患者的自我护理能力越高。
4 统计学方法:SPSS20.0 统计学软件。 计量资料符合正态分布且经(±s)表示,采取t检验;计数资料以率(%)表示,采取x2检验。P<0.05 为差异有统计学意义。
5 结果
5.1 2 组干预前后脊髓功能比较:2 组干预前脊髓功能比较(P>0.05),干预后入组患者的脊髓功能明显提高(P<0.05),且观察组提高明显(P<0.05)。 见表1。
表1 2 组干预前后脊髓功能比较(±s,分,n=37)

表1 2 组干预前后脊髓功能比较(±s,分,n=37)
注:与干预前比较,aP <0.05
组别运动 感觉干预前 干预后 干预前 干预后观察组35.82±5.35 72.40±3.95a 98.82±12.25 185.46±8.56a对照组37.10±5.42 55.82±4.18a 100.02±13.56 145.72±9.18a t 1.022 17.536 0.399 19.259 P 0.310 <0.001 0.691 <0.001
5.2 2 组干预前后Fugl-Meyer 下肢功能评分比较:2 组干预前下肢功能评分比较(P>0.05),干预后入组患者功能评分明显提高(P<0.05),且观察组提高明显(P<0.05)。 见表2。
表2 2 组干预前后Fugl-Meyer 下肢功能评分比较(±s,分,n=37)
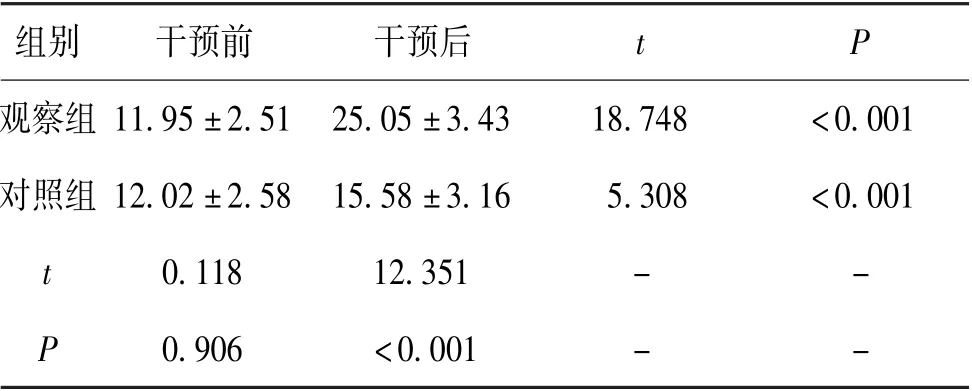
表2 2 组干预前后Fugl-Meyer 下肢功能评分比较(±s,分,n=37)
组别 干预前 干预后 t P观察组11.95±2.51 25.05±3.43 18.748 <0.001对照组12.02±2.58 15.58±3.16 5.308 <0.001 t 0.118 12.351 - -P 0.906 <0.001 - -
5.3 2 组干预前后日常生活功能:2 组干预前BI指数比较(P>0.05),干预后入组患者BI 评分明显提高(P<0.05),且观察组评分增加明显(P<0.05)。 见表3。
表3 2 组干预前后BI 指数比较(±s,分,n=37)

表3 2 组干预前后BI 指数比较(±s,分,n=37)
组别 干预前 干预后 t P观察组48.89±8.53 76.43±8.25 14.117 <0.001对照组50.13±9.03 62.68±8.30 6.224 <0.001 t 0.607 7.147 - -P 0.546 <0.001 - -
5.4 2 组干预前后不良心理状况评分比较:干预前对2 组患者不良心理状况进行统计比较后(P>0.05),干预后的2 组患者不良心理状况出现明显减轻情况,且与干预前存在差异(P<0.05),且观察组减轻程度更为显著(P<0.05)。 见表4。
表4 2 组干预前后不良心理状况评分比较(±s,分,n=37)

表4 2 组干预前后不良心理状况评分比较(±s,分,n=37)
注:与干预前比较,aP <0.05
组别 例数 焦虑状况 抑郁状况干预前 干预后 干预前 干预后观察组 37 13.05 ±2.56 5.08 ±1.04a 14.01 ±2.62 5.13 ±1.08a对照组 37 12.97 ±2.61 7.19 ±1.12a 13.86 ±2.65 7.38 ±1.13a t-0.133 8.397 0.245 8.756 P -0.894 <0.001 0.807 <0.001
5.5 2 组干预前后自我护理行为比较:干预前对2 组患者的自我护理行为进行统计比较后(P>0.05),干预后的2 组患者所呈现的健康行为均有所提高,且与干预前存在差异(P<0.05),且观察组提高程度更为显著(P<0.05)。 见表5。
表5 2 组干预前后自我护理行为比较(±s,分)

表5 2 组干预前后自我护理行为比较(±s,分)
注:与干预前比较,aP <0.05
组别责任感 健康知识 护理技能 疾病概念干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后观察组(n=37) 5.96±1.24 18.49±1.43a 14.92±2.49 33.05±2.60a 14.86±2.35 30.13±2.24a 11.89±1.40 28.46±2.35a对照组(n=37) 6.08±1.30 11.72±1.35a 15.12±2.51 21.74±2.59a 15.05±2.40 24.08±2.19a 12.10±1.48 20.14±2.40a t 0.406 20.940 0.344 18.746 0.344 11.747 0.627 15.067 P 0.686 <0.001 0.732 <0.001 0.732 <0.001 0.533 <0.001
讨 论
脊髓损伤主要是因交通事故、暴力损伤、运动等意外事故导致的,其每年发生率在15 -40/100 万。外科手术是治疗脊髓损伤的有效方法,可有效解除脊髓压迫,缓解脊髓损伤,保护残存的脊髓组织,以此为下步康复干预奠定基础。 但手术仅能解决原发性创伤,对患者术后康复水平缺乏特异性作用,仍需术后进行相应、合理的康复措施。 高压氧是脊髓损伤的主要康复措施,胡元斌[9]等研究表明,高压氧可改善脊髓损伤患者局部供血及供氧,促进凋亡或残存的神经元再生,修复受损的神经元功能,减轻组织水肿及坏死。 而且高压氧可改善患者脊髓内缺氧状态,促进脊髓血液循环,并能改善患者呼吸功能,增加核心肌群力量,促使患者脊髓功能恢复。 但患者术后康复缓慢,术后配合功能康复对改善患者预后有较高的促进意义。 另外术后后期康复治疗是患者治疗关键,亦是影响患者术后康复水平的主要原因。
早期系统康复护理是康复领域倡导的早期、规范、合理的康复手段,旨在最大程度上促使患者术后更好康复[10]。 王寒明[11]等研究表明,早期综合康复疗法后患者日常生活能力、健康状态明显改善,且脊髓感觉、运动功能明显提高(P<0.05)。 沈昳忞[12]等表明,脊髓损伤后综合康复护理后ASIA 分级E 级占84.09%,功能独立性能力、BI 指数明显提高(P<0.05)。 因此多研究证实了早期康复护理的必要性及有效性。 本组研究显示,干预后观察组的下肢功能为(25.05 ±3.43)分、脊髓感觉、运动功能分别为(185.46 ±8.56)分、(72.40 ±3.95)分、日常生活能力为(76.43 ±8.25)分,均分别高于对照组的(15.58±3.16)分、(145.72 ±9.18)分、(55.82 ±4.18)分、(62.68 ±8.30)分,差异有统计学意义(P<0.05)。该研究再次论证了上述研究理论,证实了在高压氧治疗脊髓损伤时,配合早期系统康复护理可使患者日常生活能力、肢体功能恢复正常,减轻脊髓损伤程度。 分析原因是采用早期系统康复护理,指导患者正确良肢位摆放、关节被动活动,可预防关节僵硬及畸形;提高上肢、下肢及腰背肌训练强度,可使患者能在最大的限度上完成日常生活功能;同时以日常作业训练,可提高肢体灵活性,巩固前期肢体训练效果,使其早期恢复运动功能;另一方面指导患者洗漱、如厕、吃饭,可使患者尽快恢复自理的日常生活;另外加强患者早期膀胱功能训练,进行反射性排尿及盆底肌训练,可相应减少残余尿量,使患者恢复正常排尿功能。 脊髓损伤患者在康复治疗期间,躯体功能受限、恢复缓慢、长期卧床、坐轮椅,丧失部分生活自理能力,再加上从健康人转为患者、治疗经济负担增加等,使患者治疗信心降低,出现焦虑、悲观、抑郁等不良心理状况,影响其康复过程[13]。 本组研究,观察组护理后的焦虑心理状况评分为(5.08 ±1.04)分、抑郁状况为(5.13 ±1.08)分,明显低于对照组相关心理状况评分的(7.19 ±1.12)分、(7.38 ±1.13)分(P<0.05)。 结果表明了,在采用高压氧治疗脊髓损伤时,配合早期系统康复护理可减轻患者不良心理状况,主要原因是早期系统康复护理,使患者的生理、心理状况逐渐适应自己所处的环境,并能适应自己所处的患者这一角色,故而能相应减轻患者的心理状况。 由于脊髓损伤康复过程长、康复速度慢,加之现今医疗资源紧张,医护人员数量、时间有限等,使多数患者在院康复护理后需居家进行康复训练。而患者坚持进行康复训练,对自身预后有积极促进意义。 因此提高患者自我护理行为,有利于患者更加准确认识疾病,使其出院后也能坚持进行康复训练。 本组研究显示,干预后的2 组患者所呈现的健康行为均有所提高,且与干预前存在差异(P<0.05),且观察组提高程度更为显著(P<0.05)。 结果表明了早期系统康复护理可提高脊髓损伤患者自我护理能力。 分析原因是该护理方案的实施可相应提高患者的日常生活自我管理能力,减少对护理人员、家人的依赖感,并能从生理、角色功能、自我概念等方面均能适应已变换的外界环境,故能提高自我护理行为,促进疾病更好、更快康复。
综上所述,高压氧疗法联合早期系统康复护理的应用,可使脊髓损伤患者尽快恢复下肢运动功能,促使其恢复正常的日常生活自理能力,减轻脊髓损伤程度,使患者能顺利回归家庭与社会。
