影响新生儿体重的相关因素研究
2023-01-17童娟余建英彭丽
童娟,余建英,彭丽
(江西省九江市妇幼保健院护理部,九江 332000)
新生儿的健康状况关乎一个家庭的命运,也是我国妇幼保健工作的重中之重,是最主要的核心。新生儿作为人类发展的根本,对其出生健康状况进行相关性分析,有助于人口更健康的增长,新生儿体重和Apgar评分是评估新生儿出生后较简单、较敏感并且极易获得的指标。随着二胎政策的开放及人们生活水平的提高,新生儿健康状况的重视程度也随之增加,有文献报道,新生儿出生体重作为一个很重要的指标,不仅可以反映胎儿在宫内的生长及营养状况,也是影响其生后健康状况的重要因素之一,研究显示,新生儿出生体重跟婴儿期的成长状况及成年期心血管疾病及2型糖尿病的发病有关[1-2]。本文收集2018年1月至6月本院收治的2032例孕产妇作为研究对象,进一步探讨怀孕年龄、胎次、分娩方式、有无妊娠合并症及户口类型与新生儿体重及Apgar评分的相关性,为人群的健康增长提供依据。
1 材料与方法
1.1 一般材料 选取2018年1月至6月在本院产科生产的,并且临床资料齐全的2032例孕产妇及新生儿为研究对象,收集其完整资料。
1.2 方法 对产妇年龄、胎次、分娩方式、孕周、户口类型、妊娠合并症、新生儿体重,Apgar评分等信息进行分组整理。年龄分为五组:<20岁组、20~25岁组、26~30岁组、31~35岁组及>35岁组;胎次分成三组:1胎组、2胎组及≥3胎组;分娩方式分为顺产组及剖宫产组;孕周按调整周数,调整周数为X周+几天,若几天<4天,统计为X周,若几天≥4天,则统计为X+1周,根据调整周数分为5组:<37周组、37周组、38周组、39周组及≥40周组;将户口类型分为城镇居民组及农村居民组;根据母亲有无妊娠合并症,包括妊娠期糖尿病、高血压、心脏病、贫血等,分为有妊娠合并症组及无妊娠合并症组;根据新生儿体重分为3组:新生儿体重<2500 g为低出生体重组、2500~3999 g为正常体重组、≥4000 g为巨大儿组;Apgar评分8~10分为正常组、4~7分为轻度窒息组、0~3分为重度窒息组。分析不同产妇年龄、胎次、分娩方式、孕周、妊娠合并症组别的新生儿体重及Apgar评分,并对各因素间进行相关性分析。
1.3 统计方法 应用SPSS 23.0统计软件对实验对象的一般情况进行描述性统计,实验数据以(±s)表示,对新生儿体重的影响因素进行有序多分类Logistic回归分析。
2 结果
2.1 产妇年龄对新生儿体重及Apgar评分的影响表1示2032例产妇中,最小年龄17岁,最大年龄46岁,其中<20岁的组人数最少21人,仅占所有产妇的1.02%,而26~30岁组人数最多,占所有产妇的44.49%,比<20岁组多出43.46%,>35岁组新生儿体重均值最重,为3322.93 g,31~35岁组及≤20岁组差别不大,平均体重分别为3280.83 g及3288.16 g,而Apgar评分均值最高的为21~25岁组。见表1。
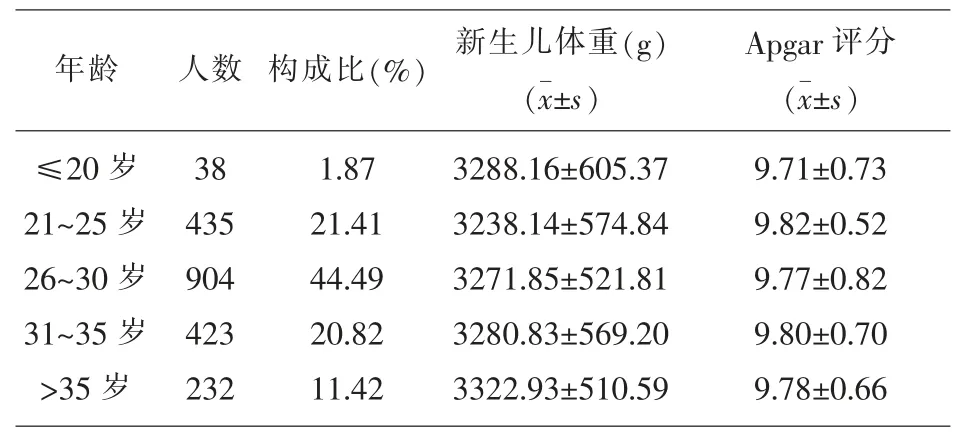
表1 产妇年龄对新生儿体重及Apgar评分的影响
2.2胎次对新生儿体重及Apgar评分的影响 研究显示,胎次1胎人数最多,占所有人数的24.40%,二胎人数相对较多,较1胎人数少147人,3胎人数最少,占所有人数18.45%,新生儿体重均值最重的为≥3胎组,均值为3306.08 g,1胎新生儿体重最轻为3243.12 g,而二胎的Apgar评分均值最高,1胎和≥3胎组的Apgar评分均为9.77。见表2。
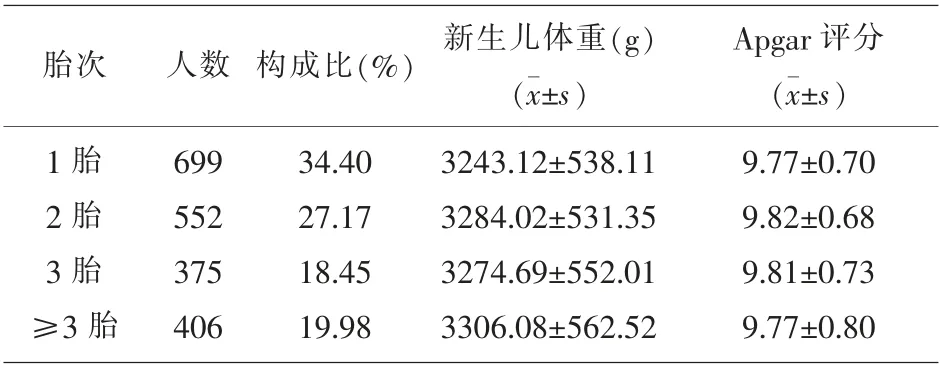
表2 胎次对新生儿体重及Apgar评分的影响
2.3 分娩方式对新生儿体重及Apgar评分的影响分娩方式对新生儿体重及Apgar评分的影响结果,2032例产妇中,顺产1139例,构成比为56.05%,剖宫产893例,顺产Apgar评分均值及新生儿出生体重均较剖宫产稍高。见表3。
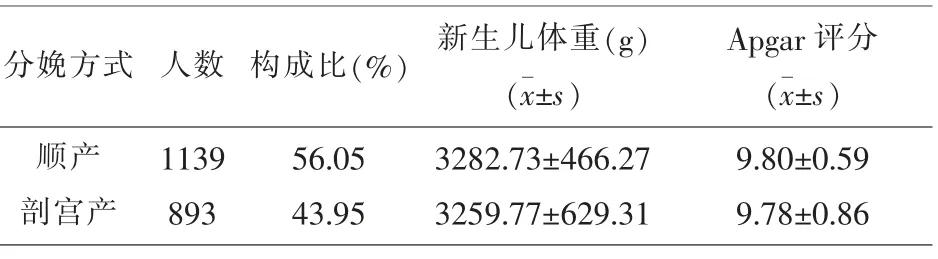
表3 分娩方式对新生儿体重及Apgar评分的影响
2.4 孕周对新生儿体重及Apgar评分的影响 新生儿体重随着孕周的增加逐渐增加,<37周组,新生儿体重最轻,≥40周新生儿体重最重,人数39周产妇最多,727人,构成比为35.78%,而37周人数最少,并且Apgar评分最低,而38周组Apgar评分最高,人数为423人,占比为20.82%。见表4。
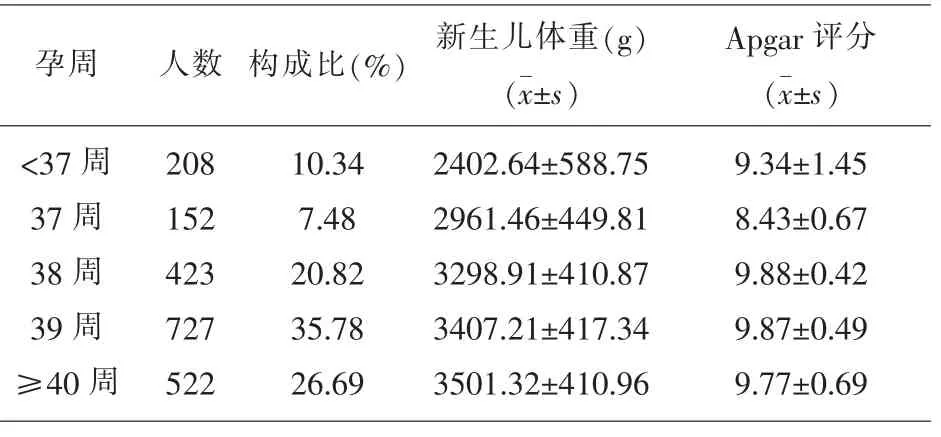
表4 孕周对新生儿体重及Apgar评分的影响
2.5 户口类型对新生儿体重及Apgar评分的影响2032名产妇中城镇居民1179人,占比为58.02%,农村人数为853人,占比为41.98%,两组Apgar评分均值均为9.79分,表明现阶段农村及城镇产妇对新生儿Apgar评分无任何差异,新生儿体重城镇组较农村组稍高,但差异并不显著,仅有约80 g。见表5。
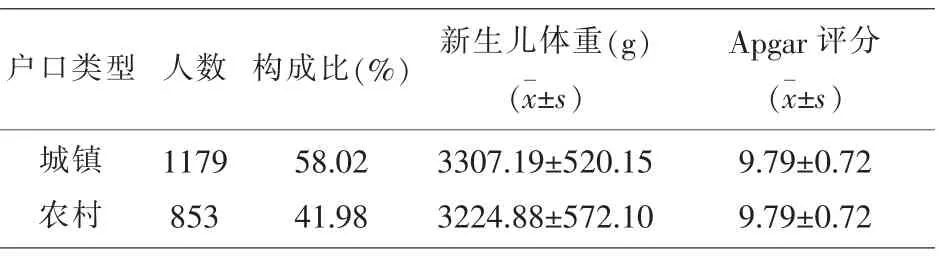
表5 户口类型对新生儿体重及Apgar评分的影响
2.6 产妇健康状况对新生儿体重及Apgar评分的影响 研究显示有妊娠合并症的人数占多数,共1382人,占比为68.01%,而无妊娠合并症人数仅有650人,仅占约32%,并且两组Apgar评分均值无显著差异,无妊娠合并症组新生儿体重较有妊娠合并症组高出约90 g。见表6。
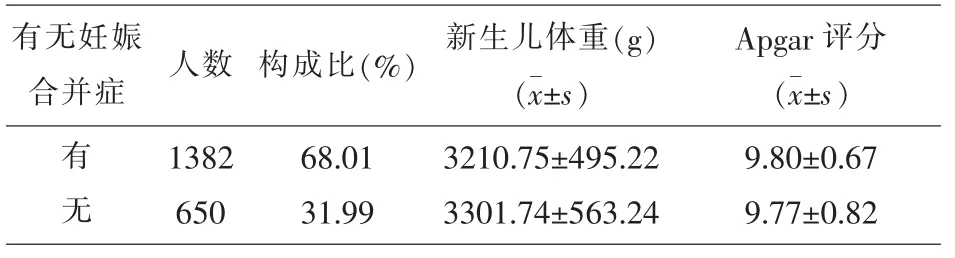
表6 产妇健康状况对新生儿体重及Apgar评分的影响
2.7 新生儿体重的影响因素分析 为分析新生儿体重的可能影响因素,本研究将新生儿体重分为三个等级,作为因变量纳入模型,将产妇年龄、胎次、分娩方式、孕周、户口类型、妊娠合并症及Apgar评分作为自变量纳入有序多分类Logistic回归分析模型。
分析结果显示,新生儿体重与孕周和有无妊娠合并症有关。随着孕周的增加,新生儿体重呈增长趋势,OR=2.849(2.555,3.180),P<0.001;而产妇无妊娠合并症是新生儿体重的保护因素,OR=0.221(0.153,0.319),P<0.001。而新生儿体重与而孕妇年龄、胎次、分娩方式等因素没有相关性(P>0.05)。见表7。
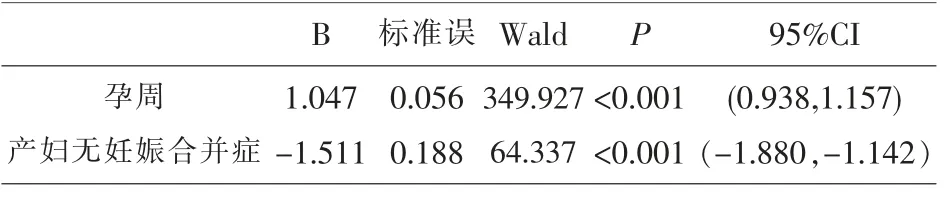
表7 新生儿体重的影响因素分析
3 讨论
出生体重是反应新生儿在子宫内生长发育及评估新生儿健康状况的重要指标[3],异常体重,包括低出生体重新生儿及巨大儿都可以显著增加围产期的发病率和死亡率,近年来已有研究证实新生儿出生体重是一个疾病相关性的指标[4-5],越来越多的研究表明,成年时的冠心病、高血压、高血脂及II型糖尿病等和白血病等与新生儿的出生体重异常密切相关[6-7],随着二胎政策的开放及人们生活水平的提高,高龄产妇也随之增加,异常出生体重新生儿也越来越多,有研究显示,低出生体重新生儿在发达国家约占5%~7%,在发展中国家约为19%,而在中国大陆这个比值约为6.1%[8],而巨大儿在过去几年里不论是在发达国家还是在发展中国家都有所增加,在美国巨大儿的发病率约为9.2%,中国约为7.3%[9]。
国内外多量研究显示,新生儿体重与产妇的年龄之间的关系无明确结论,但是高龄产妇随着激素水平及卵巢功能降低,并且各种生理及心理因素的影响,容易导致早产儿,低出生体重儿等[10],余虹等研究显示虽然不同年龄产妇新生儿体重差异无统计学意义,但是>35岁及以上组产妇生产的新生儿平均体重偏低[11],但是随着人们健康意识的增加、积极的就医治疗以及生活水平的提高,产妇的生育年龄与新生儿的出生体重不存在相关性,与本研究一致[12]。本研究显示,户口类型、胎次及分娩方式对新生儿体重不存在相关性,这可能与农村及城镇居民的生活几乎无差异,并且孕妇的受重视程度有所提高,所以户口类型及胎次对新生儿体重的的影响差异无统计学意义,但城镇新生儿体重较农村新生儿体重偏高。而新生儿体重与分娩方式无相关性,可能与孕妇选择生产方式的不同有关,孕妇产前过于肥胖,孕期体重过重是增加剖腹产的一个重要因素[13]。
本研究显示新生儿体重跟孕产妇有无妊娠合并症及孕周存在相关性,究其原因可能与在正常孕周(37~42周)情况下,母亲的身体健康自然影响着胎儿的健康状况,胎儿身体的生长需要孕妇营养供给,有研究显示,影响新生儿体重及生长发育的最主要因素为孕妇孕前体重及孕期体重的增长和孕妇有无妊娠期合并症[13-14]。怀孕孕周越长,胎儿在孕妇体内时间越长,胎儿生长发育的时间越充裕,所以新生儿的体重越重。
4 结论
本研究显示新生儿体重与孕产妇有无妊娠期合并症及孕周显著相关,而与孕妇年龄、胎次、分娩方式等因素不存在相关性。
由于研究样本数量多,投入大量人力物力,导致一些重要的影响因素,如孕妇前体重,妊娠期体重增长等没有统计,并且存在一些样本抽样误差导致部分因素与新生儿的体重不存在相关性,下一步需进一步详细统计更多的重要影响因素,减少抽样误差,使研究更严谨详细。
