高血压基底节脑出血患者术后并发肺炎的危险因素分析
2023-01-16朱文俊邓慧刘佳陈辉江西省肿瘤医院江西南昌330029
朱文俊,邓慧,刘佳,陈辉(江西省肿瘤医院,江西 南昌 330029)
高血压基底节脑出血主要指因高血压引起的急性脑血管疾病,该病具有发病急、致残率高等特点,且致死率较高[1]。外科手术是目前临床治疗该病较为常用的方式,可逆转患者神经功能缺损情况,挽救患者生命[2]。手术虽可改善患者病情,但部分患者术后易发生其他并发症,导致患者病情加重,甚至病死,而肺炎是脑血管疾病术后较为常见的并发症,也是导致患者病死的主要原因[3]。高血压基底节脑出血多发于中老年人群,患者体质较弱,创伤、麻醉等操作均会削弱患者抵抗力,患者术后极易并发肺炎[4]。因此,为确保患者顺利康复,临床需明确患者术后并发肺炎的危险因素,以便临床尽早采取干预措施。鉴于此,本研究探讨高血压基底节脑出血患者术后并发肺炎的危险因素。现报告如下。
1 资料与方法
1.1 一般资料 本研究经医院医学伦理委员会批准,选择2020年10月-2021年12月我院收治的高血压基底节脑出血患者80例,全部患者及家属均知情且自愿签署同意书。①纳入标准:经头颅CT、磁共振检查确诊为基底节脑出血;符合高血压诊断标准[5];发病时间≤72h;接受外科手术治疗。②排除标准:合并凝血功能障碍;因其他因素引发脑出血;脑部其他部位出现出血;合并出血性疾病;术前合并肺部感染性疾病;合并严重躯体疾病;既往存在脑部手术史;合并肝肾功能障碍。
1.2 基线资料收集方法 设计基线资料调查表,内容包括年龄(<60岁,≥60岁)、性别(男、女)、高血压病程、2型糖尿病(T2DM)[符合《中国2型糖尿病防治指南(2017年版)》[6]中相关标准]、冠心病(符合《冠状动脉粥样硬化性心脏病诊断标准2010》[7]中相关标准)、吸烟史[吸烟指数(每日吸烟支数×年数)≥0.5]、饮酒史(饮酒量:女性≥20g/日,男性≥40g/日,且持续饮酒时间>5年)、意识障碍(是、否)、机械通气时间(≤24h、>24h)、低蛋白血症(白蛋白水平<35g/L)。
1.3 肺炎判断标准 参照《医院感染诊断标准(试行)》[8]中相关标准:①体温≥38.5℃,且经实验室检查显示,患者白细胞计数明显升高;②患者出现气促、咳嗽、咳痰等症状;③经痰培养病原菌显示阳性;④双肺可闻及干湿性啰音;经肺部X线检查存在明显炎性改变。术后患者出现3项即可判断。将符合上述3项标准的患者纳入发生组,反之,则纳入未发生组。
1.4 统计学方法 采用SPSS23.0统计学软件处理数据,计数资料以%和n表示,采用χ2检验;计量资料采用“±s”表示,以t检验,采用Logistic回归分析检验高血压基底节脑出血患者术后并发肺炎的影响因素,P<0.05表示差异有统计学意义。
2 结果
2.1 术后并发肺炎情况 80例患者中,有15例术后并发肺炎,占18.75%;有65例未并发肺炎,占81.25%。
2.2 两组基线资料对比 发生组T2DM、意识障碍、机械通气时间>24h、低蛋白血症占比高于未发生组,差异有统计学意义(P<0.05)。两组其他基线资料对比,差异无统计学意义(P>0.05)。见表1。
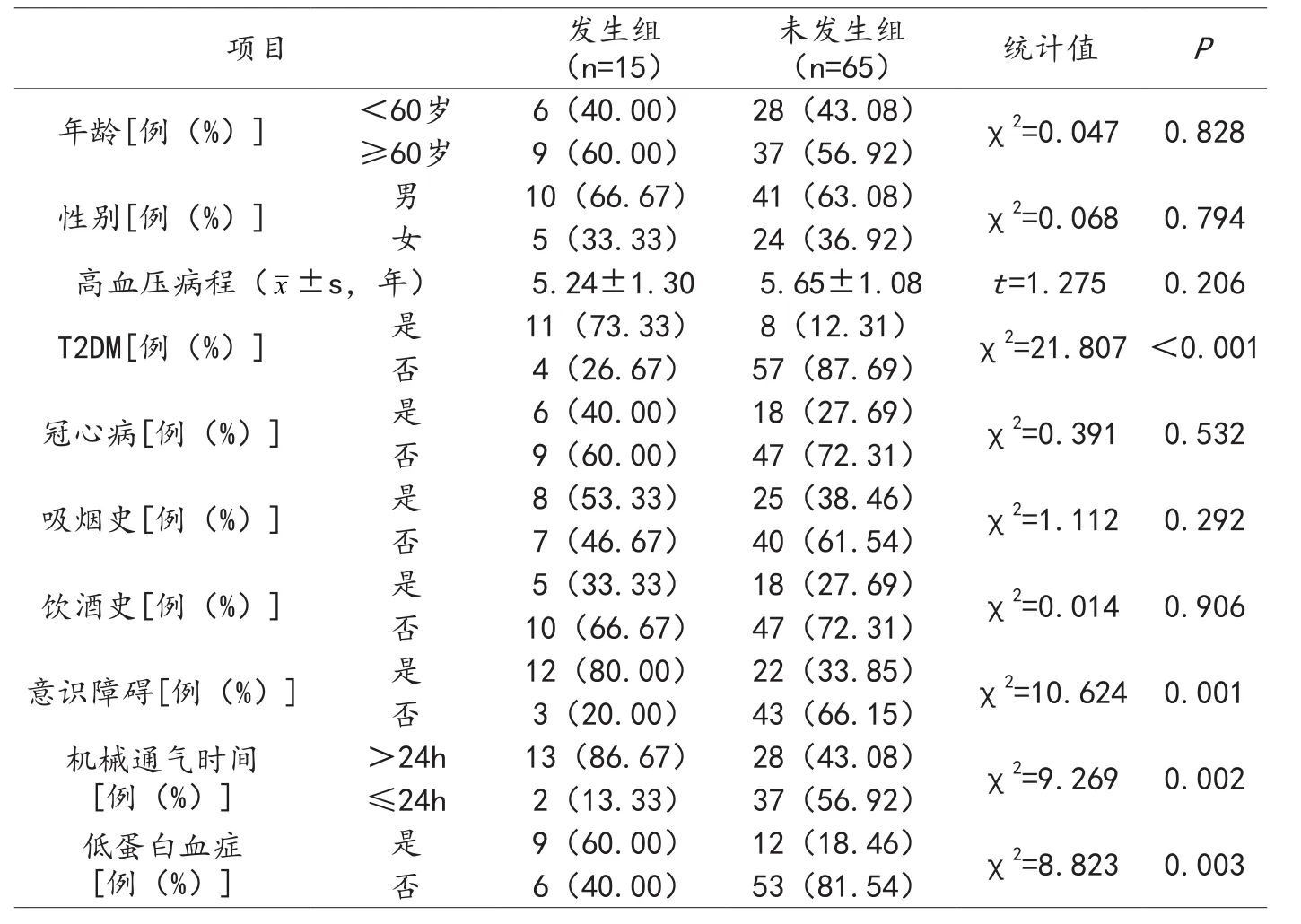
表1 两组基线资料对比
2.3 高血压基底节脑出血患者术后并发肺炎的Logistic回归分析 将2.2中对比差异有统计学意义的变量作为自变量并赋值,将高血压基底节脑出血患者术后并发肺炎情况作为因变量(1=发生,0=未发生),见表2。经Logistic回归分析,结果显示,T2DM、意识障碍、机械通气时间>24h、低蛋白血症是导致高血压基底节脑出血患者术后并发肺炎的影响因素(OR>1,P<0.05)。见表3。

表2 自变量赋值说明
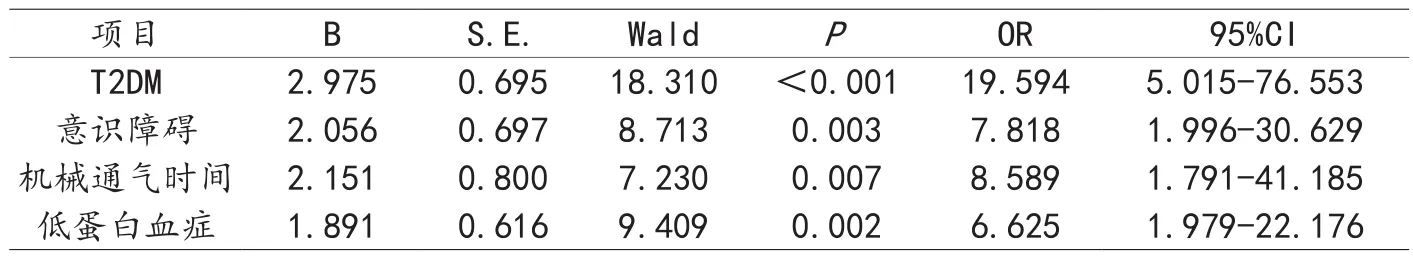
表3 单项Logistic回归分析
3 讨论
高血压基底节脑出血主要因血压增高、颅内动脉血管壁异常所致,而情绪激动、用力等因素均可诱发该病,导致颅内血管出现病理性改变,引发脑实质内出血[9]。经手术治疗后,患者预后受应激、炎症等因素影响,致残率、病死率较高。因此,为降低患者病死率,临床需寻求有效措施进行干预。研究表明,肺炎是导致脑部手术患者病死的主要原因[10]。因此,为促进患者康复进程,探寻影响其术后并发肺炎的相关因素是十分必要的。
本研究结果显示,80例患者中,有15例术后并发肺炎,占18.75%,可见高血压基底节脑出血患者术后肺炎发生率较高,临床需予以重视。经Logistic回归分析显示,T2DM、意识障碍、机械通气时间>24h、低蛋白血症是导致高血压基底节脑出血患者术后并发肺炎的影响因素。分析原因在于,T2DM:T2DM患者血糖多处于高水平状态,加之胰岛素抵抗,导致患者血糖水平控制不佳。人体血糖水平较高,可导致体内血液处于高渗状态,进而对中性粒细胞的吞噬、杀菌能力造成影响,导致人体免疫力降低,术后极易受病原菌侵袭,并发肺炎[11]。对此建议,针对合并T2DM的患者,需于术前采取有效措施控制血糖水平,术后需定期检测患者血糖水平,以便及时进行有效干预。意识障碍:存在意识障碍的患者脑部出血形成的血肿较大,导致其压迫周围神经组织、血管较严重,脑部功能损伤程度较大,病情较严重,预后较差,发生肺炎风险较大[12]。另一方面,存在意识障碍者,气道壁纤毛功能减弱,导致其咳嗽反射性较差,人体排痰功能较差,易出现吞咽障碍、误吸等情况,导致患者无法及时排出气道异物,大大增加肺炎风险[13]。对此建议,临床需加大对意识障碍患者的监护,尤其是肺部管理,定时协助患者进行排痰处理,减少肺部感染。机械通气时间:机械通气会破坏人体气道防御功能,促使外界环境与下呼吸道直接接触,同时还可导致附着于气管套管上的细菌进入呼吸道,引发肺炎;另一方面,机械通气时间越长,支气管纤毛受损风险越高,可影响气道的排痰能力[14]。对此建议,患者在进行机械通气时,护士需重视对管路的消毒、湿化处理,在满足脱机条件时,尽快脱离机械通气,减少对患者气道的损伤。低蛋白血症:白蛋白水平较低提示患者营养状态较差,此时患者抵抗力较弱,经手术创伤后极易出现其他并发症;同时,人体白蛋白、球蛋白的减少,可导致人体免疫力下降,患者肺部感染风险较高[15]。对此建议,临床需重视患者白蛋白水平变化,为患者补充营养,确保其营养状态良好,必要时可进行人血白蛋白补充,以增强其抵抗力。
综上所述,高血压基底节脑出血患者术后并发肺炎可能与T2DM、意识障碍、机械通气时间、低蛋白血症等因素有关。
