支气管肺发育不良患儿出生时的风险因素分析
2023-01-03丘明华梁玉美蓝锦云孟子达邱雁青周威威
丘明华 梁玉美 蓝锦云 孟子达 邱雁青 周威威
随着围产医学技术快速发展,早产儿存活率得到显著提高,早产的众多严重并发症发生率逐渐下降,但支气管肺发育不良(bronchopulmonary dysplasia,BPD)的发生率反而呈现出逐年上升的趋势[1]。早产儿BPD 的发生主要由不成熟肺组织的肺损伤和损伤后异常修复所致,患儿表现出不同程度的氧依赖。BPD 又称为早产儿慢性肺病,其疗程长、费用高且有较高死亡风险,多数学者认为降低其高发病率可能是改善极低出生体质量儿(very low birth weight,VLBW)和超低出生体质量儿(extremely low birth weight,ELBW)预后的关键。临床上防治早产儿BPD 主要以产前激素、肺表面活性物质、无创通气、咖啡因、维生素A、营养支持及液体限制等方案联合应用,但其效果并不理想,BPD 发生率仍居高不下[2-3]。因此,笔者期望通过探讨BPD 患儿出生时的风险因素,能够为BPD 产前教育与管理的后期标准制定提供借鉴。
1 资料与方法
1.1 一般资料
选取2016 年12 月—2021 年12 月在右江民族医学院附属医院新生儿重症监护病房住院治疗,且胎龄(gestational age,GA)<32 周的195 例早产儿作为研究对象,根据2018 年Rosemary 标准[4],分为149 例非BPD 组和46 例BPD 组。本研究征得家长知情同意,并通过右江民族医学院附属医院伦理委员会批准。
纳入标准:(1)GA<32 周。(2)出院时纠正GA ≥36 周。(3)入院时间<生后24 h。(4)出院时能自行完成奶量并耐受。(5)住院资料完整。
排除标准:(1)先天性畸形:气管食管瘘、膈疝、复杂性先天性心脏病等(动脉导管未闭、房间隔缺损、室间隔缺损除外)。(2)遗传代谢性疾病或染色体异常。(3)存在外科疾病转至外科治疗。(4)入院时间≥生后24 h。(5)住院期间死亡。(6)自动出院,临床资料不完整者。
1.2 方法
1.2.1 临床特征 收集患儿一般临床资料,包括性别、GA、出生体质量(birth weight,BW)、分娩方式、胎儿数量,以及母亲胎膜早破、妊娠期高血压和产前激素使用情况,比较两组患儿出生时临床特点。
1.2.2 早产儿BPD 定义 BPD(2018 年Rosemary 标准[4]):GA<32 周的早产儿,伴有影像学证实的持续性肺实质病变,纠正GA 至36 周时至少连续3 d 需要呼吸支持和FiO2才能维持血氧饱和度0.90~0.95。
1.3 观察指标
性别、GA、BW、小于胎龄儿、剖宫产、多胎、产前激素使用、胎膜早破、窒息史及母孕高血压。
1.4 统计学方法
用SPSS 26.0 统计学软件进行数据分析,正态分布资料:计数资料以n(%)表示,行χ2检验,计量资料以()表示,行t检验。偏态分布资料采用7 5% 置信区间,以M(Q1,Q3)表示,用曼-惠特尼U检验;P<0.1 进入Logistic 回归分析。P<0.0 5 则差异有统计学意义。
2 结果
2.1 一般资料
符合纳入标准早产儿共195 例。其中BPD 组46 例(男性35 例,占比76.09%),GA<28 周有12 例,28~29 周5 例,29~30 周7 例,30~31 周10 例,31~32 周12 例;BW<1 000 g 有12 例,1 000~1 500 g 有25 例,>1 500 g 有9 例。非BPD 组149 例(男性86 例,占比57.72%),GA<28 周有6 例,28~29 周27 例,29~30 周28 例,30~31 周49 例,31~32 周39 例;BW<1 kg 有4 例,1~1.5 kg 有101 例,>1.5 kg 有44 例。
2.2 早产儿发生BPD 的单因素分析
两组间男性、GA 及BW 差异有统计学意义(P<0.05)。两组间小于胎龄儿、剖宫产、多胎、产前激素使用、胎膜早破、窒息史,母孕高血压差异无统计学意义(P>0.05),见表1。
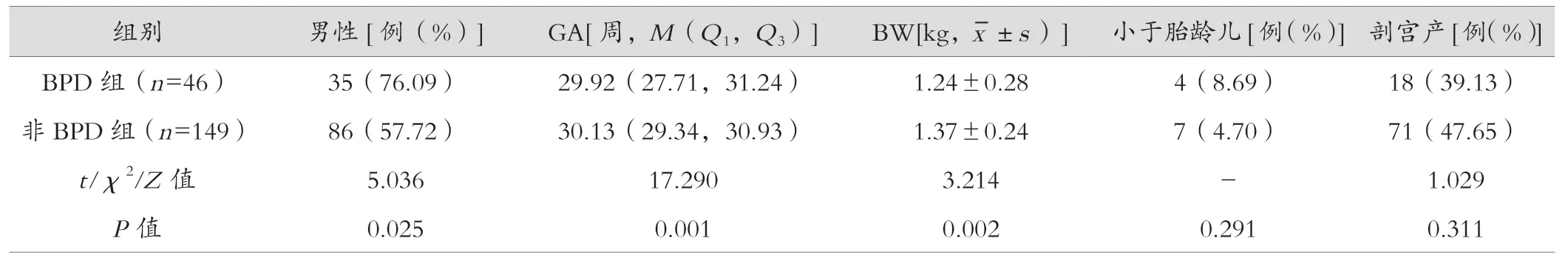
表1 早产儿发生BPD 的单因素分析
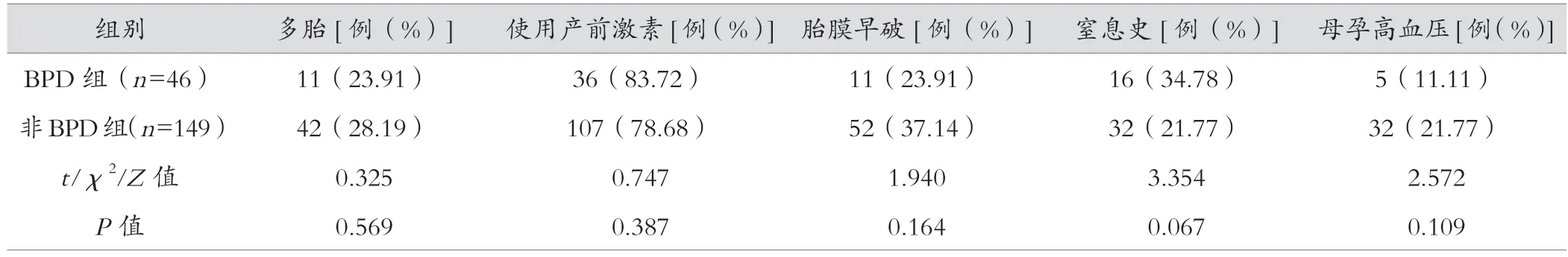
表1 (续)
2.3 早产儿发生BPD 的Logistic 回归分析
以早产儿发生BPD 作为因变量,男性、GA、BW 及窒息史为自变量进入Logistic 回归分析,赋值包括:男性为1,女性为2,窒息为1,无窒息为2,GA、BW 未予赋值。Logistic回归分析结果显示:男性(OR:2.403,95%CI:1.074~5.378,P=0.033)、GA(OR:1.588,95%CI:1.135~2.222,P=0.007)、BW(OR:2.075,95%CI:1.095~3.931,P=0.025)是早产儿BPD 发生的独立危险因素,见表2。
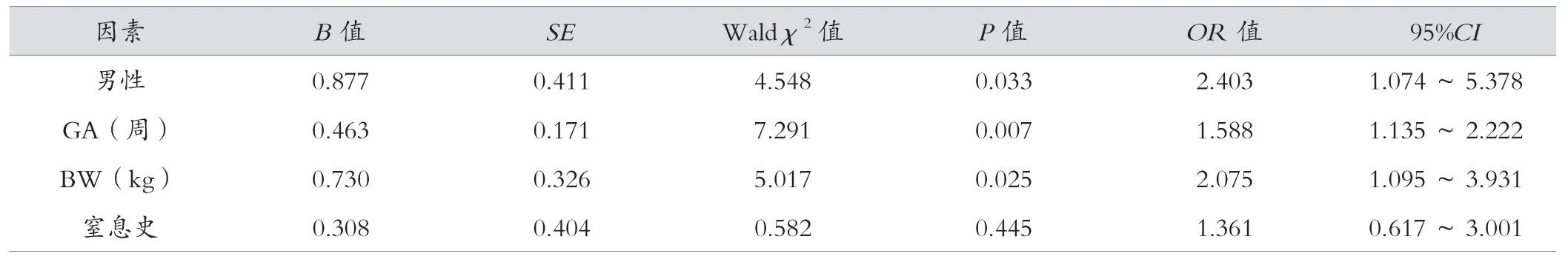
表2 早产儿发生BPD 的Logistic 回归分析
3 讨论
2012 年世界卫生组织报告显示,全球每年约出生1 500多万早产儿,占出生总人口的10%,其中中国早产儿出生率为7.1%[5]。近年来,随着早产儿救治技术不断发展,早产儿的坏死性小肠结肠炎、晚发型败血症、重度颅内出血、脑室周围白质软化、重度早产儿视网膜疾病等严重并发症的发生率均出现一定程度的下降,但BPD 发生率却呈现逐年上升[6]。一项全球性BPD 发病率的系统文献报道,BPD 全球发生率范围在10~89%,欧洲为10~73%,北美为18~89%,亚洲为18~82%,大洋洲为30~62%,并且GA 越小的BPD 发病率越高[7]。我国对于BPD 发生率的多中心研究在不同时间段差异比较大,波动在19.3~72.2%,考虑与VLBW/ELBW 患儿的救治率密切相关,因为在早期得不到及时救治的患儿并不纳入BPD 流行病学统计[8]。根据本次研究的一般资料所示,右江民族医学院附属医院2016 年12月—2021 年GA<32 周的早产儿BPD 总发生率为23.59%(46/195),并且GA 越小、BW 越低的BPD 发生率越高,其中孕28 周以下早产儿BPD 发生率甚至高达66.66%(12/18),BW<1 kg 的BPD 发生率有75.00%(12/16),与目前报道相似[8]。因此,笔者认为随着早产儿存活率的提高,进一步增加了BPD 被发现的可能性,并被纳入统计,使得BPD 总发生率呈现出逐年上升趋势,由此推测出低出生GA 及低BW 会增加早产儿发生BPD 的风险,与本次研究及相关报道一致[7]。当然,部分合并有先天性畸形、遗传代谢性疾病或染色体异常及严重外科疾病的患儿已被排除在外,且本次研究并未纳入诊断BPD 前自动出院或死亡病例,因此理论上本院BPD 发生率的实际值会更大。
笔者分析资料后发现,早产儿BPD 发生风险与性别密切相关,BPD 组男女比例达到3.2:1(35/11),非BPD 组男女比例为1.3:1(86/63),Logistic 回归分析显示:男性(OR:2.403,95%CI:1.074~5.378,P=0.033)是早产儿发生BPD 的独立风险因素,与目前报道一致[9]。有学者认为BPD 患儿的性别差异与肺部的抗氧化应激、抗炎症反应、抑制肺血管生成紊乱及内皮-间质转换等多个生理病理过程有关,也可能与性激素水平有关,但具体机制并不明确[10-11]。Laube 等[12]发现男性在呼吸系统疾病中处于劣势,新生儿期有肺部疾病的男性更有可能需要呼吸支持,其中呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)发生率几乎是同GA 女性的2 倍(1.7:1),且直至1 岁时这种肺功能差异仍然持续存在。王邑尘等[13]发现男性肺发育相较于女性肺发育更为延迟,可能与雄激素水平有关,因为雄激素会影响胎儿支气管树形成、肺泡发育及免疫细胞功能的成熟。Alur[14]认为,早产儿生后早期肺功能的性别差异可能是由于男胎肺发育相对延迟所造成,特别是与肺表面活性物质(pulmonary surfactant,PS)的产生和成熟障碍有关。近期有学者对BPD 动物模型研究后表明,予雄性幼鼠雄激素抑制剂干预后肺损伤程度会减轻,肺发育及细胞凋亡相关的微小RNA 水平较对照组差异有统计学意义,而予雌性幼鼠应用激素抑制剂干预后肺损伤反而加重[15-16]。不仅如此,一项纳入707 例的前瞻性、多中心研究发现,男性同样与BPD 严重程度相关,男性(OR:3.02,95%CI:1.30~7.46)是早产儿发生严重BPD 的危险因素[17]。因此,笔者认为男性早产儿发生BPD 风险更大。
Logistic 回归分析表明,GA(OR:1.588,95%CI:1.135~2.222,P=0.007)、BW(OR:2.075,95%CI:1.095~3.931,P=0.025)是早产儿发生BPD 的独立危险因素,与目前报道一致[18]。肺发育包括胚胎期、假腺体期、管期、囊状期和肺泡期,BPD 通常发生在肺泡期,而肺泡期始于妊娠晚期,低GA 及低BW 患儿肺泡发育往往不成熟,使得患儿肺顺应性低而容易发生肺损伤,而肺损伤正是BPD 关键的病理生理机制之一[19]。胎儿PS 合成与分泌有明显时间依赖性,在妊娠24 周时才可以检测到PS 分泌,妊娠30 周左右胎儿进入囊状期后PS 开始分泌到气管腔内,妊娠34 周以内的早产儿其PS 合成可能不足,而PS 不足会增加早产儿对辅助通气的依赖,增加BPD发生率[13]。其次,GA 越小的早产儿室管膜下胚胎层生发基质发育越不完善,使得患儿各器官功能不成熟,生后更容易受NRDS、肺炎、败血症、长时间机械通气、先天性心脏病、动脉导管未闭等影响,而这些同样是BPD 的高危因素[2,20-21]。周雨露等[22]发现,GA 越小的BPD 发生率越高,可能与NRDS的发病率及呼吸机使用率有关。仲秀丽等[23]对2 098 例早产儿相关并发症进行研究后发现,GA 越小的患儿发生新生儿肺炎、NRDS 的可能性越高。BW 与GA 有密切联系,低GA 患儿往往合并低BW,两者存在显著相关性,低BW 患儿器官脏器成熟度同样更低,新生儿肺炎、NRDS 等BPD 主要风险发病率同样更高,住院时间会更长[22,24]。张腾伟等[25]发现VLBW 患儿的25-羟维生素D3 低表达及血浆中性粒细胞明胶酶相关载脂蛋白高表达,而两者与BPD 发生存在明显相关性。雷巧玲等[26]发现氨基末端脑钠肽前体在VLBW、ELBW 中显著升高,且与BPD 严重程度有关。因此,笔者认为低GA 及低BW 患儿生后发生BPD 的风险更大。
综上所述,男性、低出生GA 及低BW 会增加早产儿发生BPD 风险。减少BPD 发生风险是降低其高发病率的重要措施,母孕期接受规范指导是减少低GA 及低BW 分娩的一项重要保障,母孕保健应该得到重视。早产儿在多种疾病中存在性别差异,但目前仍缺少对性别的关注,针对性别差异的机制研究有机会为BPD 高风险患儿个体化管理提供借鉴。
