老年髋部骨折术后早期伸膝康复训练对下肢功能恢复的影响
2022-12-29吴晓尉黄丽萍洪俊轩
吴晓尉 黄丽萍 洪俊轩
厦门市同安区中医医院骨伤科,福建厦门 361100
全世界每年约有160 万老年人发生髋部骨折,老年人髋部骨折后的治疗与术后康复已成为临床热点问题[1,2]。研究表明,髋关节骨折患者患肢的膝关节伸展力量不足健侧肢体的50%[3]。由于骨折肢体力量及形体活动能力的下降,导致其身体功能丧失,严重影响患者的生活质量,且再次跌倒和骨折的风险随之升高,患者心理情绪方面的消极影响将进一步增加髋部骨折后病死率[4,5]。髋部骨折术后治疗的总体目标是使患者恢复患肢肌力和步行能力,达到骨折前的活动水平,但最佳治疗方法仍未确定[6]。有研究证明结构化运动干预措施对术后活动能力具有明显改善作用[7]。本研究拟探讨老年髋部骨折术后早期进行伸膝康复训练对下肢功能恢复的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2016 年3 月至2019 年3 月于厦门市同安区中医医院接受手术治疗的138 例老年髋部骨折患者纳入研究。纳入标准:①年龄>60 岁;②因股骨粗隆间骨折或股骨颈骨折住院并接受手术治疗者;③受伤至手术时间<2 周;④骨折前平均日常生活活动(activity of daily living,ADL)评分>70 分;⑤所有患者临床资料完整。排除标准:①高能量损伤、多处骨折或合并多发伤者;②病理性骨折、合并严重消耗性疾病者;③伴严重慢性阻塞性肺疾病、肺心病等内科疾病者;④因精神问题或依从性差不能配合完成康复医嘱者;⑤伴下肢神经功能受损者。采用随机数字表法将其分为试验组(n=70)和对照组(n=68)。所有患者均以书面形式被告知具体研究内容,并签署知情同意书,研究方案经厦门市同安区中医医院科研伦理委员会审核通过(批件号:SJ-145)。
1.2 研究方法
对照组:采用多模式快速训练,包括术后第1~3 天和每周2~5 次的日常常规物理治疗计划(不包括力量训练)。具体训练方案如下:①术后第1 天进行床上踝泵活动及股四头肌主动收缩训练(患者疲劳即停止训练),床边坐立20min,2 次/d;②术后第2 天,床上活动同上,床边坐立40min,3 次/d,可下地原地活动1min(以患者疼痛耐受为限);③术后第3 天,床上活动同上,床边坐立1.5h,3 次/d,可在助行器辅助下步行100~150m(以患者疼痛耐受为限),2 次/d;④术后第4~6 天,可协助患者进行床边至椅子转移,并能自主从坐位站起,在康复病房进行爬楼梯训练,在助行器辅助下步行200m(以患者疼痛耐受为限),3 次/d。
试验组:在原有传统康复训练的基础上,住院期间进行早期伸膝力量训练,具体方法如下:①患者坐在床边,臀部和膝盖弯曲90°,双手放在床垫上支撑,患者骨折侧肢体与地板之间没有接触。将健侧足部放在矮凳上;②患者在没有任何训练负荷的情况下,对双侧肢体分别进行5 次膝关节伸屈活动;③在骨折肢体的踝关节周围系一个与患者相匹配的重量袖带,将患者患侧膝关节被动伸直,保持约2s,然后在3s 内将小腿降到垂直位置,重复向心收缩3s;患者以所需的速度不断重复这项运动,直到疲劳为止,即不能进行完整的膝关节伸展或维持速度。
1.3 评价指标
两组患者分别于术后2 周、3 个月、6 个月及末次随访记录股四头肌力量、股骨近端Singh 指数、髋关节Harris 评分、ADL。①股四头肌力量测定:即患者在姿势正确的情况下仅能完成1 次伸膝的最大重量。② Singh指数:是一种通过X 线片测量股骨近端骨小梁吸收消失情况的指标,根据压力骨小梁及张力骨小梁分布及骨质疏松情况下先后消失的顺序进行分级,主要分6 级,级数越低,骨质疏松程度越严重。③髋关节Harris 评分:主要包括疼痛、功能、畸形和活动度4 个方面,总分100 分,≥90 分为优良,80~89 分为较好,70~79 分为尚可,<70分为差。④AD L:通过改良Barthel 指数(modified Barthel index,MBI)进行评分,MBI 主要包括大便控制、膀胱控制、进食、穿衣、如厕、个人卫生、洗澡、转移、行走、爬楼梯10 项内容,根据自主和帮助程度(完全独立、少量帮助、中等帮助、大量帮助、完全依赖)进行评价,总分100 分。100 分为完全自理,71~99 分为轻度功能缺陷,46~70 分为中度功能缺陷,21~45 分为严重功能缺陷,0~20分为极严重功能缺陷。
1.4 统计学方法
采用SPSS 21.0 统计学软件对数据进行处理和分析。计数资料以例数(百分率)[n(%)]表示,比较采用χ2检验或Fisher 确切概率法,计量资料以均数±标准差()表示,组间不同时间节点比较采用t检验,组内各时间点比较采用单因素方差分析。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者的基线资料比较
两组患者的年龄、性别、骨折类型、骨折前ADL评分、体质量指数(body mass index,BMI)及术前骨密度比较,差异均无统计学意义(P>0.05),见表1。
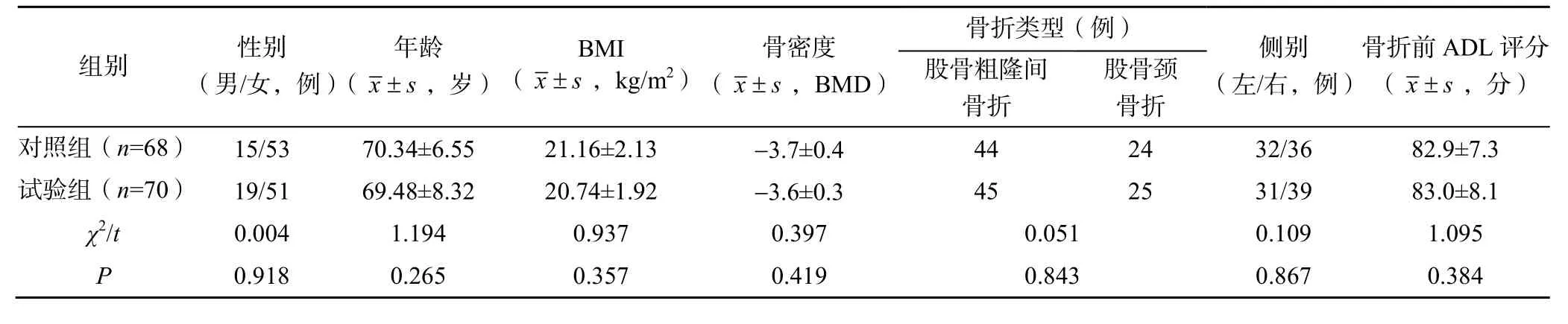
表1 两组患者的基线资料比较
2.2 两组患者治疗后的股四头肌力量比较
术后,两组患者的股四头肌力量逐渐恢复,术后2 周、3 个月、6 个月及末次随访时,试验组患者的股四头肌力量均显著高于对照组(P<0.05),见图1。
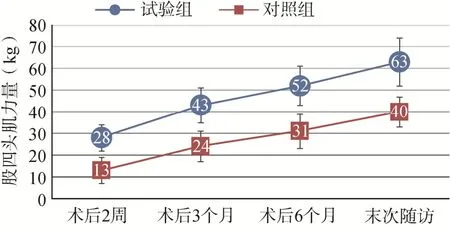
图1 两组患者治疗后的股四头肌力量比较
2.3 两组患者治疗后的股骨近端Singh 指数比较
术后2 周、3 个月、6 个月及末次随访,试验组患者的患侧股骨近端Singh 指数均显著高于对照组(P<0.05),见表2。
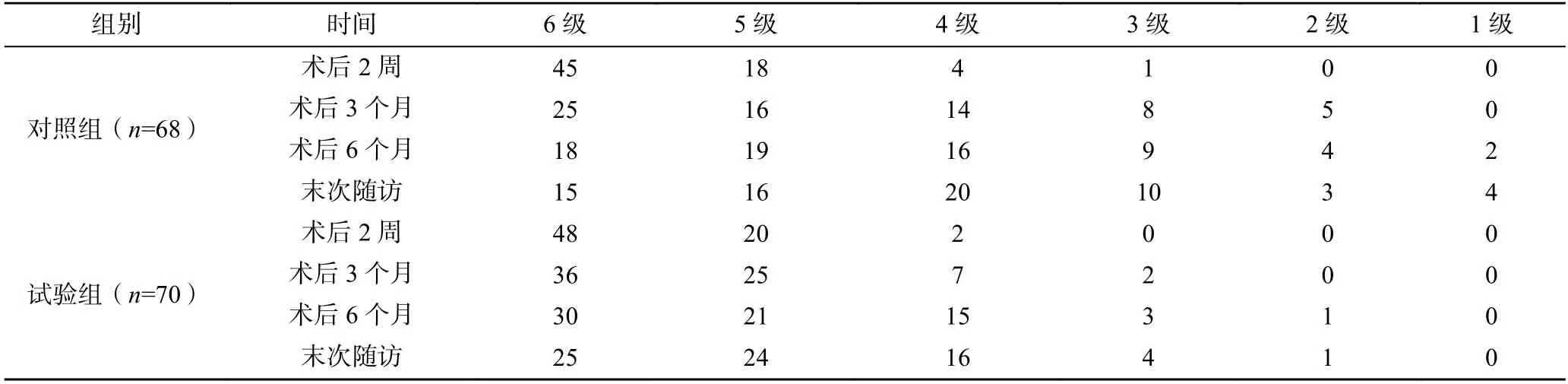
表2 两组患者治疗后的股骨近端Singh 指数比较(例)
2.4 两组患者治疗后的髋关节Harris 评分比较
两组患者治疗后的髋关节Harris 评分逐渐上升,术后2 周、3 个月、6 个月及末次随访时,试验组患者的髋关节Harris 评分均显著高于对照组(P<0.01),见表3。
表3 两组患者治疗后的髋关节Harris 评分比较(,分)
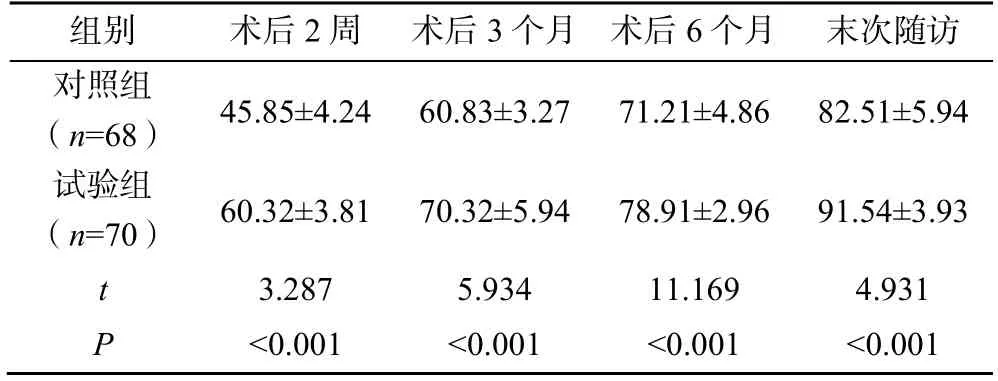
表3 两组患者治疗后的髋关节Harris 评分比较(,分)
2.5 两组患者治疗后的MBI 比较
两组患者治疗后的ADL 逐渐提升,术后2 周、3 个月、6 个月及末次随访时,试验组患者的MBI均显著高于对照组(P<0.05),见表4。
表4 两组患者治疗后的MBI 比较(,分)
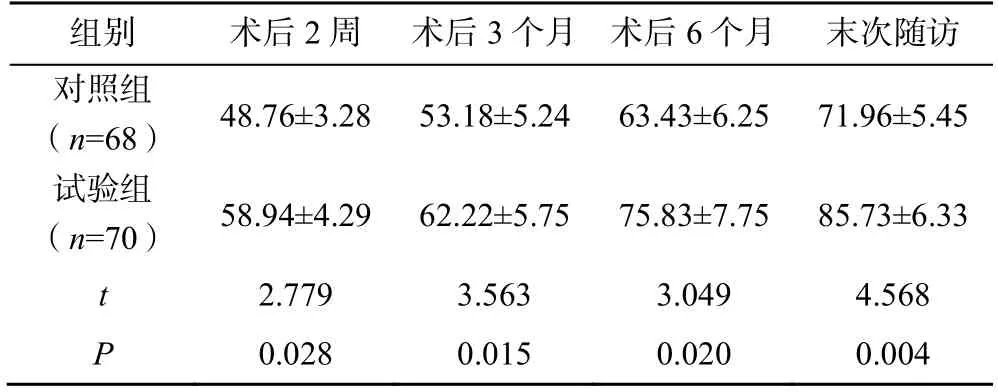
表4 两组患者治疗后的MBI 比较(,分)
3 讨论
髋部骨折多见于65 岁以上的老年患者,多为跌倒间接暴力所致,髋部骨折是老年患者所遭受的最严重的创伤之一。行动能力的丧失、并发症的发生及死亡是髋部骨折患者最常见的预后。研究结果显示,入院后24~48h 内进行髋部骨折手术可降低病死率、减少并发症和缩短住院时间[8,9]。然而,骨折术后患者活动能力丧失,可继发肌肉萎缩、严重骨质疏松、坠积性肺炎等并发症,患者生活质量明显下降。因此,髋部骨折术后规范化的康复方案是恢复患者生活能力、预防术后并发症、降低病死率最有效的方法。Kronborg 等[10]研究发现,接受早期伸膝力量训练的患者往往在功能、认知和生活质量上得到更大的提升。老年髋部骨折患者在骨折术后8~12 周,接受常规护理理疗后,其患肢肌力及肌肉质量较健侧明显下降。有报道称,尽管经过数周的常规持续被动活动治疗,但手术肢体的力量仍明显低于非手术肢体。此外,老年患者髋部骨折后的1 年中,患肢的骨小梁结构改变和骨密度持续性降低[11]。与健侧相比,患肢术后骨干的骨丢失更为明显,尤其是总骨密度和皮质密度方面。本研究发现,术后早期进行伸膝力量康复训练可改善患侧肢体股骨近端Singh 指数,在一定程度上减缓髋部骨折术后骨量的丢失。
Lee 等[12]在一项Meta 分析中得出结论,对于髋部骨折老年患者术后早期进行患肢对抗阻力训练可明显改善患者的ADL、患肢肌力及行走平衡能力。本研究中,试验组患者在术后2 周、3 个月、6 个月及末次随访时的髋关节Harris 评分、ADL 均优于对照组。术后康复是影响手术疗效、患者功能恢复的重要部分,手术成功加上术后积极早期功能锻炼能让患者顺利恢复到伤前的生活状态。住院期间需配合医生拟定康复计划,并在康复治疗师的指导及督促下认真进行康复训练,同时需患者家属或护工辅助进行针对性力量训练,随着时间的推移,患肢肌肉力量逐渐恢复,为患者下地负重提供有利前提条件,从而提升患者进一步进行康复的信心及能力。
赵忠胜等[13]开发下肢可调负重支具运用于41 例股骨粗隆间骨折内固定术后患者的康复治疗,结果发现与常规康复组相比,支具组患者的视觉模拟评分法评分及髋关节Harris 评分在术后1 个月及3 个月均明显降低,并发症发生率更低。其结果证实髋部骨折患者术后早期下地负重可改善其髋关节功能,减少长期卧床引起的并发症,如肌肉萎缩、深静脉血栓、肺部感染等。同时,适当的应力刺激可促进骨折周围血肿机化及骨痂的形成重塑,利于骨折愈合[14]。Briggs 等[15]进行的骨折肢体抗阻力训练研究结果显示,患侧肢体肌肉质量明显改善。本研究中,通过早期伸膝力量训练可改善股四头肌肌力,为患者早期下地负重康复训练提供前提条件。
综上所述,老年患者髋部骨折术后早期渐进式力量训练是有效的康复方式,可提高患者髋关节功能及生活能力,改善生活质量。
