胎儿颈项透明层增厚的遗传学检测结果分析
2022-12-29毛晓婷施竞超梁妙玲
毛晓婷 施竞超 梁妙玲
1.金华市妇幼保健院遗传实验室,浙江金华 321000;2.浙江大学医学院附属金华医院检验科,浙江金华 321000
胎儿颈项透明层(nuchal translucency,NT)是指应用超声检查测量胎儿颈后部皮下无回声组织内液体的最大厚度,一般于妊娠11~13+6周、胎儿头臀长为45~84mm 时进行检测,是妊娠早期筛查胎儿畸形的一项重要指标[1]。染色体异常是导致胎儿畸形、自发性流产及死胎的主要原因。通过染色体核型分析能够检测胎儿染色体数目和结构是否发生改变,但受其分辨范围的局限,对一些微小缺失重复(一般默认为<10Mb)的片段无法识别。单核苷酸多态性微阵列芯片(single nucleotide polymorphism array,SNP-Array)检测技术能从分子水平准确定位染色体不平衡拷贝数变异(copy number variation,CNV),实现对整个人类基因组DNA 片段的判读,但对染色体的平衡性结构重排、低比例嵌合的诊断会有遗漏[2-4]。因此,联合染色体核型分析和SNP-Array 检测两项技术,能全面排查胎儿是否存在染色体畸变。本文回顾性分析223 例NT 增厚胎儿的染色体核型及SNP-Array 检测结果,探讨NT 增厚与染色体畸变之间的联系,为临床遗传咨询提供建议。
1 资料与方法
1.1 研究对象
选取2017 年5 月至2022 年6 月于金华市妇幼保健院因产前超声提示NT 增厚(≥2.5mm)而就诊的223 例孕妇为研究对象,孕妇年龄19~45 岁,孕17~23 周,NT 厚度2.6~8.4mm,经检查所有孕妇均无羊膜腔穿刺术禁忌证,在充分告知孕妇该检测项目的性质、重要性及风险后,孕妇自愿签署产前遗传学检测知情同意书,按照规范流程抽取孕妇适量羊水,随即送检进行胎儿染色体核型分析及SNPArray 检测。本研究经金华市妇幼保健院伦理委员会批准(批件号:QT024)。
1.2 方法
①染色体核型分析:在无菌环境下准确定位抽取30ml 羊水,分别注入3 支无菌离心管中,其中20ml羊水送往实验室进行分线接种、培养,6~8d 后待贴壁细胞达到收获标准后,经秋水仙素作用、胰酶消化、低渗、固定、滴片、显带等各项步骤完成整个染色体制备过程。随后每例样本随机计数至少30 个分裂象,若遇嵌合体则增大计数范围,最后选择5 个带纹清晰的分裂象进行核型分析。根据细胞遗传学检查及《人类细胞遗传学国际命名体系(2016)》进行相应描述。② SNP-Array 检测:将采集的10ml羊水样本委托北京贝康医学检验所检测,该所经过提取样本DNA、DNA 扩增、片段化、标记、使用Affymetrix CytoSan 750K Array 芯片进行加载检测完成系列操作步骤,后续实验数据分析由ChAS 软件完成,最终通过查询常用公共数据库,依据最新判读标准对检测结果进行解读。③随访:电话随访并记录孕妇妊娠结局。
1.3 统计学方法
使用Excel 表格对初始数据进行录入和整理,采用SPSS 22.0 统计软件对数据进行分析处理。计数资料以例数(百分率)[n(%)]描述,组间比较使用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 染色体核型分析结果
223 例NT 增厚的孕妇中,胎儿染色体核型分析异常42 例(18.8%),其中非整倍体数目异常32 例(76.2%),结构异常7 例(16.7%),嵌合体3 例(7.1%)。在非整倍体数目异常的胎儿中,21-三体综合征所占比例最大,为87.5%(28/32)。36 例核型分析异常结果与SNP-Array 检测结果相符,另有6 例不符,见表1。
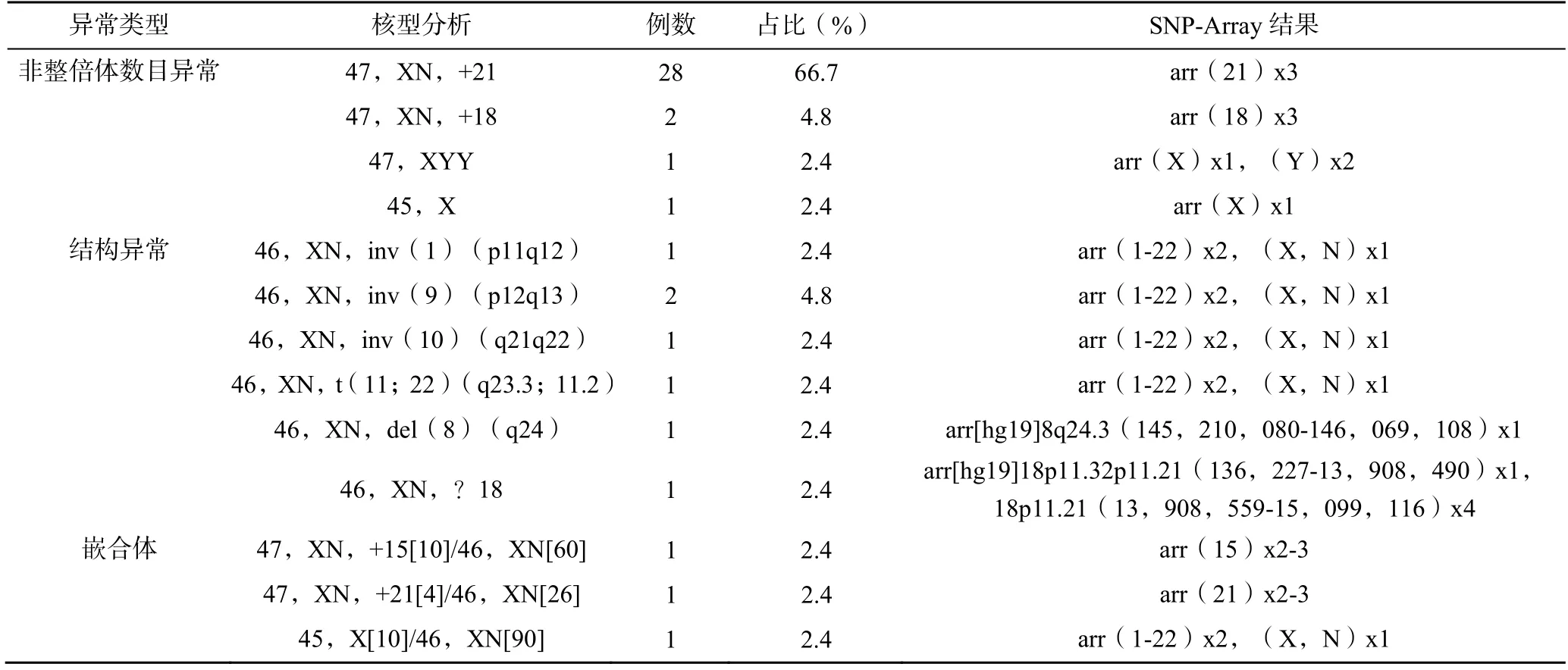
表1 42 例NT 增厚胎儿异常核型及SNP-Array 检测结果
2.2 SNP-Array 检测结果
SNP-Array 检测结果异常50 例(22.4%),其中36 例与染色体核型分析结果一致,包括非整倍体数目异常32 例(64.0%),结构异常2 例(4.0%),常染色体数目异常嵌合2 例(4.0%)。在染色体核型分析结果正常的胎儿中,额外发现14 例胎儿染色体有微缺失或微重复,见表2。通过遗传咨询,14 例孕妇中有9 例选择进行夫妻双方验证,以判断该片段的缺失或重复是由遗传而来或新发突变,结果显示6 例遗传自夫妻一方,3 例为新发突变。异常基因片段遗传自夫妻一方的6 例孕妇,因其夫妻双方无特殊表型,综合考虑之后,决定继续妊娠。截止至发稿日,该6 例孕妇均已顺利生产,所产婴儿均无特殊面容,睡眠、吃奶等各行为动作无异常。
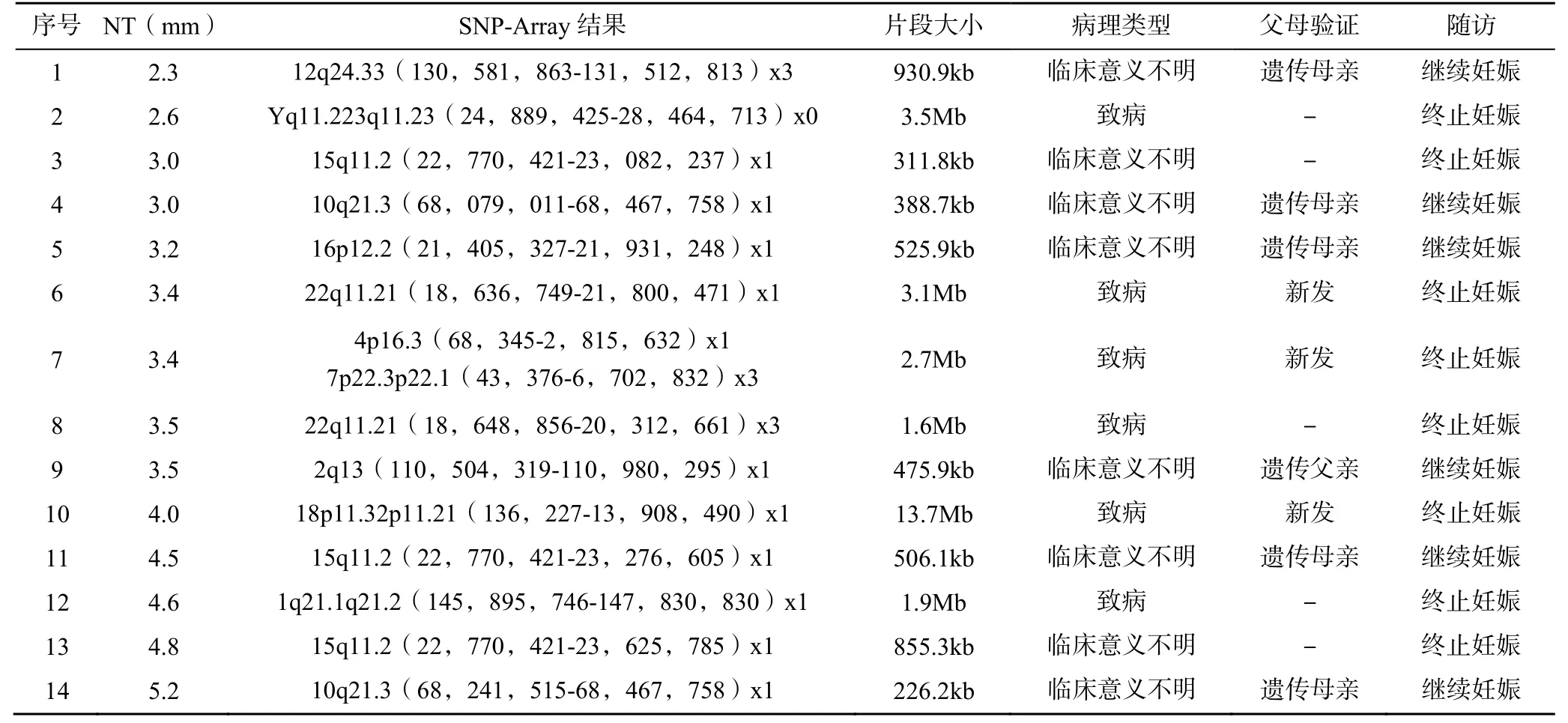
表2 14 例核型正常的SNP-Array 检测结果
2.3 不同NT 值胎儿核型分析和SNP-Array 检测结果
根据NT 值将223 例孕妇分为6 组,不同厚度区间胎儿核型分析与SNP-Array 检测结果见表3。随着NT 值增大,其异常检出率有上升趋势。但两种方法的染色体异常检出率在不同NT 值间比较,差异均无统计学意义(P>0.05)。
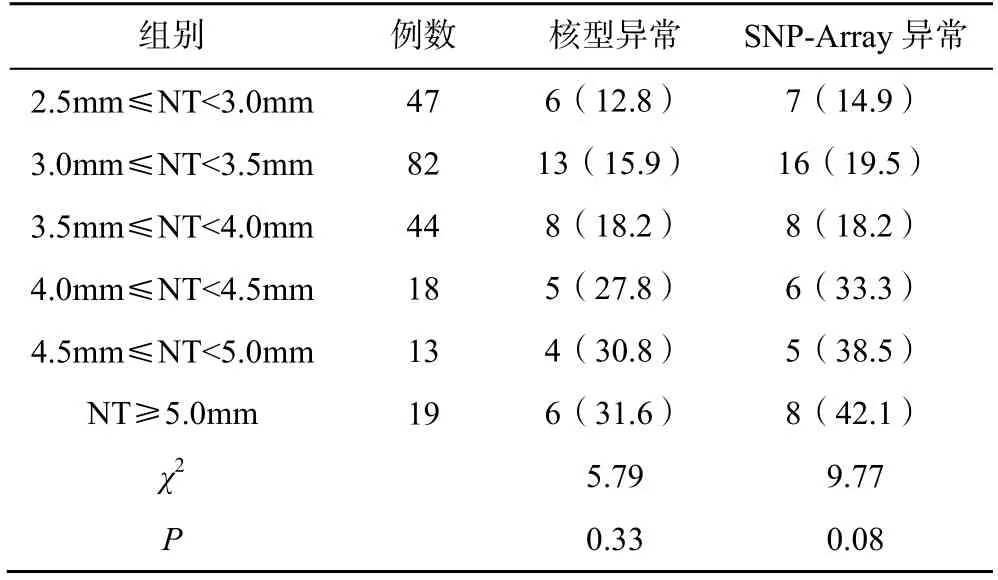
表3 不同NT 值胎儿核型分析与SNP-Array 检测结果比较[n(%)]
2.4 单一NT 增厚及结合其他异常指标的核型分析与SNP-Array 检测结果
临床指征提示单一NT 增厚143 例,其中染色体核型分析异常17 例(11.9%),SNP-Array 检测异常22 例(15.4%);NT 增厚结合其他异常指标80 例,其中染色体核型分析异常25 例(31.3%),SNP-Array检测异常28 例(35.0%)。NT 增厚结合其他异常指标两种检测方法的染色体异常检出率均显著高于单一NT 增厚(P<0.01),见表4。
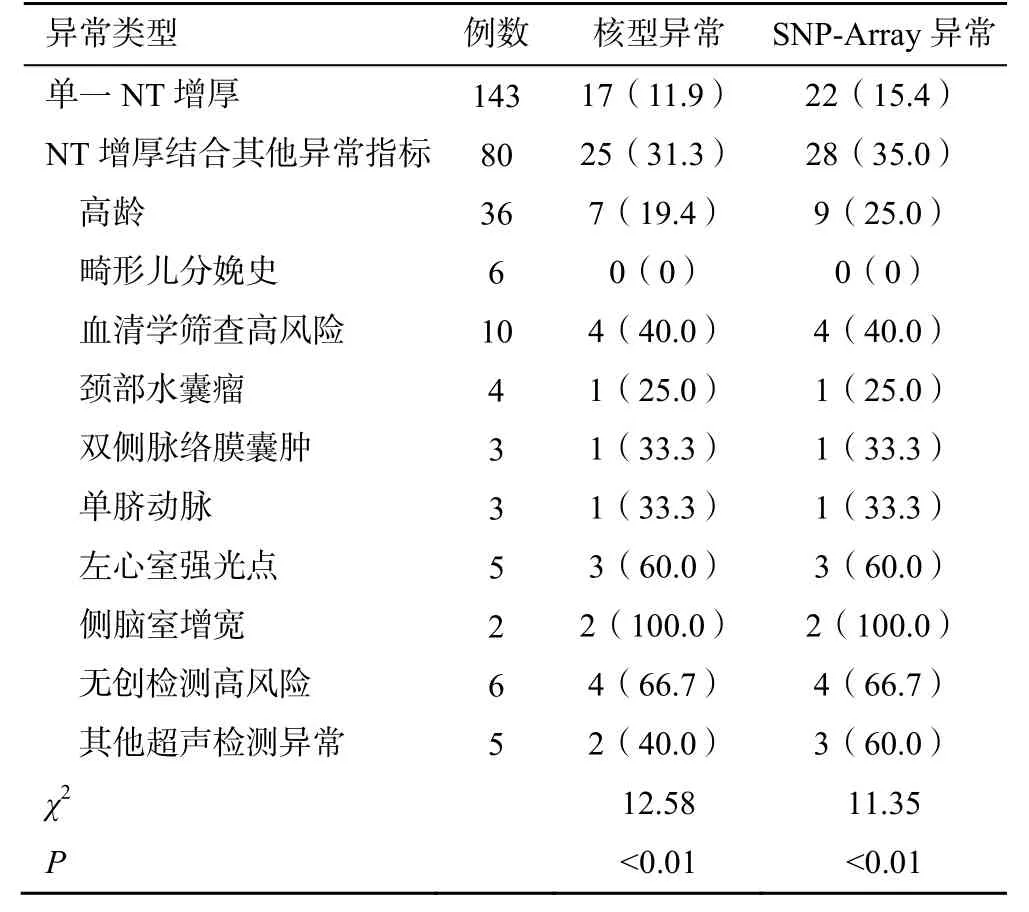
表4 单一NT 增厚及NT 增厚结合其他异常指标的胎儿核型分析与SNP-Array 检测结果[n(%)]
3 讨论
目前,我国每年出生缺陷患儿约占出生人口总数的5.6%[5],因此,产前诊断在控制人口出生缺陷方面发挥重要作用。妊娠早期NT 检查是早期排查胎儿畸形、降低出生缺陷的一项重要筛查方式[6]。通常以NT 厚度≥2.5mm 作为临界异常指标判断标准,而NT增厚的原因主要与胎儿发生染色体异常或非染色体异常引起的重大畸形及罕见病有关[7-9]。
在223 例NT 增厚的孕妇中,胎儿染色体核型分析异常42 例,异常检出率18.8%,SNP-Arr ay 检测异常50 例,异常检出率22.4%,染色体核型分析和SNP-Array 检测异常结果显示,非整倍体数目异常分别占76.2%和64.0%,超过半数,而非整倍体数目异常又以21-三体综合征占比最高。既往研究发现,多出的一条21 号染色体造成结缔组织疏松,且大量的透明质酸额外吸收水份加速液体积聚,从而导致NT增厚[10]。可见NT 增厚对21-三体综合征的提示具有重要价值[11,12]。
本研究发现有6 例染色体核型分析与SNP-Array检测结果不符,其中4 例核型分析提示1 号、9 号、10 号染色体发生臂间倒位,1 例11 号与22 号染色体相互易位,1 例性染色体低比例嵌合,但SNP-Array检测结果均为正常,说明芯片检测无法识别染色体平衡性结构重排(如易位、倒位、插入等)及低比例嵌合体[13]。常规染色体核型分析通过显带发现染色体是否存在数量或平衡性结构畸变,准确率高、价格相对便宜,被认为是胎儿染色体异常的诊断金标准,但其结果判断需要在细胞培养成功的基础上进行,且易受分析人员工作经验和主观判断的影响。因此借助SNP-Array 检测可印证染色体发生断裂及重接时有无遗传物质片段的改变,使检测结果更加精确。
本研究结果显示,在染色体核型分析结果正常的胎儿中,SNP-Array 检测额外发现14 例染色体存在微缺失或微重复,在比对了大量数据之后,发现6例为致病性,8 例为临床意义未明。在致病性病例中1 例牵涉Yq11.23 区段缺失,Y 染色体长臂AZFc 区段包括DAZ1/DAZ2、DAZ3/DAZ4,可导致男性无/少精子症;1 例4p16.3 区段缺失合并7p22.3p22.1 区段重复,4p16.3 区段的缺失与4p 部分单体综合征有关联,其主要临床表现为颅面部异常,出生前/后生长发育缓慢;1 例22q11.1q11.21 区段重复,是猫眼综合征的关键区域,会引发胎儿生长发育迟缓及心脏、肾脏等多器官发育畸形等;1 例18p11.32p11.21区段缺失,涵盖18p 缺失综合征区域,主要临床表现为智力低下,生长发育迟缓等;1 例1q21.1q21.2区段缺失,是1q21.1 缺失/重复综合征区域,其主要临床表现在器官发育缓慢、智力障碍等方面;还有1例是22q11.2 区段发生缺失,与22q11.2 缺失综合征有关,可引起免疫低下、心脏缺陷、发育缓慢等问题。染色体核型分析受其分辨率限制对染色体微小片段的异常检出能力极低,而SNP-Array 芯片检测在染色体微阵列分析技术的基础上,将样本DNA 和高密度覆盖SNP 和CNV 探针的基因芯片杂交,进行全基因组水平的染色体异常检测,能在亚显微水平检出较小片段的缺失、重复等异常,因其高通量、自动化、高分辨等特点,临床研究应用也愈发广泛,大大弥补了传统染色体核型分析的不足,降低漏检风险[14]。
本研究将223 例孕妇按照NT 值大小分为6 组,随着NT 值增大,染色体异常检出率上升,当NT 值≥5.0mm 时,染色体核型分析与SNP-Array 检测的异常检出率最高,分别为31.6%和42.1%,但组间比较差异无统计学意义,这与徐梅梅等[15]研究结论一致。单一NT 增厚时,染色体核型分析与SNP-Array检测的异常检出率分别为11.9%和15.4%;当NT 增厚与其他异常指标结合时,染色体核型分析与SNPArray 检测的异常检出率显著增高至31.3%和35.0%,显著高于单一NT 增厚。NT 增厚结合侧脑室增宽的孕妇染色体异常率达100%,NT 增厚结合左心室强光点、无创检测高风险的孕妇染色体异常率皆超过50%,由此推断侧脑室增宽可能是提示染色体异常的敏感指标,在后续数据量较为充分时可进一步探究。
综上所述,测量NT 值在胎儿染色体畸变的诊断中发挥重要作用,特别是NT 增厚与染色体非整倍体数目异常关系密切,染色体核型分析和SNP-Array检测在判断是否存在染色体异常时相辅相成,互补不足,两者联合检测能够提高异常检出率。
