标准化膳食方案应用于食管癌术后患者中的效果评价
2022-12-27曾苏华王敏连璐胡海霞
曾苏华 王敏 连璐 胡海霞
食管癌是全球第八大最常见的恶性肿瘤,也是癌症死亡的第六大最常见原因[1]。在过去的三十年中,食管癌的发病率一直在上升,尤其是在西方工业化国家食管腺癌患病人数迅速增加[2]。食管癌是指从下咽至食管为结合部位间原发于食管黏膜上皮的恶性肿瘤[3]。目前,手术治疗仍是食管癌患者的首选治疗方式。但研究显示食管癌术后患者存在反流、疲乏、进食困难、食欲下降等多种症状群[4],因此如何保证食管癌术后患者充足的营养摄入及能量供给至关重要。2020版《食管癌患者营养治疗指南》指出[5],食管癌是营养不良发生率最高的恶性肿瘤,建议对食管癌患者开展规范化的营养治疗。但目前国内外均没有专门针对食管癌患者围术期营养管理的治疗方案,且由于文化、地域差异,尚缺乏具体的食管癌患者术后各类营养素目标摄入量值,在日常能量需求方面也尚无准确的数据和确切的计算方法。因此,本研究依托三级甲等医院营养科的技术优势及多学科诊疗模式(multidisciplinary team, MDT),构建食管癌术后患者标准化膳食的具体内容并进行临床应用,以改善食管癌术后患者的营养状况,现报告如下。
1 对象与方法
1.1 研究对象
选取某三级甲等医院2020年7月—2021年6月确诊并行择期手术治疗的食管癌患者120例为研究对象,纳入条件:病理诊断为食管恶性肿瘤;年龄≥18岁;手术方式为胸腹腔镜联合食管癌根治术;患者及家属知情同意并自愿参与本研究。排除条件:有严重胃肠疾病或消化功能障碍;合并其他类型恶性肿瘤;有精神疾患史;因意外死亡或中途退出本研究者。按照组间基本特征具有可比性的原则分为对照组和观察组,各60例。所有患者均完成研究,对照组中男50例,女10例;平均年龄64.70±6.49岁;术中留置鼻胃肠营养管37例,留置空肠造瘘管23例。观察组中男48例,女12例;平均年龄65.23±8.29岁;术中留置鼻胃肠营养管40例,留置空肠造瘘管20例。两组患者基线资料比较,差异均无统计学意义(P>0.05)。本研究经医院伦理委员会审核通过。
1.2 营养护理方法
1.2.1 对照组 按胸外科食管癌术后常规措施进行营养护理,即手术当天禁食禁饮,给予全肠外营养支持,术后第1天经中心静脉补液500~3000ml,经营养管予5%葡萄糖及0.9%氯化钠注射液500~1000 ml以30 ml/h持续营养泵泵入,待患者肛门排气后采用百普力、能全力、康全力等成品制剂经鼻胃管或空肠造瘘管进行营养液补给,滴速按30~50 ml/h逐日递增,出院后则采用家属自制的营养液(如白米粥、牛奶、肉饼汤、鱼汤等类似食物)进行支持,直至营养管拔除。
1.2.2 观察组 采用自制的标准化膳食方案进行营养管理。由胸外科科主任和总协调护士长担任项目组长,分设医疗组(1名胸外科副主任医师)、护理组(1名全日制护理硕士研究生)、营养组(1名营养科副主任医师)等3名副组长。其中医疗组下设1名主治医师负责手术追踪与病情管理,1名主治医师负责开具医嘱及检测项目;护理组下设1名主管护师负责术后饮食宣教及营养指导,1名主管护师负责出院后饮食营养指导与追踪;营养组下设1名营养医师负责营养评估及营养方案制订,1名营养技师负责营养液的配置和发放。在实施干预前,课题组所有成员均接受食管癌饮食与营养相关知识培训,并要求熟悉此膳食方案的制作与实施过程。同时,医疗、护理、营养组每日各派1名小组成员负责临床数据收集与问题上报,小组副组长负责查检及原因分析,科主任和护士长负责质量控制及整体把控。最终的标准化膳食方案根据患者肿瘤部位、手术方式及留置管道类型,确定为经鼻胃肠营养管输入与经空肠造瘘管输入两种方式,具体内容如下。
(1)经鼻胃肠营养管输入组配方:术后当天通过中心静脉输注含葡萄糖、氨基酸、脂肪乳和电解质的溶液给予营养补充,术后第1天开始肠内营养,按照医院营养科专门配置的营养液进行序贯治疗。术后第1天:素乾200 ml×2+ (30%低脂+乳清15 g) 400 ml,液体量共计800 ml,营养液输注速率为50 ml/h;术后第2天:(30%低脂+乳清15 g)400 ml×2+(素乾+微量元素+水溶性维生素+脂溶性维生素)200 ml,液体量共1000 ml,营养液输注速率为50 ml/h;术后第3天:(50%低脂+乳清15 g) 400 ml×3,液体量共1200 ml,营养液输注速率为70 ml/h;术后第4天:(50%低脂+乳清15 g) 400 ml×2+ (50%均衡+乳清15 g)400 ml×2,液体量共1600 ml,营养液输注速率为100 ml/h;术后第5天:(75%低脂+乳清15 g)400 ml×2+ (75% 均衡 +乳清 15 g) 400 ml×2,液体量共1600 ml,营养液输注速率为120 ml/h;术后第6天 :(100%低脂+乳清15 g) 400 ml×1+(100%均衡+乳清15 g) 400 ml×3,液体量及输注速率同第5天;术后第7天:(100%均衡+乳清15 g) 400 ml×4,液体量共1600 ml,营养液输注速率为150 ml/h。以上营养液均为袋装提供,由医院营养技师负责配送至病房,每日现配现用,按术后第1天输注营养液800 ml、滴速50 ml/h的量及速率执行,而后逐日递增进行序贯治疗,后续无特殊者一直延用第7天的输注速度与量。出院时患者携带由营养治疗师根据个体化营养评估结果配制好的营养配方粉包回家,专职的营养技师及护理人员负责指导和教会患者及家属营养液配制方法,继续院外家庭营养支持,直至营养管拔除。
(2)经空肠造瘘管输入组配方:术后当天通过中心静脉给予营养补充,术后第1天开始肠内营养,按照营养科专门配置的营养液进行序贯治疗。术后第1天:益生菌150 ml+素乾200 ml×2,液体量共计550 ml,营养液输注速率为40 ml/h,益生菌、素乾输注速率为80 ml/h;术后第2天:益生菌150 ml+素乾200 ml×2,液体量及输注速率同第1天;术后第3天:益生菌150 ml+(素乾+微量元素+水溶性维生素+脂溶性维生素)200 ml+(30%短肽)400 ml,液体量共750 ml,营养液输注速率为60 ml/h,益生菌、素乾输注速率为80 ml/h;术后第4天:益生菌150 ml+(素乾+微量元素+水溶性维生素+脂溶性维生素)200 ml+(50%短肽)400 ml×2,液体量共1150 ml,营养液输注速率为80 ml/h,益生菌、素乾输注速率为100 ml/h;术后第5天:(益生菌+基畅)150 ml+(50%短肽)400 ml×3,液体量共1350 ml,营养液、益生菌输注速率分别为80 ml/h、100 ml/h;术后第6天:(益生菌+基畅)150 ml+(75%短肽)400 ml×3,液体量共1350 ml,营养液、益生菌输注速率分别为90 ml/h、100 ml/h;术后第7天:(益生菌+基畅)150 ml+(100%短肽)400 ml×4,液体量共1750ml,营养液、益生菌输注速率均为100 ml/h。以上营养液均为袋装提供,由医院营养科技师专门配送,后续无特殊者一直延用第7天的输注速度与量。出院时同上述经鼻胃肠营养管输入组配方,患者携带专门的营养配方粉包回家继续行家庭营养治疗,直至营养管拔除。
1.3 观察指标
(1)营养指标:于术前、术后7 d、术后14 d分别检测患者总蛋白(TP)和白蛋白(ALB)、体质指数(BMI)、上臂围。
(2)免疫指标:检测患者血清中免疫球蛋白IgA、IgG、IgM。
(3)肌力指标:观察患者握力,用电子握力测试仪计算。
(4)并发症:观察两组患者腹胀腹泻、肺部感染、吻合口瘘等并发症发生情况。
(5)焦虑抑郁评分:采用焦虑自评量表(Selfrating Anxiety Scale, SAS)和抑郁自评量表(Self-rating Depression Scale, SDS)进行评价,其中SAS量表[6]共20个条目,行4级评分,分为轻度焦虑(50~59分)、中度焦虑(60~69分)、重度焦虑(≥70分);SDS量表[6]共20个条目,行4级评分,分为轻度抑郁(53~62分)、中度抑郁(63~72分)、重度抑郁(≥73分)。
1.4 统计学方法
采用SPSS 24.0统计学软件对数据进行分析,计数资料计算百分率,组间率的比较采用χ2检验;计量资料用“均数±标准差”表示,组间均数比较采用t检验或双因素重复测量方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者营养指标比较
两组患者术前、术后7 d、术后14 d时的总蛋白、白蛋白、体质指数及上臂围数值比较,结果显示,两组3个时点各指标均呈逐渐升高的趋势,时间之间差异有统计学意义(P时间<0.05);术后7 d、术后14 d时各指标均以观察组高于对照组,差异有统计学意义(P组间<0.05);并且随观察时间延长,组间差异逐渐增大,组间随时间变化的差异有统计学意义(P交互<0.05),见表1。
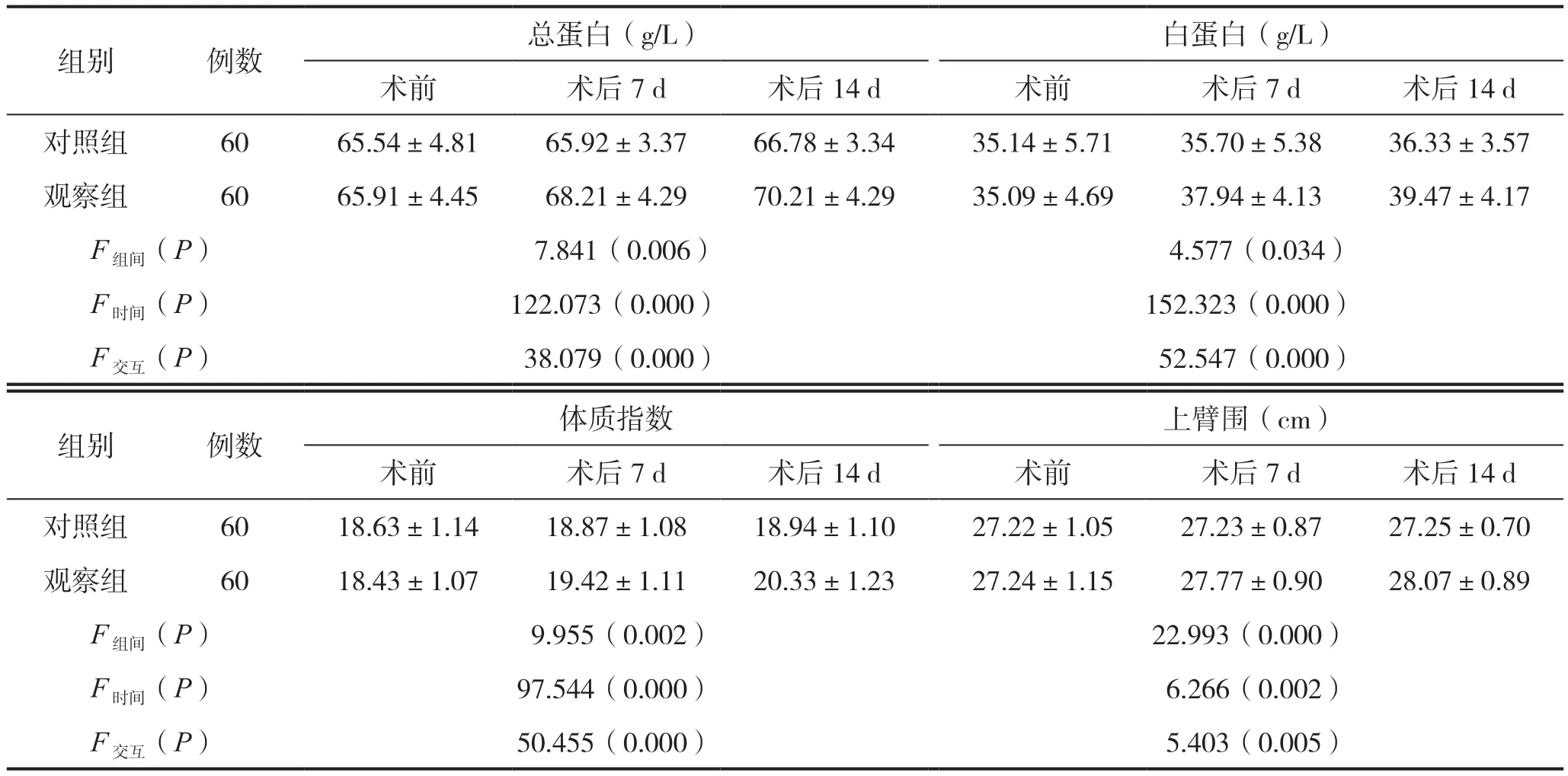
表1 两组患者营养指标比较
2.2 两组患者免疫指标比较
两组患者术前、术后7 d、术后14 d时的IgA、IgG、IgM数值比较,结果显示,两组3个时点各指标均呈逐渐升高的趋势,时间之间差异有统计学意义(P时间<0.05);术后7 d、术后14 d时各指标均为观察组高于对照组,差异有统计学意义(P组间<0.05);并且随观察时间延长,组间差异逐渐增大,组间随时间变化的差异有统计学意义(P交互<0.05),见表2。
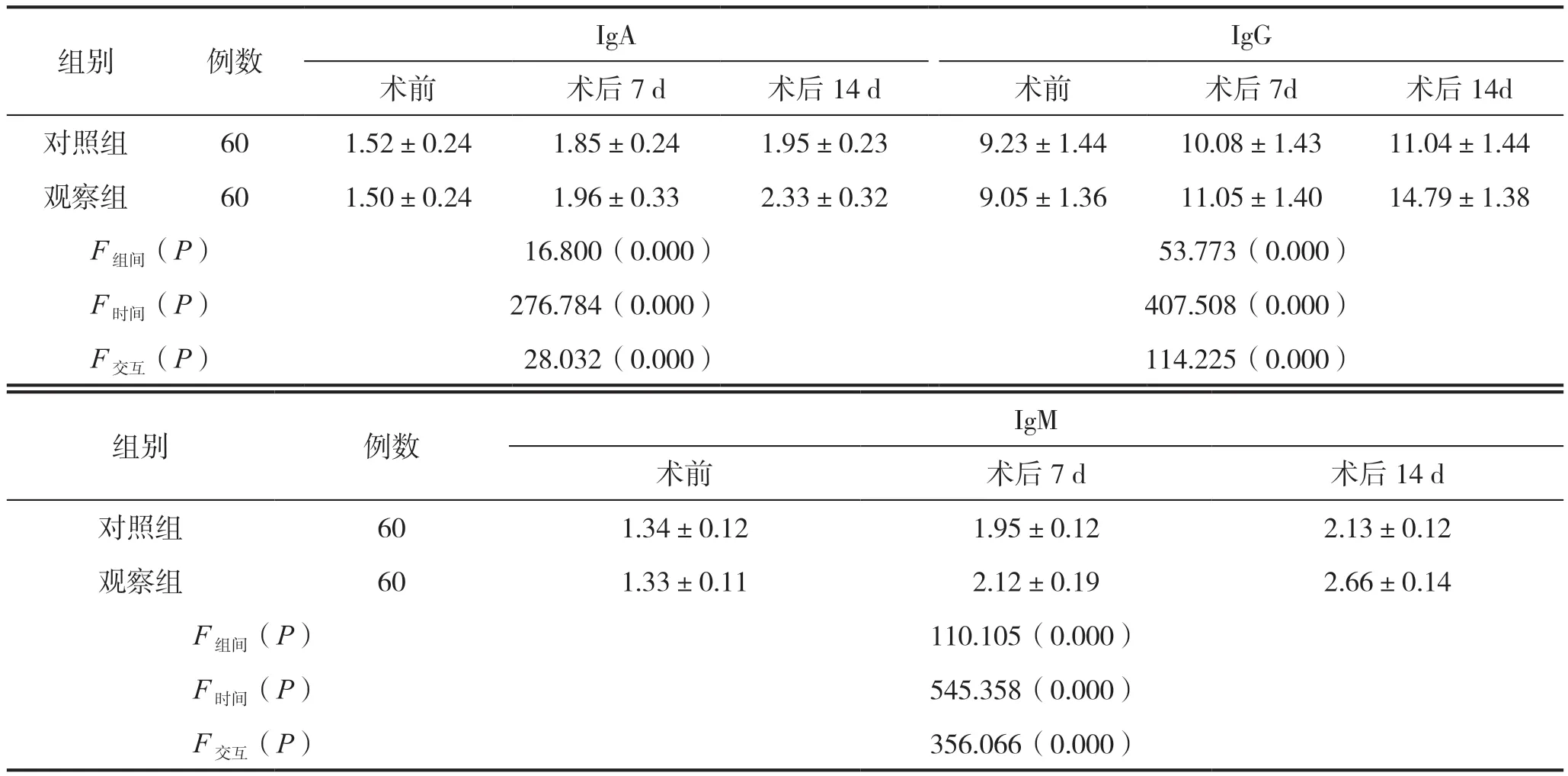
表2 两组患者免疫指标比较(g/L)
2.3 两组患者肌力情况比较
两组患者术前、术后7 d、术后14 d时的握力比较结果显示,两组3个时点握力值呈先下降再升高的趋势,时间之间差异有统计学意义(P时间<0.05);手术不同时间两组观察对象肌力比较差异无统计学意义(P组间>0.05);且随观察时间延长,组间差异逐渐增大,组间随时间变化的差异有统计学意义(P交互<0.05),见表3。

表3 两组患者肌力情况比较(kg)
2.4 两组患者并发症发生率比较
结果显示,观察组患者腹胀腹泻、肺部感染、吻合口瘘等并发症发生率均低于对照组,差异有统计学意义(P<0.05),见表4。
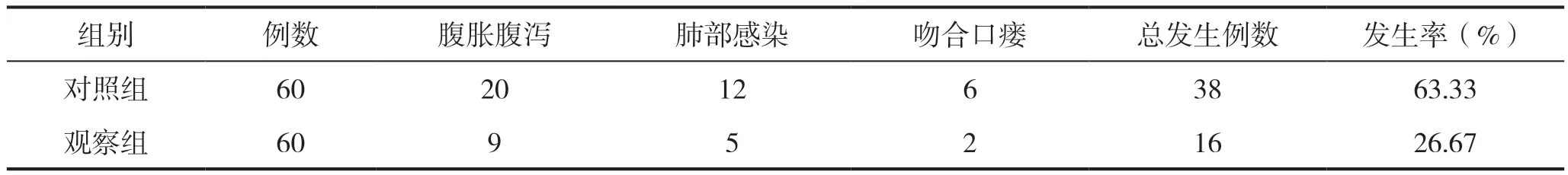
表4 两组患者并发症发生率比较
2.5 两组患者焦虑抑郁评分比较
结果显示,术前两组患者的SAS、SDS得分比较,差异无统计学意义(P>0.05);但术后观察组患者的SAS、SDS得分均低于对照组,差异有统计学意义(P<0.05),见表5。

表5 两组患者焦虑抑郁评分比较(分)
3 讨论
3.1 标准化膳食方案的构建有助于改善食管癌术后患者的营养与免疫状态
本研究结果显示,术后7 d、14 d观察组患者的总蛋白、白蛋白、体质指数、上臂围、IgA、IgG、IgM等均高于对照组,表明构建的标准化膳食方案有助于改善食管癌术后患者的营养与免疫状态。分析原因,食管癌发病隐匿,早期常无明显症状,待患者出现进行性吞咽困难来院就诊时大多已发展至癌症中晚期[7],救治困难,治疗费用高。由于疾病自身的消耗,患者会逐渐消瘦、贫血、无力及营养不良,晚期甚至出现恶病质。加之食管切除术会导致永久性解剖结构变化,因此术后尽早开始肠内喂养、对患者营养摄入和状态进行动态评估与及时干预显得至关重要。而多学科诊疗模式(MDT)是指来自2个以上不同学科专家针对临床某一疾病进行定期会诊,从不同领域不同角度提出诊疗意见的临床新型模式[8]。本研究中通过医疗、护理、营养三学科的优势互补,充分发挥了MDT在食管癌患者术后营养管理中的重大作用。构建的标准化膳食方案采用序贯疗法,从术后24 h内给予氨基酸或多肽开始逐渐过渡至以乳清蛋白等为基础的肠内营养液,并依据患者个体化情况及肠道微生物菌群的特点拟定不同的营养治疗方案,通过多学科综合评估与管理,维护了患者术后正常肠道功能,避免菌群移位,最终改善了食管癌患者术后营养与免疫状况。
3.2 标准化膳食方案的构建有利于食管癌患者术后早期肌力恢复
食管癌手术时间长、创伤大,机体应激反应强,加之术前肿瘤消耗、术后禁饮禁食等因素患者的营养和免疫功能难免会下降。Reynolds等[9]一项前瞻性研究显示,食管切除术对术后患者的健康相关生活质量有不良影响。且术后3周左右患者的6 min步行距离和膝伸肌力量会显著降低,这均与食道术后营养不良有关[10]。因此,有效改善食管癌术后患者的营养状况、加大营养支持治疗尤为重要。本研究中构建的标准化膳食方案选择通过机体耐受性较强的肠内营养摄入方式,不仅加快了术后胃肠道功能恢复,且有助于增强患者体力及提高机体免疫力,促进早期下床活动,改善肢体功能。而握力是指在一定条件下手紧握某一目标物时由手前臂外侧肌群和内部肌群联合收缩活动所产生的力量总和[11],其是反映机体营养状况敏感而可靠的指标,一定程度上说明了机体肌肉蛋白质储存的情况[12],目前已在糖尿病[13]、血液透析[14]及肝脏疾病[15]等患者的营养评估中被广泛应用,但在食管癌这一疾病中相关研究较少。未来应深入开展、充分利用握力这项简单无创、客观可行的敏感指标,发挥其在食管癌患者围术期营养管理中的重要价值,以更有效地预测患者术后结局。
3.3 标准化膳食方案的构建可有效降低食管癌术后并发症
由于食管特殊的解剖和生理结构,术中创伤应激及高分解状态易使患者代谢增强,导致原有的营养不良及免疫功能进一步低下,继而出现肺部感染、吻合口瘘等并发症,严重影响患者术后恢复进程。Viklund等[16]研究表明,食管癌术后患者6个月内的生存质量总体偏低,尤其是腹泻、食欲障碍、疲乏等症状较为明显。相关研究[17]也显示,营养液浓度过高、输注过量或速度过快及家属自制的不恰当营养制剂等均能引起食管癌术后患者腹痛、腹泻、腹胀等胃肠道并发症。本研究构建的标准化膳食方案中营养液的成分及内容物主要是由低脂、乳清蛋白粉、益生菌、均衡、中链甘油三酯、微量元素、麦芽糊精、果糖、脂溶性维生素、水溶性维生素、碳水化合物等物质组成,既元素丰富又较符合人体肠道正常需求。其中的乳清蛋白粉不仅可为细胞代谢提供能量和营养支持,平衡和纠正代谢紊乱,还可抑制过度炎症反应,提高机体抵御能力。同时益生菌具有维持肠道微生态平衡,促进胃肠动力恢复,减少术后胃肠道炎症反应,加速营养物质吸收的重要作用[18]。本研究中针对食管癌术后患者个体化情况提供合理科学的肠内营养补充剂治疗,明显减少了术后并发症,改善了患者营养状况。
3.4 标准化膳食方案的构建可明显减轻食管癌术后患者焦虑、抑郁情绪
食管癌患者术前多存在吞咽障碍、进食困难等不适症状,加之手术创伤、心理应激、担忧预后及对疾病认知不足,患者的负性情绪都较明显。研究显示[19],约50%行手术治疗的食管癌患者在术后6个月内存在心理困扰,表现为烦躁焦虑、抑郁不安、自我认同感降低、社会功能减退等,严重影响患者的生活质量。郭蕾[20]采用早期肠内与肠外营养护理与心理干预相结合,尽早满足患者营养需求,促使胃肠道功能恢复,显著缓解了食管癌患者的术后不良情绪。本研究中患者术前均存在轻度的焦虑和抑郁障碍,但应用标准化膳食方案后患者的焦虑抑郁情绪明显减轻。分析原因,术后尽早的肠内营养支持可保护肠黏膜屏障,减少能量分解代谢,促进胃肠蠕动,改善免疫功能,调控炎症反应,促使患者体力恢复,可自主有效咳嗽排痰,进而减少腹胀腹泻、肺部感染等并发症发生。同时,良好的营养状态可为吻合残端提供丰富的血供,促进吻合口快速生长,减少吻合口瘘的发生[21]。如此,患者的消化道症状群基本消退,饮食营养状况也均有保障,正常生活与社交活动不受太大影响,焦虑抑郁情绪也随即减轻。
4 小结
食管癌术后患者多存在各种疾病症状群,且其症状与情绪问题互为因果,长期的营养不良及消极心理状态是影响患者术后生活质量和生存率的主要因素。本研究紧扣食管癌患者营养治疗的研究热点,依托MDT及前期临床实践,构建食管癌患者标准化膳食方案的具体内容,对日后规范食管癌患者围术期的营养治疗管理具有积极意义。未来还需开展大样本、多中心纵向研究,探讨食管癌患者围术期营养管理路径,包括入院营养风险筛查、术前营养状况评估、营养教育、术后营养治疗、出院后家庭营养支持及延续性护理策略等,以为患者提供更加标准化、程序化、精细化的营养护理措施。
