CT增强评价肠梗阻分型的价值
2022-12-23李三保王山林杜利娟
李三保,王山林,杜利娟
(北京市密云区中医医院 放射科,北京 101500)
现阶段,由于生活压力的加剧、不规律的饮食习惯及不良的生活作风,肠梗阻的发病率呈直线上升趋势,严重影响患者的身心健康以及生命安全[1-2]。肠梗阻是临床上常见的急腹症之一,由多种原因导致的肠内容物异常运输或是肠道内出现积气、积液和扩张等情况。在肠梗阻发病早期,梗阻肠段解剖及功能性改变,严重情况下可导致体液丢失、肠壁坏死、出现感染等,最后可导致患者休克或死亡。发病时,临床表现为腹部绞痛、便秘、恶心呕吐等[3-4]。若未得到及时治疗,可能导致肠管坏死,进而导致不良并发症出现,加剧临床治疗难度。如今,随着医疗科技的发展,影像学技术在肠梗阻分型中不断得到优化拓展,尤其CT增强扫描技术,能根据不同的CT征象更直观地观察肠梗阻的梗阻点以及肠梗阻的分型。本次研究以2015年1月-2021年7月北京市密云区中医医院122例肠梗阻患者为研究对象,探讨CT增强评价肠梗阻分型的价值。现报道如下。
1 资料与方法
1.1 临床资料
回顾性分析2015年1月-2022年7月北京市密云区中医医院122例肠梗阻患者全部的临床及影像资料,其中男性患者78例,女性患者44例,年龄 23-74 岁,平均年龄(56.21±10.24)岁。 其中,纳入绞窄性肠梗阻35例,单纯性肠梗阻87例。诊断标准:患者具有腹痛、腹胀及肛门停止排气或排便等症状,其中58例患者伴有呕吐,42例患者有腹肌紧张,25例患者触诊伴有反跳痛。发病至CT检查时间大约为3-72小时,CT检查至手术时间为3-24小时。纳入标准:①患者临床表现有腹痛、腹胀、呕吐等临床症状;②腹部立、卧位X线片怀疑或诊断为肠梗阻患者;③初诊怀疑及诊断为肠梗阻的患者,后均经过CT增强扫描;④所有患者均签署知情同意书。排除标准:①过敏体质患者;②具有呕吐、腹痛等其他急腹症患者;③伴有严重的肝、肾等器官功能障碍者;④资料不全者;⑤意识不清者。
1.2 方法
所有患者进行CT增强扫描。①CT平扫检查:在扫描前告知患者禁食,同时交待扫描过程中注意呼气、屏气的配合,以便得出最佳扫描图像,嘱咐患者适当补充水分,确保肠道充盈。指导患者采取仰卧位,选择美国GE公司64排128层螺旋CT扫描进行检查。设置参数为电压为120Kv,电流为380mAs,螺旋数据为1.375:1,层间距为1.0mm,获取平扫图像[5-6]。②增强扫描:予以患者肘部静脉造影剂,剂量为75-100ml,注射速度为 3.5ml/s,在第 30s进行动脉期扫描,第60s进行平衡期扫描,第180s进行延迟期扫描,获得增强扫描图像后,采用螺旋工作站进行处理[7-8]。由我院两名工作经验丰富的影像学医师对扫描后的图片进行阅片,得出最终结果。
1.3 观察指标
移行带的定义为持续追踪肠管,发现扩张肠管与远段干瘪的肠管之间,也被称为肠梗阻位置。①梗阻端肠壁厚度大于等于3mm;②扩张肠袢壁厚度大于等于3mm;③肠粘膜下壁间见少量气体密度影;④肠壁密度增高:CT值大于等于 50HU;⑤腹腔高密度积液:CT值大于等于 25HU;⑥病变部位肠壁强化程度低于正常小肠肠壁;⑦肠系膜静脉内见少量游离气体密度影;⑧附属系膜水样密度CT值 <25 HU;⑨肠壁供血系膜血管管径明显宽于邻近同级血管分支;扩张肠袢壁远端成鸟嘴样狭窄;连续追踪扩张肠管走行,发现2个移行带;通过MPR发现2个移行带呈 X形交叉走行;肠管及肠系膜血管沿着某一轴心成漩涡征排列;小肠肠腔内见边缘高密度、中心呈蜂窝状低密度影。绞窄性肠梗阻判断标准:经临床诊断,患者符合③⑤⑧⑨中的任意一项影像学特征;②④⑥⑦中至少两项影像学特征;梗阻发生于闭孔、股环处。满足上述3条中的任意1条,则被判定为绞窄性肠梗阻,反之为单纯性肠梗阻。
诊断效能敏感性=真阳性/(真阳性+假阴性)。特异性=真阴性/(真阴性+假阳性)。准确性=(真阳性+真阴性)/(病例组+对照组)。阳性预测值=真阳性/(真阳性+假阳性)。阴性预测值=真阴性/(真阴性+假阴性)。
1.4 统计数据方法
采用SPSS22.0软件处理,计数资料行X2检验,采用 n(%)表示,计量资料行 t检验,采用(±s)表示,P<0.05差异有统计学意义。
2 结果
2.1 CT诊断与手术病理结果对照
87例单纯性肠梗阻患者,术中可见明显梗阻点。经手术以及病理证实,肠粘连56例,结肠癌17例,粪石性梗阻18例,腹股沟疝6例,Crohn病1例。35例绞窄性肠梗中,术中可见肠壁蠕动减弱、色泽变暗。经手术以及病理证实,肠扭转12例,腹内疝6例,闭孔疝2例,股疝15例。122例肠梗阻患者术中发现梗阻点共133个,具体分类及原因见表1。
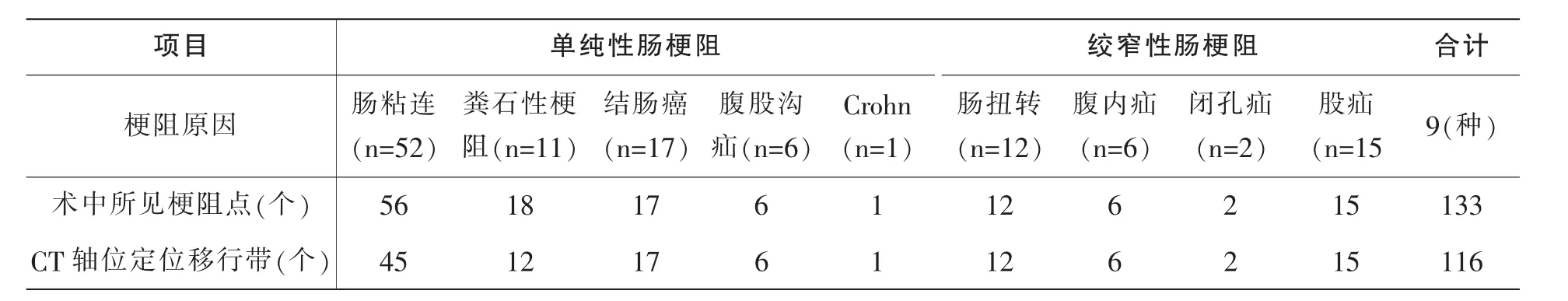
表1 CT诊断与手术病理结果对照
2.2 单纯性肠梗阻与绞窄性肠梗阻患者CT征象比较
两组患者在移行带肠壁增厚、扩张肠袢肠壁增厚、肠壁气泡、肠壁内缘模糊、肠壁密度增高、肠腔高密度积液、腹腔高密度积液、肠壁强化减弱、附属系膜血管扩张、系膜血管扩张、“鸟嘴征”、闭袢、“X征”“漩涡征”“小肠粪球征”等15个征象方面比较,差异均有统计学意义(P<0.05、P<0.01、P<0.001),见表2。
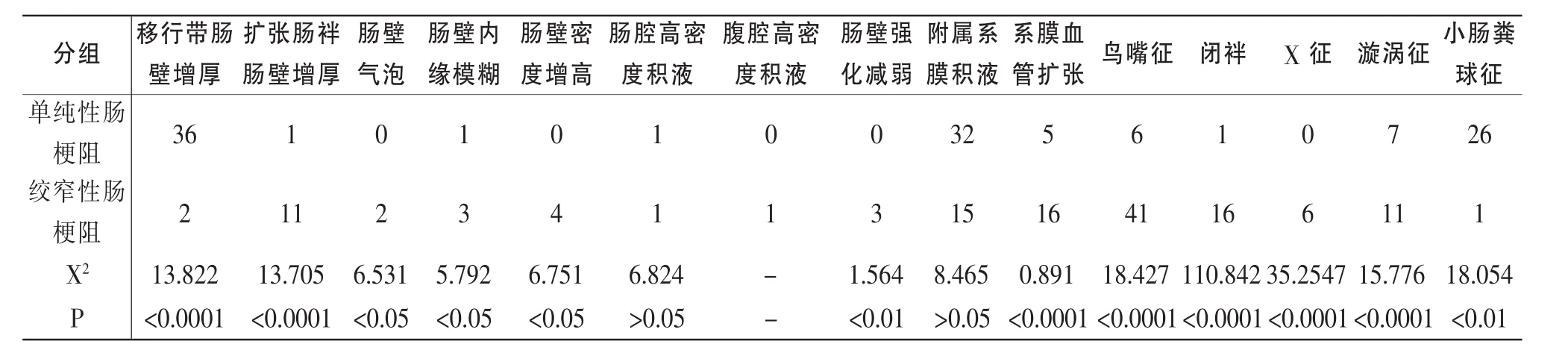
表2 单纯性肠梗阻与绞窄性肠梗阻患者 CT征象比较[(例)%]
2.3 CT诊断与病理对照
经手术病理诊断,单纯性肠梗阻87例,绞窄性肠梗阻35例,CT诊断与病理对照差异无统计学意义(P>0.05),见表 3。

表3 CT诊断与病理对照
2.4 诊断效能
CT增强诊断绞窄性肠梗阻敏感度、特异度、阳性预测值、阴性预测值分别为97.14%(34/35)、93.10%(81/87)、85.00%(34/40)、98.78%(81/82),鉴别单纯性肠梗阻与绞窄性肠梗阻的准确度为94.26%(115/122),P<0.05。
3 讨论
以往的临床诊断只能采取手术病理作为诊断金标准,但是,该诊断标准对患者身体健康造成严重的损伤[9-10]。现如今,随着医疗科技的日益精进,CT扫描技术被广泛应用于诊断肠梗阻。由于腹部脏器实质密度相等或相似,CT平扫技术仅能作为筛查肠梗阻的手段,而要明确肠梗阻的原因及分型,就得引进CT增强扫描技术。CT增强技术可在造影剂的支持下对患者病变肠梗阻梗阻点、梗阻肠管肠壁的供血情况、相应供血血管结构以及邻近组织器官关系等进行更加明确的观察,可以增加病灶部位的结构有效信息,根据这些CT征象及早明确肠梗阻的分型,以便于医生对患者病情进行诊断及治疗[11-12]。
病例1小肠粪石性肠梗阻,小肠内可见“粪球征”,肠管扩张、积液,可见气液平面。
临床上,评估肠梗阻患者的病情方法主要包括临床症状、影像学检查,为进一步明确肠梗阻原因需进行CT扫描,尤其是CT增强扫描。在CT增强扫描中,可显示肠壁结构(厚度、血运)、肠管的梗阻点及肠腔的扩张或狭窄情况,对于肠梗阻的病因可以直观观察。而且CT增强扫描检查具有经济、检查时间短、无创等优点,在临床诊治肠梗阻中是首选的检查方式。本研究显示,87例单纯性肠梗阻患者,术中可见明显梗阻点。经手术以及病理证实,肠粘连52例,结肠癌17例,粪石性梗阻11例,腹股沟疝6例,Crohn病1例。35例绞窄性肠梗中,术中可见肠壁蠕动减弱、色泽变暗。经手术以及病理证实,肠扭转12例,腹内疝6例,闭孔疝2例,股疝15例。本次研究发现,采取CT增强技术判断肠梗阻具有显著的优势,可有效跟随肠管走向,有助于展示移行带位置,改善轴位CT图片的缺陷,从而提高定位的精准度。同时,也可以根据肠壁的厚度、强化程度、肠腔狭窄程度以及肠壁周围密度的变化来确定肠梗阻的分型。据文献报道,CT小肠成像对肠梗阻的诊断准确率高,且用于肠梗阻病因、部位的鉴别有较高的准确性[13]。
病例2小肠扭转继发肠梗阻,肠系膜血管与小肠肠管“旋涡”征,小肠肠管扩张、积液、气液平面。
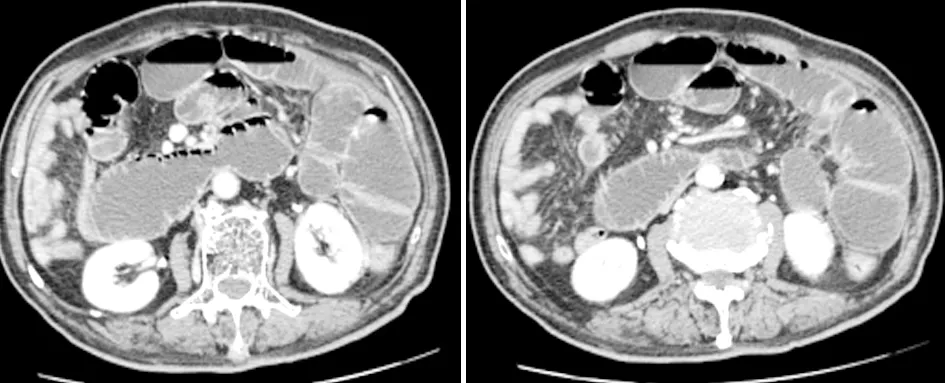
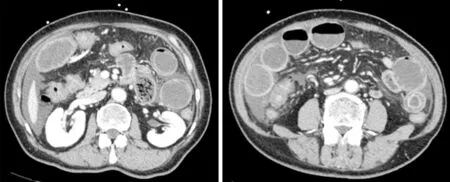
病例3小肠机械性肠梗阻,可见粘连带,呈“鸟嘴”征,小肠气液平,肠管扩张、积液。
122例肠梗阻患者术中共发现梗阻点133个,其中单纯性肠梗阻梗阻点87个,绞窄性肠梗阻梗阻点35个,而CT轴位定位移行带梗阻点共116个,虽然比术中所见数量少,但是其准确度较高。两组患者在移行带肠壁增厚、扩张肠袢肠壁增厚、肠壁气泡等15个征象方面比较,差异均有统计学意义(P<0.05、P<0.01、P<0.001)。 其中在单纯性肠梗阻中,移行带肠壁增厚、附属系膜积液及小肠粪球征数量最多,在绞窄性肠梗阻病例中,鸟嘴征为最多。这表明采取CT增强对图片诊断具有较高的价值,在诊断绞窄性肠梗阻时,其影像学特征为肠壁气泡且密度增高、肠壁强化减低以及“X征”,逐一对应肠壁坏死、肠壁出血、肠壁血供减少及肠扭转[14-15]。本研究分析总结了不同分型的肠梗阻在CT增强扫描上的不同征象,根据这些征象可判断肠梗阻类型,给临床医师提供治疗的更多信息,为需要手术治疗的肠梗阻患者缩短治疗时间,防止并发症的加剧,为患者的预后生活质量提供了保障。
CT增强扫描诊断绞窄性肠梗阻敏感度、特异度、阳性预测值、阴性预测值分别为97.14%(34/35)、93.10%(81/87)、85.00%(34/40)、98.78%(81/82),鉴别单纯性肠梗阻与绞窄性肠梗阻的准确度为94.26%(115/122)(P<0.05)。经研究发现,绞窄性肠梗阻影像学特征符合肠壁气泡、肠系膜静脉、肠壁密度增高、肠壁强化减弱中的任何一项。其中,肠壁气泡、肠系膜静脉是由于肠壁坏死后,气体进入肠壁与引流静脉内,表明是肠壁坏死较为特殊的间接CT影像学表现。肠壁密度增高、肠壁强化减弱分别对应着肠壁出血、肠壁血供减低的CT影像学表现,对于判断绞窄性肠梗阻具备较高的准确性[16-17]。
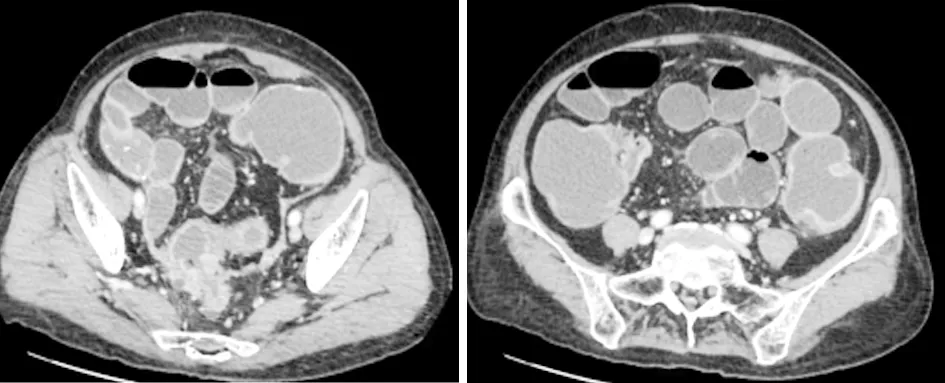
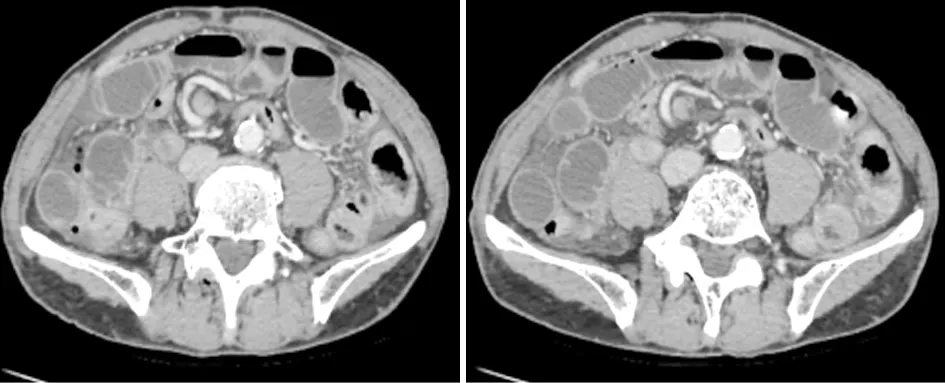
病例4直-乙交界肿瘤,继发结肠梗阻。结肠扩张、积液,气液平面。
本研究的局限性:①患者未能采用多层螺旋CT肠道造影(CTE),病患肠管的显示未能达到最佳状态,或许对病变肠管的征象观察有些许出入;②纳入患者未能都清理肠道粪便残渣,部分肠腔内残渣对肠壁的观察有影响。本研究基于术后病理及保守治疗后患者症状减缓情况的影像资料进行回顾性研究,在以后肠梗阻分型中的CT征象研究中,应在患者前一天肠道准备充分的条件下选择多层螺旋CT肠道造影(CTE)检查,以能更加准确地评估肠壁、肠管的形态结构及血运情况。
综上所述,在临床上诊断肠梗阻分型采取CT增强技术,具有较高的诊断价值和较高的敏感度、特异度,为医生制定治疗方法提供安全可靠的依据,为患者手术节省宝贵的时间,有助于改善预后,值得临床应用及推广。
