医护一体化护理在髋部骨折术老年患者围术期应用效果分析
2022-12-20曾春红
曾春红
(江门市蓬江区中西医结合医院,广东 江门 529000)
髋部骨折属于常见的骨折类型,本病可严重影响患者生活,尤其是髋部骨折好发群体为老年人,这部分患者骨质疏松发生风险较高,一旦髋部发生骨折,患者将有性命之忧,故髋部骨折又有“死亡骨折”之称。手术可有效医治髋骨骨折,患者通过手术可明显缓解症状,下床活动时间进一步缩短,且术后安全性高,并发症少[1]。但部分患者在术后1年存在髋关节活动障碍、肢体功能障碍,生活往往无法自理,这对患者的身心健康造成了极大的危害。临床建议髋部骨折患者需在围术期制定合理的护理干预方法,这不仅有助于确保手术的顺利实施,也有助于促进患者术后康复。医护一体化护理主要任务是将专业的医生和护士相结合起来,为患者提供优质的护理服务,医护一体化能够提供最科学、最有效、针对性较强的干预手段,有助于促进患者快速康复[2]。但目前医护一体化是否能提升髋部骨折手术的整体疗效,临床还需进一步探索。基于此,本文对本院收治的86例髋部骨折分别实施常规护理与医护一体化护理,旨在对比2种护理模式在患者围术期中的应用效果,旨在为临床护理提供有效的参考依据。报告如下。
临床资料
1 一般资料:选取我院2020年3月-2021年3月收治髋部骨折患者86例纳入本次观察的对象。(1)纳入标准:①与髋部骨折诊断标准相符[3];②无听力障碍;③理解能力良好;④语言表达完整;⑤临床资料完整。(2)排除标准:①精神错乱;②骨折前无法自理;③语言障碍;④手术禁忌证;⑤其他骨科疾病;⑥肝肾功能障碍;⑦肿瘤转移所致的病理性骨折;⑧假体周围骨折;⑨免疫功能障碍;⑩心脑血管疾病。入选患者随机分为以下2组,2组资料数据均可比,无明显差异(P〉0.05)。见表1。
表1 2组患者一般资料比较(n,%)
2 方法:对照组:对本组处于围术期的患者实施 常规护理。具体护理方案:术前,护士需掌握患者疾病进展情况,对患者的身体状况给予全面评估,告知患者、家属术前、术后注意事项;术中严密配合医生完成手术操作;术后,术者、护士需对并发症的预防、处理方案加以制定,护士配合医生实施方案,同时做好常规护理工作。观察组:基于常规护理干预的基础上,对本组患者应用医护一体化护理。护理方案包括:(1)组队。组长为科室主任。小组的职责是评估患者的病情,根据评估结果与个人需求,将护理方案进行针对性制定,定期对组成员进行培训,培训内容主要包括专业技能知识与基础疾病知识等。同时,安排护士到手术室参与手术,以了解手术过程,能为患者更好地提供术后护理服务。(2)工作组管理。评估患者病情,评估人员由组成员共同参与完成,加强并发症预防,并制定预防方案。单独为高危患者制定个体化护理措施。护士需为其制定合理的饮食计划、肢体锻炼计划,与医生充分协商后,对患者实施一对一健康宣教。科室主任与护士长完成考核制定方案,定期考核护士,并纳入考核。(3)术前护理。小组在术前要召开会议,全体讨论围术期护理方案的制定,并告知患者、家属。术前,组成员要探访患者,需全体成员共同完成探访工作,在探访时,需要询问患者的相关病史、药物过敏史等,并告知手术的目的、方法、术前、术中、术后的注意事项。同时对情绪低落的患者需给予沟通和疏导,取得患者信任,提升手术成功率。(4)术中护理。患者在入手术室前,护士需准备好术中所需器械,并检查器械消毒情况。入手术室后,护士可播放轻松、舒缓的音乐,使患者得到充分放松。手术开始前,患者需在护士的帮助下保持正确的体位,术中,对患者的各项指标进行严密监测。(5)术后护理。①并发症护理:让患者合理摄入饮食,增加免疫力的同时降低切口感染风险。术后1小时,在护士的帮助下,患者可进行早期被动活动训练,术后6小时,麻醉过后,在护士的指导下,患者可进行主动活动训练,如股四头肌收缩运动及踝泵运动,促进血液循环,术后1-2天,在护士的指导下,患者可在床边坐过渡到下床活动,有助于减少泌尿系统感染,恢复肢体功能。另外,切口护理需做好定期更换被褥、敷料,将切口感染风险降至最低。加强患者的疼痛护理,可以放松训练、播放音乐等形式,可缓解患者的疼痛程度,如需要,可应用止痛药物,此外为患者多多翻身、多多按摩,有助于减少压疮发生风险。患者在饮食方面注意合理饮食,确保机体活动充足的营养物质,饮食合理能明显减少便秘发生风险。②健康宣教:对长期卧床者来说,下肢功能的锻炼尤为重要,护士需指导患者锻炼下肢的相关技巧,包括屈伸足踝部、踝关节旋转、下肢外展、直腿高举等锻炼,若患者耐受良好,即可进行髋关节功能修复锻炼。③落实一体化护理方案:医护一体化小组每周需开展2次讨论会,每周一开展晨会交接班时,需综合评估患者治疗及康复情况,寻找医疗和护理中存在的问题,分析其原因,并寻找解决方案,对医护一体化护理方案进行调整,对护理措施体系给予不断更新与完善,有助于促进髋关节骨折患者各项功能的修复,提升髋关节骨折手术的整体效率。
3 观察指标:(1)心理状态。评估患者干预前后的心理状态,焦虑、抑郁情绪分别应用焦虑自评量表(Self rating anxiety scale,SAS)、抑郁自评量表(Self-rating depressive scale,SDS)进行评价,SAS〉50分,则可提示患者存在焦虑,SDS〉52分,则可表示患者存在抑郁,心理状态与评分呈正比。(2)康复情况。康复情况旨在对髋关节功能、日常生活自理能力进行评估,髋关节功能应用Harris髋关节功能进行评价,总分100分,内容包括疼痛、关节功能、畸形程度、关节活动度,其对应分数分别为44分、47分、4分及5分,15个条目,关节功能修复程度与分数呈正比。日常生活自理能力应用Barthel指数评分进行评价,总分100分,项目包括大小便、行走、进食、穿衣等项目,总分100分,分数越高生活自理能力越强。(3)生活质量。在干预前后,对患者的生活质量进行评估,量表应用简式生活质量量表(Shortform 36 questionnaire,SF-36)进行评估,总分100分,项目包括生理职能、躯体疼痛、社会功能及情感职能力,分数与生活质量呈正比。(4)并发症发生情况。统计尿路感染、肺部感染、深静脉血栓发生风险。(5)满意度。对患者的满意度进行评估,应用我院自制的满意度调查问卷对我院患者满意度进行评价,分为非常满意、满意与不满意,分数对应标准为90-100分、70-89分、0-69分,总满意度=(非常满意+满意)例数/总例数×100%。(6)依从性标准:依从性标准如下[4]:患者配合医务人员完成手术及护理,配合率高达85.00%,为完全依从;部分患者配合医务人员完成手术和护理,配合度为75%-85%,为部分依从;患者不配合医务人员完成手术及护理措施,配合度在75%以下,为不依从;依从性=(完全依从+部分依从)例数/总例数×100%。
4 统计学方法:数据检验工具为SPSS22.0统计软件,其中,心理状态、生活质量、康复指标评分等计量资料以s)表示,组间比较采用独立样本t检验;依从性、并发症发生率、总满意度等计数资料以(n,%)表示,采用x2检验;整体趋势,进行秩和检验,差异有统计学意义以P〈0.05表示。
5 结果
5.1 2组患者依从性比较:86例经护理干预后,完全依从41例、部分依从32例、不依从14例。x2检验分析得出,观察组依从率为93.02%,明显高于对照组的74.42%,差异明显(P〈0.05)。见表2。

表2 2组患者依从性比较(n,%)
5.2 2组患者心理状态比较:干预前,2组患者的SAS、SDS评分相比较无统计学意义(P〉0.05);干预后,观察组患者的SAS、SDS呈现明显降低趋势,且明显低于对照组,差异明显(P〈0.05)。见表3。
表3 2组患者心理状态比较s,分)
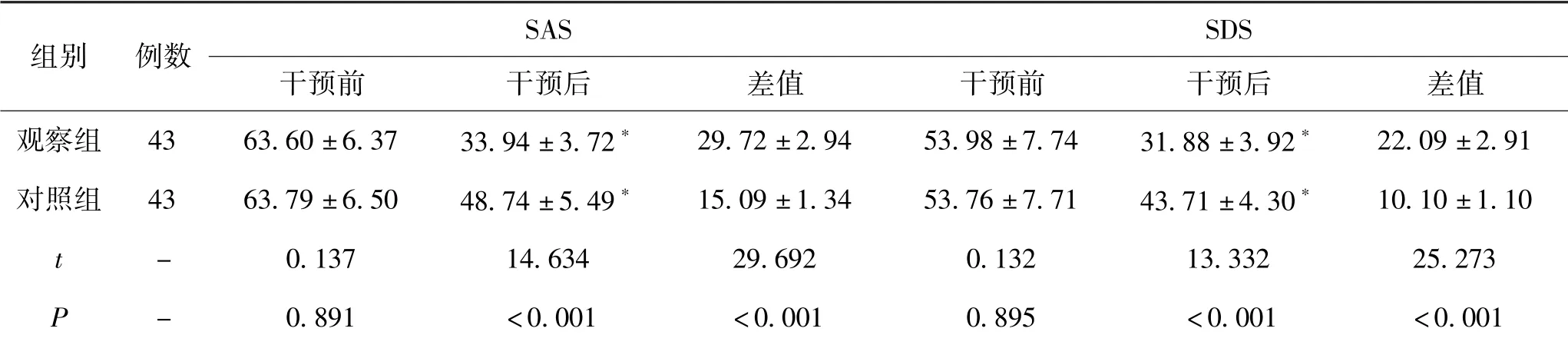
表3 2组患者心理状态比较s,分)
注:与干预前比较,*P〈0.05
组别 例数 SAS SDS干预前 干预后 差值 干预前 干预后 差值观察组 43 63.60±6.37 33.94±3.72* 29.72±2.94 53.98±7.74 31.88±3.92* 22.09±2.91对照组 43 63.79±6.50 48.74±5.49* 15.09±1.34 53.76±7.71 43.71±4.30* 10.10±1.10 t - 0.137 14.634 29.692 0.132 13.332 25.273 P - 0.891 〈0.001 〈0.001 0.895 〈0.001 〈0.001
5.3 2组患者SF-36评分比较:干预前,2组患者的SF-36评分相比较无统计学意义(P〉0.05);干预后,观察组患者的生理职能、躯体疼痛、社会功能、情感智能评分呈现明显增高趋势,且明显高于对照组,差异明显(P〈0.05)。见表4。
表4 2组患者SF-36评分比较,分)
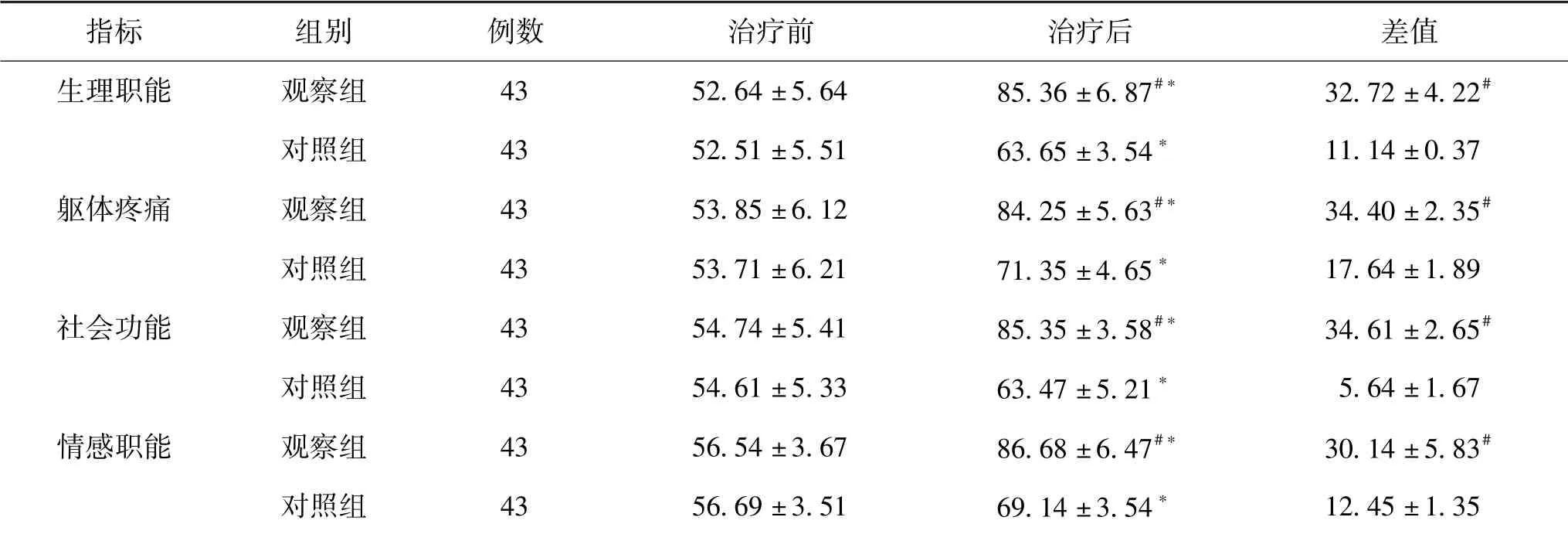
表4 2组患者SF-36评分比较,分)
注:与治疗前比较,*P〈0.05;与对照组比较,#P〈0.05
指标 组别 例数 治疗前 治疗后 差值生理职能 观察组 43 52.64±5.64 85.36±6.87#* 32.72±4.22#对照组 43 52.51±5.51 63.65±3.54* 11.14±0.37躯体疼痛 观察组 43 53.85±6.12 84.25±5.63#* 34.40±2.35#对照组 43 53.71±6.21 71.35±4.65* 17.64±1.89社会功能 观察组 43 54.74±5.41 85.35±3.58#* 34.61±2.65#对照组 43 54.61±5.33 63.47±5.21* 5.64±1.67情感职能 观察组 43 56.54±3.67 86.68±6.47#* 30.14±5.83#对照组 43 56.69±3.51 69.14±3.54* 12.45±1.35
5.4 2组患者并发症比较:观察组患者并发症总发生率为4.65%,显著低于对照组的18.60%,差异具有统计学意义(P〈0.05)。见表5。
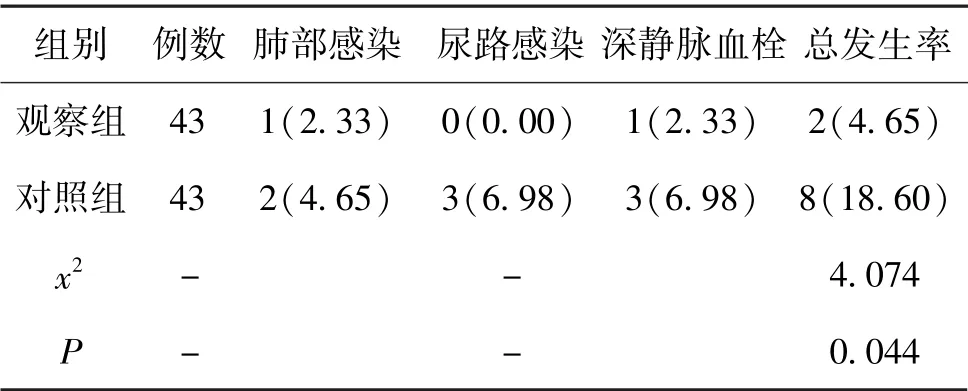
表5 2组患者并发症比较(n,%)
5.5 2组患者总满意度比较:观察组患者总满意度为97.67%,显著高于对照组的76.74%,差异具有统计学意义(P〈0.05)。见表6。

表6 2组患者总满意度比较(n,%)
讨 论
股骨转子间骨折、股骨颈骨折均属于髋部骨折常见类型,髋部骨折的好发群体为老年人。目前学界还未明晰髋部骨折的发病机制,考虑其发病因素和骨质疏松、内分泌紊乱、不良生活方式等有关。据专家指出,髋部骨折发生率与年龄有关,年龄越大,髋部骨折发生风险就越高,预计未来髋部骨折患者的例数会增加,女性上升比例为240%,男性上升比例为300%,国内的髋部骨折发病人数也在呈现逐年上升趋势。对于一些老年患者而言,其一旦髋部发生骨折,长期卧床的可能性较大,长期卧床还易造成一系列并发症,如肺部感染、血栓、压疮等,这些并发症将严重危害患者的身心健康,对晚年生活品质有着不少的负面影响,甚至为此丧命。有研究对髋部骨折长期功能不良做了一回顾性总结,研究估计42%的幸存者无法修复损伤功能,35%的患者无法独立行走,20%的患者无法独立购物,25%的患者在骨折后需要长期护理。研究提示髋部骨折病残率较高,一般来说,这部分患者不具备自理能力,从而影响生活质量。非手术治疗可增加并发症发生风险,诸如泌尿系统感染、静脉血栓形成等,分析原因在于患者需要长期卧床,可增加并发症发生概率,且患者恢复较慢[5]。故手术治疗是髋部骨折的理想方式,尽早手术可促进患者恢复肢体功能。尽管髋部骨折手术有效,但对机体危害较大,术后护理的不完善可能提高并发症发生风险,故围术期进行有效的护理措施是尤为必要的。常规护理缺点较多,且无法提升护理品质,不良护理事件发生风险较高,需制定科学、合理的护理方案以提升手术的整体疗效。
医护一体化护理作为新型的护理模式,近年来在临床上备受患者欢迎,医护一体化的中心是以患者为主,让患者享受到贴心的护理服务,能够最大程度满足患者需求,护理质量逐步提升。医护一体化护理以循证医学为指导,充分应用加速康复理念,能切实优化围术期护理管理[6],让医务人员均参与到护理中来,能够为护士了解、掌握诊疗计划提供帮助,医护人员之间也能够加强沟通交流,从而更好地展开合作。在医护人员的共同努力下,患者的治疗与护理效果比较理想,确保其享受的医疗服务是全面的、高品质的,患者对于治疗能报以积极的态度,极大程度提高其治疗配合度。该研究显示,2组依从性比较差异明显,且观察组的依从性更高。表明医护一体化护理能有效提高患者治疗的依从性。原因是医护一体化能够充分让医护人员密切配合,患者能享受到多元化的护理服务,有助于为手术抢救节约时间,专业的态度[7]、紧密的配合,让患者充满治疗自信心,从而对治疗和护理更配合,依从性大大提高。由于髋部骨折患者对手术充满恐惧、后续康复周期长等种种因素[8],使得患者心理情绪比较负面,多数患者伴随焦虑、抑郁等不良情绪,不良情绪不仅延缓疾病康复,而且对髋关节功能的修复、生活质量的提高均造成了不利影响[9],护理得当,患者的心理状态能随之改善,心理状态处于良好趋势更有助于提高手术疗效。本研究结果显示,2组各项评分指标相比较有差异,观察组的SAS、SDS评分、髋关节功能评分、Barthel评分、SF-36评分均优于对照组。表明患者经医护一体化干预后,心理状态能得到改善,进而加速髋关节功能的恢复,提高生活品质。原因为,医护一体化护理能够让医生护士共同协作、密切配合,制定的护理计划更全面,针对性较强。患者入院后,医护人员与其积极沟通、评估病情,根据患者情况制定健康宣教计划和心理疏导[10],让患者对疾病与手术有个正确的认知,专业的心理疏导让患者缓解内心压力,克服不良情绪,配合治疗与护理,进一步提高生活品质,患者恢复效果更理想。另外,护理效果评估的重要指标是患者满意度,而髋部骨折患者术后需防止术后并发症的发生[11],这也成为围术期护理重要的工作任务之一。本研究显示,2组并发症发生风险差异明显,而观察组并发症发生例数更少,且满意度更高。提示医护一体化护理在降低患者术后并发症、提高患者护理满意度方面具有一定的作用。原因为医护一体化护理对于术后并发症有详细的预防措施[12],手术疗效明显提高,安全性好,患者自然有较高的满意度。
综上所述,医护一体化护理对髋部骨折围术期患者具有较好的干预价值,其不仅能改善患者心理状态,提高治疗依从性,也能达到髋关节功能修复理想的目的,自理能力更强,生活质量高,安全性高,患者总体满意程度较高,值得推广。
