退行性毛细胞型星形细胞瘤的MRI表现及误诊分析
2022-12-19宋奎龙李建业王宇军
宋奎龙,黄 聪,李建业,王宇军
作者单位:310011 杭州,杭州文仲中医院医学影像科(宋奎龙);661699 云南 开远,解放军联勤保障部队第九二六医院放射科(黄聪);352200福建 古田,福建省古田县医院放射科(李建业);310006 杭州,浙江中医药大学附属第一医院放射科(王宇军)
毛细胞型星形细胞瘤(pilocytic astrocytoma, PA)是儿童和青年较为常见且生长缓慢的小脑良性肿瘤,占颅内胶质瘤的4.0%~5.0%[1]。2021年WHO中枢神经系统肿瘤分类中归为局限性星形细胞瘤,WHO 1级[2]。典型的组织学表现为双相型改变,即包含Rosenthal纤维的双极致密区和伴微囊和嗜酸颗粒小体形成的多极细胞疏松区,核分裂象罕见。PA具有惰性本质和缓慢的临床病程,可在肿瘤中见到退行性变,表现为明显的血管透明变性、扩张,部分出现血管瘤样变,出现陈旧性出血及含铁血黄素沉积、钙化、坏死、淋巴细胞浸润等[3],当出现退行性变时,其MRI表现也随之改变,导致术前诊断难度增加。本文回顾性分析2016年1月—2022年7月浙江中医药大学附属第一医院、解放军联勤保障部队第九二六医院和福建省古田县医院经手术病理检查确诊11例退行性PA的临床、MRI及病理资料,11例(100%)术前均误诊,本文分析引起该病误诊的原因,以期提高术前诊断率。
1 资料与方法
1.1临床资料 搜集11例退行性PA的临床、MRI及病理资料。纳入标准:①均经手术病理检查证实为PA;②均行MRI平扫及增强扫描和(或)功能检查;③MRI表现不典型(不典型标准:不是典型的大囊小结节肿块,结节明显强化)。11例中,男7例,女4例;年龄19~52(36.0±9.8)岁。
1.2临床表现 9例主要临床表现为头晕、头痛,1例反复发呆,1例体检发现颅内肿块,无临床表现。病程0.5个月~3年。
1.3MRI检查 11例常规行MRI平扫及增强扫描,8例行弥散加权成像(DWI)检查,3例行磁敏感加权成像(SWI)检查。MRI采用SIEMENS 1.5T和3.0T磁共振仪,标准头颅线圈。常规行轴位T1WI、T2WI、液体衰减反转恢复序列(FLAIR)检查。扫描参数:T1WI:TR/TE 400/(8~20)ms,T2WI:TR/TE 5000/(80~130)ms,T2FLAIR:TR/TE 5500/93 ms,DWI:TR/TE 4000/94 ms,FOV:230 mm,层厚5 mm,间隔2.5。增强对比剂采用钆喷酸葡胺,剂量为0.1 mmol/kg,采取肘静脉注射,行轴位、冠状位及矢状位扫描,扫描层厚1 mm。
1.4肿瘤位置及分型 本组11例均为颅内单发病灶。4例(36.4%)位于幕下:左侧小脑半球1例,右侧小脑半球2例,小脑蚓部1例;7例(63.6%)位于幕上:右侧颞叶2例,右侧顶叶、右侧顶枕叶、右侧额叶、左侧脑室后角旁、右侧中脑各1例。PA分型:囊性型3例(27.3%),囊实性型6例(54.5%),实性型2例(18.2%)。
1.5MRI表现 ①囊性型:MRI主要表现为囊性肿块,T1WI呈低或稍低信号,T2WI呈高信号,T2FLAIR呈稍高或高信号,2例DWI检查呈低信号,1例可见液液平面,2例在T2WI及T2FLAIR上边缘见低信号环,1例SWI检查边缘见低信号环,增强扫描2例呈环状强化,1例局部轻度强化。见图1。②囊实性型:MRI主要表现为囊实性肿块,实性部分信号多混杂,T1WI及T2WI内部可见极低信号影,5例DWI呈不均匀低信号,2例SWI呈低信号,囊性部分呈长T1长T2信号,T2FLAIR呈稍高或高信号,增强扫描不均匀,轻度或明显强化部分囊变的壁呈线样、环状强化,可见“青椒切面征”(囊变周围出现环状、线状的明显强化区以及外周区强化程度稍低的磨玻璃强化区,这种不均匀强化模式,似青椒切面改变)。见图2。③实性型:MRI主要表现为实性肿块,T1WI内部呈高信号,T2WI呈混杂信号,T2FLAIR呈低或高信号,T1WI、T2WI及T2FLAIR可见低信号环包绕,1例DWI检查呈低信号,增强扫描病灶呈不均匀轻度强化。本组11例中4例瘤周轻度水肿,2例瘤周重度水肿,5例瘤周未见水肿。
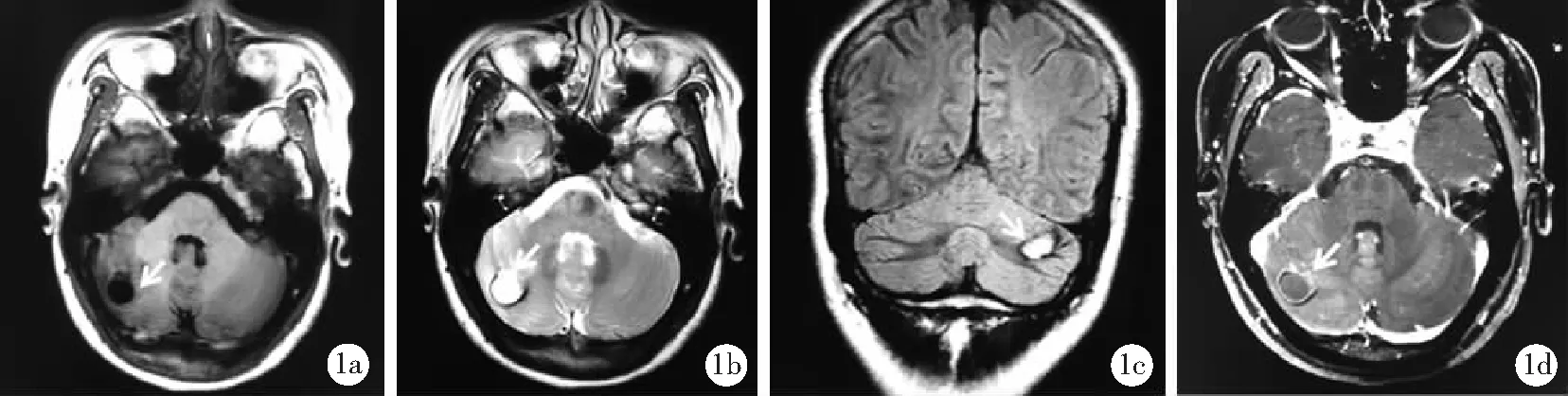
图1 毛细胞型星形细胞瘤误诊为海绵状血管瘤患者MRI检查图像(女,30岁)
1a~1b.T1WI及T2WI显示右侧半卵圆形中心囊性病灶,周围见低信号环包绕(白箭头);1c.T2FLAIR示病灶边缘低信号环,囊性成分呈高信号;1d.增强扫描示病灶边缘呈环状强化;FLAIR为液体衰减反转恢复序列
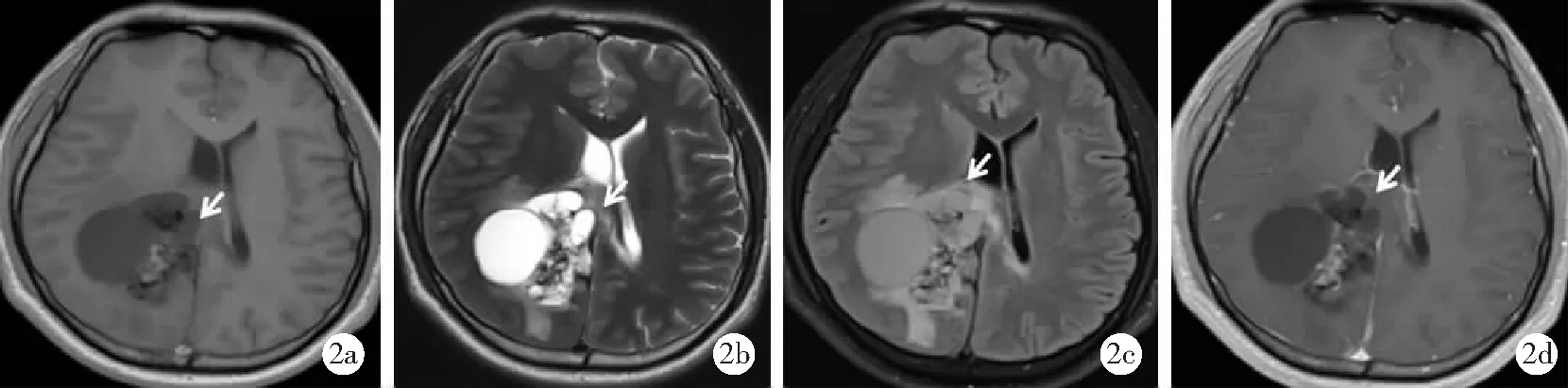
图2 毛细胞型星形细胞瘤误诊为室管膜瘤MRI检查图像(男,32岁)
2a~2c.T1WI及T2WI示右侧顶叶囊实性肿块,实性部分信号混杂,囊性部分呈长T1长T2信号,T2FLAIR实性部分呈混杂信号,囊性部分呈高信号,周围重度水肿(白箭头);2d.增强扫描示病灶实性部分不均匀轻度强化;FLAIR为液体衰减反转恢复序列
1.6误诊情况 本组中6例误诊为室管膜瘤,2例误诊为海绵状血管瘤,2例误诊为节细胞胶质瘤,1例误诊为间变型星形细胞瘤。
1.7确诊及预后 本组11例均行手术治疗,术后病理检查均证实为PA,肿瘤组织中可见明显的退行性变,表现为明显的血管透明变性、扩张、血管瘤样变,出现陈旧性出血及含铁血黄素沉积,其中3例伴有钙化。11例术后无特殊情况后出院,其中9例随访9~17个月未见复发,2例失访。
2 讨论
2.1临床概述 PA为好发于20岁以下人群的良性肿瘤,儿童常位于幕下,成人多位于幕上,无明显性别差异[4-7]。有文献报道,约8%的PA病理证实有自发性的出血,但其出血的潜在机制目前尚不明确[8]。有研究显示,PA自发性出血是由于不同因素相互作用所致,主要有以下几点原因:①肿瘤血管结构的特异性病理改变,如间质变性、透明变性和血管内皮细胞增殖等,如出血性肿瘤的血管组织学显示毛细血管床发育较差和血管壁较薄,这些血管虽然富含胶原,但弹性纤维较少,顺应性差,可增加破裂出血的机会;②肿瘤毛细血管类型与出血倾向的相关性已有报道,其中网状血管更易破裂;③肿瘤内出血与肿瘤生长、肿瘤内血管浸润、包裹动脉瘤破裂和凝血异常有关;④大约27%的出血患者伴有钙化,提示钙化可能导致肿瘤内出血;⑥PA的自发性出血与肿瘤血管内皮生长因子表达显著相关[8-10]。因此,当PA伴有出血、钙化时其MRI表现也就随之改变,易误诊为室管膜瘤、海绵状血管瘤等,增加了术前诊断难度。
2.2退行性PA的MRI特点 典型PA主要发生于幕下小脑半球,发病年龄为(17.4±8.2)岁,MRI典型表现为大囊小结节肿块,结节T1WI呈低信号、T2WI呈高信号、DWI呈低信号,增强扫描结节明显强化,囊液部分T1WI呈低信号、T2WI呈高信号、T2FLAIR以高信号为主,增强扫描囊壁强化或不强化,一般无瘤周水肿[4,11-14]。退行性PA的MRI表现与典型PA相差较大,总结本组MRI表现,结合国内外文献分析退行性PA的MRI表现主要有以下特点:①发病年龄:退行性PA的发病年龄较大,本组的发病年龄为(36.0±9.8)岁,明显高于典型PA患者[4],分析可能是由于其惰性本质和缓慢的病程,且临床症状不明显,从而导致确诊时间较晚。②发病位置:退行性PA多发生于幕上、脑室旁,推测可能由于脑室旁有较大生长空间,导致临床症状不明显,而典型PA多发生于幕下小脑半球,本组7例发生于幕上。③MRI表现:与典型PA类似,退行性PA根据囊性改变的多少可分为囊性型、囊实性型及实性型,但MRI信号特点却与典型PA差别甚大,实性型及囊实性型实性部分MRI主要表现为T1WI及T2WI信号混杂,T2WI及T2FLAIR可见多发条状低信号或环状低信号包绕,分析其信号混杂主要是由于大龄、长病程导致病灶出现退行性变,出现明显血管透明变性、扩张,部分出现血管瘤样变、血管壁变脆薄弱,引起反复出血[15-19],从而表现为含铁血黄素沉积及钙化的情况,从而T2WI、T2FLAIR及SWI可见多发低信号,这与病理结果相符;囊性型或囊实性型的囊性部分T2FLAIR多呈高信号,边缘可见低信号环包绕,部分可见液液平面,这主要也是由于反复出血、含铁血黄素沉积导致。④强化情况:典型PA增强扫描表现为结节明显强化伴或不伴囊壁强化,强化明显是由于毛细血管通透性增高引起的[4,12-14],而退行性PA的强化方式多样,可轻度强化、不均匀强化,部分囊变周围囊壁环状、线状强化而呈“青椒切面征”;强化方式的多样推测主要是由于退变、肿瘤血管发育不完善及原本有孔内皮细胞改变导致;出现“青椒切面征”的强化方式推测磨玻璃强化区为有孔内皮细胞或微血管增生血管通透性升高导致,囊变周围明显环状、线状强化区推测为周围组织坏死相关炎症反应引起血管高通透导致,另有观点认为是囊变区囊液内含高浓度血管生长因子引起周围血管高通透导致。⑤瘤周水肿:典型PA瘤周多无水肿[4,12-13],而退行性PA瘤周水肿多见,本组7例(63.6%)见瘤周水肿。
2.3诊断及鉴别诊断 退行性PA主要与以下疾病鉴别:①幕上室管膜瘤:好发于儿童脑室旁,表现为囊实性或实性肿块,实性肿块强化多明显[20],而退行性PA实性部分强化程度相对较低且混杂。②海绵状血管瘤:颅内海绵状血管瘤多表现为类圆形病灶,T2WI及T2FLAIR可见低信号环,内部信号混杂[21-23],而退行性PA多表现为混杂信号,多合并囊变。③节细胞胶质瘤:多表现为幕上颞叶囊实性肿块,结节明显强化,可合并囊变;退变性PA常合并出血、含铁血黄素沉积等情况。④间变型星形细胞瘤:表现为囊实性肿块,实性部分不均匀强化,而退变性PA则表现为囊实性肿块,多合并囊变、含铁血黄素沉积及钙化。
2.4误诊原因分析及防范措施 本组11例术前均误诊,分析误诊原因及防范措施如下:①对退变性PA的MRI表现认识不足,从而误诊为较常见的疾病。本组6例误诊为室管膜瘤,6例均位于幕上脑室旁,5例为囊实性肿块、1例为实性肿块,信号混杂,T2WI及T2FLAIR见多发低信号,囊性部分T2FLAIR呈高信号,病灶信号混杂,合并出血、囊变、含铁血黄素沉积,导致术前诊断为更为常见的室管膜瘤。②对不典型的MRI表现缺乏认识。本组2例误诊为海绵状血管瘤,其中1例表现为囊性肿块,周围见低信号环,囊性部分T2WI呈低信号,增强扫描边缘轻度强化,术前诊断为海绵状血管瘤伴出血;另1例为实性肿块,表现为实性肿块内部T1WI呈高信号,T2WI见多发条状低信号,边缘见环状低信号包绕,增强扫描呈轻度强化,术前诊断为海绵状血管瘤。因此接诊医生在以后工作中,当出现类似表现时应把退变性PA作为鉴别诊断的疾病之一。③对于需要鉴别诊断的疾病主观认识不足。本组2例误诊为节细胞胶质瘤,主要是对节细胞胶质瘤的认识不到位,以及对不典型PA出现退行性变时MRI表现认识不够充分导致误诊;1例误诊为间变型星形细胞瘤,主要是由于主观上认识不足、缺乏经验导致误诊。对于退行性PA的认识不足,由于MRI表现为囊实性肿块,增强扫描外周呈磨玻璃强化,囊变周围呈明显环状强化,误诊为间变型星形细胞瘤。
综上所述,退行性PA好发于中青年患者,主要表现为囊实性肿块,信号混杂,常合并出血、钙化及含铁血黄素沉积,增强扫描强化方式多样,瘤周水肿常见,在鉴别诊断中要注意考虑到此病的可能。
