甲状腺内胸腺癌1 例报告及文献复习
2022-12-15古婉仪刘春霞
古婉仪, 郅 程, 刘春霞
(广州医科大学附属第二医院病理科, 广东 广州 510260)
甲状腺内胸腺癌(intrathyroid thymic carcinoma, ITTC)是一类罕见的发生于甲状腺内特殊类型的低度恶性肿瘤, 曾用名包括甲状腺显示胸腺样分化的癌、甲状腺内上皮性胸腺瘤、原发性甲状腺胸腺瘤并淋巴上皮样癌。组织学上癌细胞向鳞状细胞分化, 间质伴纤维组织增生和多量淋巴细胞浸润;与鳞状细胞癌相似, ITTC 可侵犯周围软组织并发生淋巴结转移。其免疫表型与胸腺癌相似, 具有一定特征性。2007 年至今国内外报道[1-15]的ITTC 研究不足百篇。本文作者报道1 例ITTC患者, 并结合文献探讨其组织学和病理学特点、免疫表型和诊断及治疗方法, 旨在加深临床医生对该病的理解和认识。
1 临床资料
1.1 一般资料患者, 男性, 43 岁, 2021 年9 月4 日因发现右颈前肿物1 周入院。患者1 周前于外院检查发现右颈前肿物, 行超声检查, 见甲状腺右侧结节, 考虑恶性可能。美国放射协会(American College of Radiology, ACR)甲状腺结节超声分级TI-RADS 总分:9 分, ACR TI-RADS 评级:TR5。患者为进一步治疗到本院就诊。病程中患者无怕热、多汗、多食和易饥, 无声音嘶哑和饮水呛咳。既往史:抑郁症病史5 年, 不规律服用奥氮平10~20 mg·d-1, 米氮平每日1 片, 伴烦躁和失眠。无高血压、糖尿病、肝炎和结核病史。专科查体:甲状腺右叶Ⅱ度肿大, 可触及1 个4 cm×3 cm 肿块, 质硬, 边界清, 无压痛, 活动性尚可, 可随吞咽动作上下移动。甲状腺左叶未触及明显肿块。
1.2 实验室检查入院时患者游离三碘甲状腺原氨酸5.82 pmol·L-1, 游离甲状腺素24.6 pmol·L-1, 促甲状腺素4.5 mIU·L-1, 甲状腺球蛋白241 IU·mL-1, 甲状腺过氧化物酶抗体<9.0 IU·mL-1。
1.3 影像学检查CT 显示右侧甲状腺内见较大稍低密度影, 边界欠清, 大小为46 mm×39 mm, 突出于甲状腺轮廓之外, 气管受压, 增强检查可见病变中度强化, 平扫和增强密度稍低于周围正常甲状腺组织。颈部淋巴结超声显示右侧颈部Ⅲ和Ⅵ区可见多个实性低回声团块, 最大团块为25 mm×6 mm, 边界尚清, 边缘欠规则, 淋巴门显示不清, 部分团块内部见少许点状强回声钙化斑。右侧颈部Ⅲ和Ⅵ区肿大淋巴结, 考虑甲状腺癌转移可能。
1.4 甲状腺肿物细针穿刺细胞学表现细针穿刺液离心沉渣组织中见数团细胞, 可见单个或多个明显的核仁, 细胞边界不清, 胞浆呈弱嗜酸性(图1A)。细针穿刺液行液基细胞学检查结果可见数小团异性细胞, 细胞排列拥挤, 细胞核中同样可见单个或数个明显的核仁(图1B 和1C)。
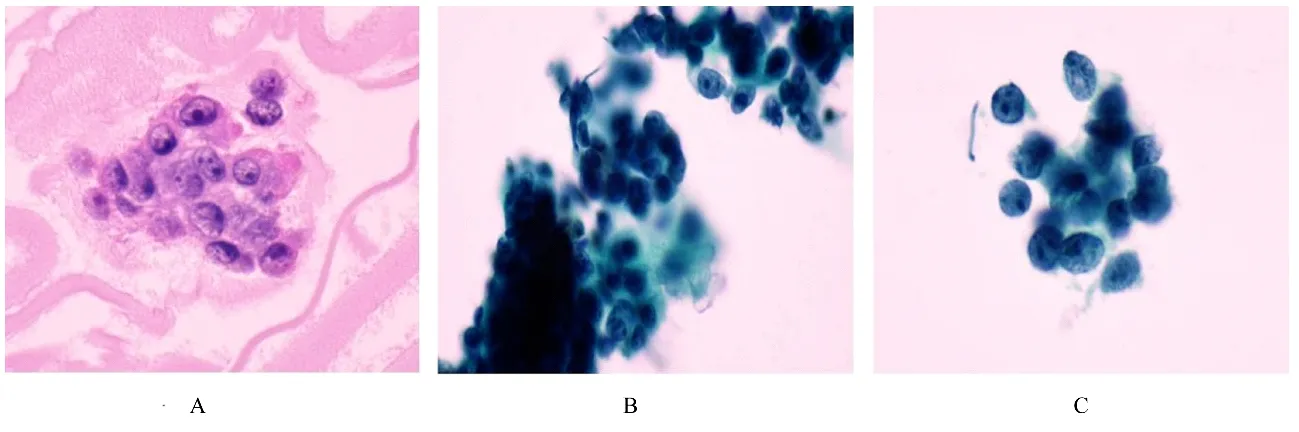
图1 ITTC 患者肿瘤细针穿刺细胞学形态表现Fig.1 Cytological morphology of fine needle aspiration of ITTC patient
1.5 肿瘤大体形态甲状腺右叶可见1 个肿物, 大小为45 mm×35 mm×18 mm, 无包膜, 切面呈分叶状, 灰白色, 质硬, 边界尚清, 侵犯甲状腺外组织(图2A)。
1.6 肿瘤组织形态表现光镜低倍镜下肿瘤细胞排列呈巢状、岛状、分叶状且在甲状腺组织中呈推进性生长(图2B), 并浸润甲状腺外周围脂肪组织及淋巴结。间质纤维增生伴胶原化, 癌细胞团周围可见淋巴细胞和浆细胞。肿瘤细胞部分呈合体状, 外观与淋巴上皮瘤样癌相似(图2C)。高倍镜下癌细胞呈圆形或卵圆形, 核大, 核仁明显, 可见单个或数个大核仁(图2D), 可见核分裂象, 与鳞状细胞癌相似, 并见淋巴结转移(图2E)及脉管内癌栓(图2F)。
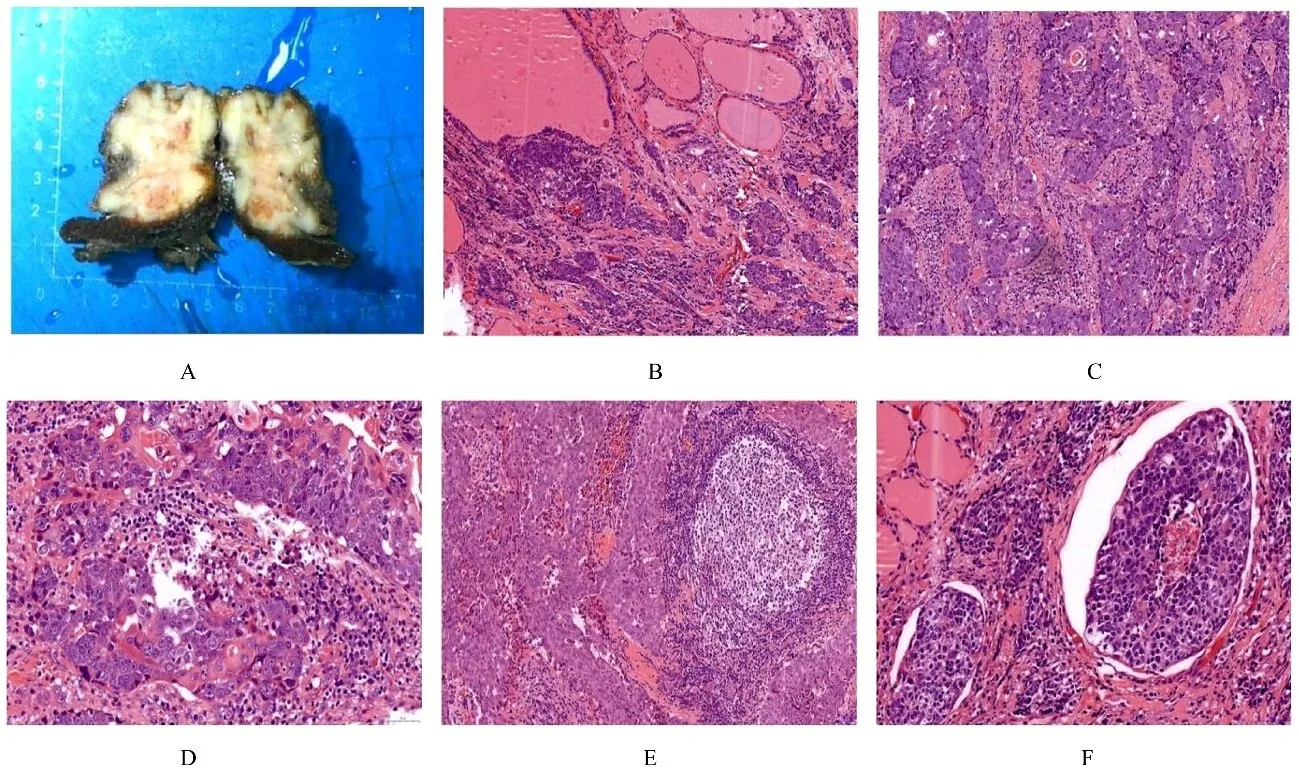
图2 ITTC 患者肿瘤大体形态和组织形态表现Fig.2 General morphology of tumor and morphology of tumor tissue of ITTC patient
1.7 肿瘤组织免疫组织化学染色和免疫表型检测癌细胞表达CD5(图3A)、CD117(图3B)、P63(图3C)、CK、CK/H、CK5 和CK19, 少数细胞 表 达Syn、 CgA 和cyclinD1, 不表达TdT(图3D)、TTF-1(图3E)、TG、TPO、NUT 和Calcitonin, 约30%的肿瘤细胞表达Ki-67。间质中主要为CD3 和CD5 阳性的小淋巴细胞, TdT 阴性, 散在淋巴细胞表达CD20。EBER-ISH 为阴性(图3F)。
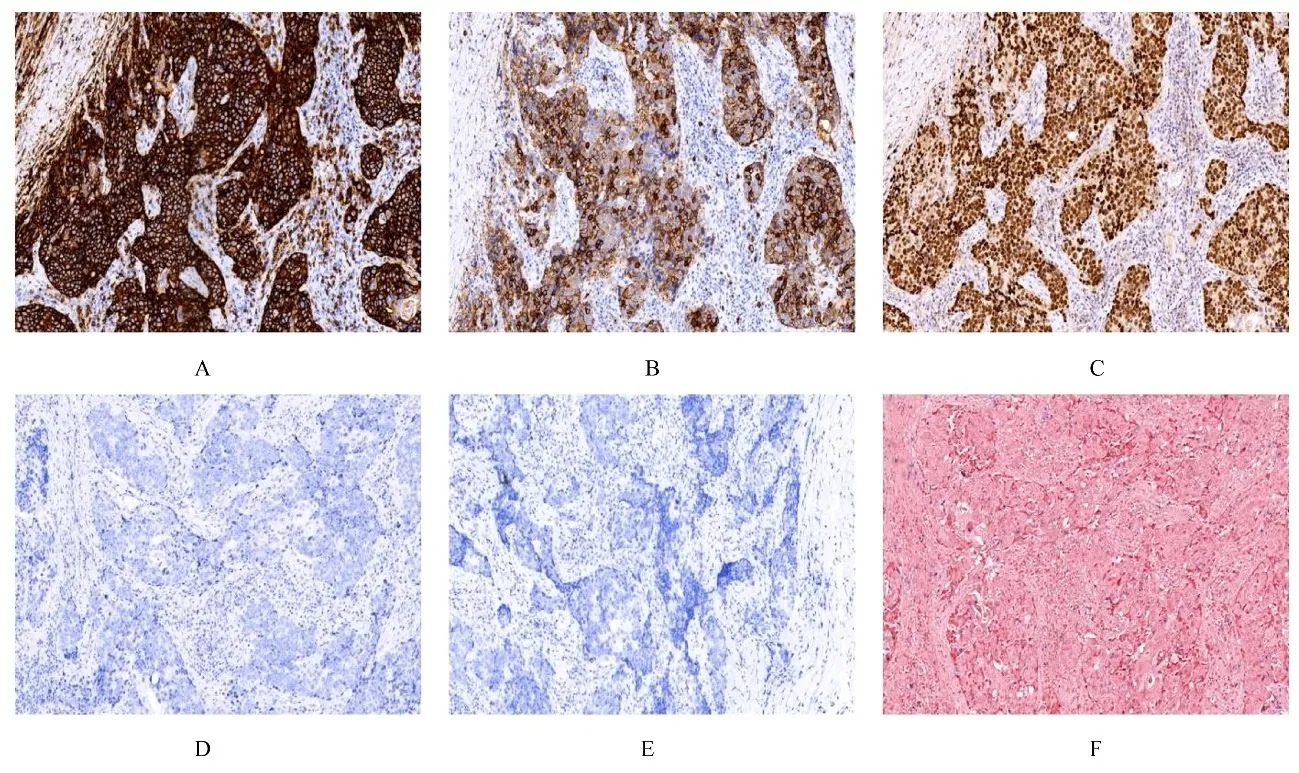
图3 ITTC 患者肿瘤组织免疫组织化学染色和原位杂交结果(×200)Fig.3 Immunohistochemistry staining and in situ hybrization results of tumor tissue of ITTC patient(×200)
1.8 病理诊断和随访 该患者病理诊断为右侧ITTC, 伴颈部淋巴结转移, 可见脉管内癌栓。患者术后3 和11 个月复查颈部CT, 均未见复发和转移。
2 讨 论
ITTC 是甲状腺少见的特殊类型恶性肿瘤。该肿瘤最先由MIYAUCHI 等[16]于1985 年命名为甲状腺内上皮性胸腺瘤, 形态与甲状腺鳞状细胞癌相似, 后者恶性程度更高, 预后差。2004 年WHO内分泌器官肿瘤分类中命名为甲状腺显示胸腺样分化的癌, 认为该肿瘤恶性程度低, 将其独立分类。2017 年新版WHO 内分泌器官肿瘤分类[17]将该病命名为ITTC, 分为3 个亚型:鳞状细胞癌型、淋巴上皮瘤型和神经内分泌癌型, 其中神经内分泌癌亚型偶见报道[18]。目前认为ITTC 起源于异位胸腺或甲状腺内鳃囊残留组织。
甲状腺内胸腺癌男性与女性发病率相当, 发病年龄范围广, 从14~79 岁均有报道, 以中年多见, 常表现为颈部肿块, 肿瘤最大径1~8 cm, 多发生于甲状腺下极, 以右侧甲状腺下极多见, 也有发生于颈部周围软组织[20]和腮腺[21]的报道。
患者通常无明显症状或可伴有气管压迫, 少数患者出现声音嘶哑。实验室检查甲状腺功能无明显特异性, 超声常提示低回声结节, 可伴淋巴结肿大。CT 显示稍低密度影, 增强扫描可中度强化, 平扫和增强密度均低于周围正常甲状腺组织。结合临床表现、实验室检查和影像学检查常首先考虑结节性甲状腺肿或其他类型甲状腺恶性肿瘤, 容易忽略考虑ITTC。
肿瘤组织细针穿刺细胞学形态表现为细胞呈三维立体结构, 排列拥挤, 细胞核中可见明显核仁, 不出现核沟和核内假包涵体。组织学形态表现为巢团状排列, 核呈空泡样, 可见单个或数个明显核仁, 核分裂少见, 胞浆中等量, 淡染或嗜碱性。有研究[18]显示:电镜下瘤细胞细胞核多为椭圆形, 核仁明显, 染色质分散。胞质中还可见弥漫性排列的中间丝及致密的张力丝束, 细胞膜间的桥粒连接发育不良, ITTC 免疫表型与胸腺癌非常相似, 癌细 胞 表 达CD5 和CD117。ITO 等[22]研 究 显 示:CD5 阳性表达率为82%, 特异度为100%, 有少数患者不表达CD5。研究[23-24]显示:ITTC 与胸腺癌组 织均表达P63、Bcl-2 和CD117; 在 不 表 达CD5 的情况下, 结合CD117、Bcl-2 和P63 表达也支持癌细胞具有胸腺样分化潜能的结论。有研究者[8]对9 例ITTC 患者行免疫组织化学检测发现:肿瘤细胞弥漫强阳性表达葡萄糖转运蛋白1(glucose transporter-1, GLUT-1) 和E-钙 黏 蛋 白(E-cadherin)。VEITS 等[4]对10 例ITTC 患 者 行COX-2 免疫组织化学检测及KIT、 PDGR-α、EGFR 和KRAS 基因检测, 结果显示:肿瘤细胞均表达COX-2;虽然肿瘤细胞也表达CD117, 但KIT 基因并未发生突变;有3 例患者检测结果显示:EGFR 第20 外显子(p. Q787Q) 存在单核苷酸多态性(single nucleotide polymorphism, SNP), 但未发现EGFR 基因突变;4 例患者在PDGFR-α基因12 外显子中出现了SNP, 但未检测到PDGFR-α 基因突变, KRAS 基因也未检测到突变。该患者细胞和组织形态表现与上述ITTC 描述相一致, 为术前甲状腺结节细胞学分级提供了重要依据;且癌细胞弥漫强阳性表达CD5 和CD117, 不表达TTF-1、Tg 和TPO, 提示癌细胞向胸腺分化, 而非甲状腺分化, 与文献报道[18, 22-23]一致。
ITTC 需要与以下肿瘤鉴别:①原发性甲状腺鳞状细胞癌, ITTC 细胞排列和细胞特点具有向鳞状细胞分化的倾向, 易被误诊为甲状腺鳞状细胞癌。后者异型性更大, 侵袭性更强, 核分裂象多见, 不 表 达CD5、Bcl-2 和CD117, Ki-67 常 大 于50%。②甲状腺未分化癌, 肿瘤细胞呈梭形、上皮样或多形性, 可见瘤巨细胞, 多见坏死, 坏死区域周围细胞核栅栏状排列。不表达CD5、Bcl-2 和CD117。③转移性癌, 如淋巴上皮癌, 癌细胞呈片巢状分布, 细胞合体样, 核呈空泡状, 间质淋巴细胞更丰富。癌细胞不表达CD5、Bcl-2 和CD117。检查鼻咽部常可发现肿物, 且EBER-ISH (+)。转移性鳞状细胞癌形态如ITTC, 间质淋巴细胞较少, 癌细胞不表达CD117、CD5 和Bcl-2, 在皮肤、食管、肺或宫颈等脏器可查及原发病灶。④滤泡树突细胞肉瘤, 肿瘤细胞呈弥漫或结节状增生, 胞界不清, 细胞核呈空泡状, 可见小核仁, 胞质嗜酸, 背景常见小淋巴细胞。瘤细胞表达CD21、CD35和CD23, 不表达CD5 和CD117。⑤伴有胸腺样分化的梭形细胞肿瘤, 好发于儿童和青年, 由不同比例交叉成束的梭形细胞、小管状腺体和硬化的纤维间质构成。 肿瘤细胞表达CK, 不表达Tg、calcitonin、CD117 和CD5。
ITTC 恶性程度较低, 对放疗敏感, 临床首选手术治疗, 辅以放疗来降低复发率。大部分患者可以无瘤存活, 部分患者可在术后短期内发生局部复发、淋巴结转移及远处转移。有少数病例在术后4.0~44.5 个月出现远处转移, 转移部位以肺和肝为主, 经过手术联合放疗, 患者预后良好, 表明复发病灶及转移病灶对放疗依旧敏感。其中有1 例[5]患者死亡, 可能与肿瘤侵入气管并阻塞90%的气管腔及发病时患者状态较差有关。研究[25]显示:接受甲状腺全切除术和颈部淋巴结清扫等根治性手术的患者效果良好, 局部复发率为14%, 5 年生存率为90%, 10 年生存率为82%。因此完全切除肿瘤, 包括切除被侵犯的器官, 对于降低局部复发率并提高生存率至关重要。关于放疗联合化疗的疗效报道[26]较少, 对于不能手术的患者, 采用放疗联合化疗, 对缩小肿瘤体积也有一定作用, 目前暂未发现化疗对预后有明确的增益效果。该患者早期出现淋巴结转移, 行右侧甲状腺肿物切除和颈部淋巴结清扫术后未给予放疗, 术后3 和11 个月复查颈部CT 均未见复发和转移, 与文献[25]分析结果一致。
综上所述, ITTC 是一种低度恶性肿瘤, 细针穿刺细胞学检查有一定特点, 但不具有特异性, 常难以诊断该病。ITTC 的组织学和免疫表型与胸腺癌相似。临床治疗以手术为主, 辅以放疗, 患者预后较好。即使发生局部复发或远处转移, 再次行手术或单纯放疗, 患者仍然预后良好。
