腮腺浅叶良性肿瘤次全切术治疗腮腺浅叶良性肿瘤的临床疗效
2022-12-10雷建明
黄 静 雷建明
(1.宁都县人民医院,江西 宁都 342800;2 赣南医学院附属口腔医院,江西 赣州 341000)
腮腺浅叶良性肿瘤是头面部常见肿瘤类型,发病有良恶性之分,临床以良性最为多见,以腺瘤及腺淋巴瘤最为常见。临床统计显示,腮腺区肿瘤中,良性肿瘤占比高达81%~85%,虽不会直接危及生命,但随着肿瘤的增大,可压迫周围神经,引发一系列症状及体征[1]。手术是主要治疗方法,传统手术方法通过腮腺浅叶全切术,将肿瘤连同所有腮腺浅叶组织一并切除,虽达到了根治效果,但需要结扎腮腺导管,容易损伤面神经和腺体,术后并发症多,甚至影响远期面部外观及功能[2]。腮腺浅叶良性肿瘤次全切术在传统方法上加以改良,仅切除肿瘤及周围少量浅叶组织,保留腮腺导管和腺体,减少了对面神经的损伤,在确保疗效的同时,也提高了手术安全性,保持面部功能和外观的完整[3]。实践证实,对腮腺浅叶良性肿瘤行次全切除具有创伤小、恢复快、并发症少等优点[4]。本研究进一步分析腮腺浅叶良性肿瘤行次全切术的临床疗效,现汇报如下。
1 资料与方法
1.1 一般资料:将2019年1月到2021年12月在我院治疗的52例腮腺浅叶良性肿瘤患者随机分为两组。纳入标准:①均经CT 检查确诊,位于腮腺浅叶,边界清晰,直径>0.5cm;②手术病理检查证实为良性肿瘤;③行择期手术治疗,无手术禁忌;④充分知悉本研究,加入依从性好。排除标准:①深叶肿瘤及恶性肿瘤;②直径≤0.5cm;③血液系统疾病或凝血障碍;④临床资料不完整;⑤精神、意识异常。
1.2 方法:对照组使用腮腺浅叶全切除术,术前CT扫描腮腺区,确定肿瘤信息;全身麻醉,患者头偏向健侧,于腮腺区耳屏前行S 形切开,向下颌角至舌骨大角,寻找颈阔肌,翻瓣寻找面神经下颌缘支,并解剖分离,再翻起腮腺浅叶后切断结扎,解剖面神经总干及分支,结扎腮腺导管,将腮腺浅叶完整切除;创面止血,留置负压引流管,缝合创面,结束手术[5]。观察组使用腮腺浅叶良性肿瘤次全切术,体位、麻醉、翻瓣方法同对照组;根据病灶部位选择不同切口,耳前区肿瘤,取下方切口,腮腺后下极肿瘤,取上方切口,缩小翻瓣范围,以显露腮腺下部或耳前区腺体为宜,腮腺后下极肿瘤,分离面神经下颌缘支至颈面干,切除肿瘤及后下部腮腺组织,保留上部腺体及腮腺导管;耳前区肿瘤,直接切除肿瘤和周围0.5~1.0cm 范围的正常腺体,无需解剖面神经;缝合腺体断面,止血并冲洗,留置引流管,结束手术[6]。两组术后处理方式一致。
1.3 面神经损伤标准 共分5 度。1 度:外观静态正常,运动时可有轻度异常,属于轻度面神经功能障碍;2 度:外观静态无异常,眼睑、嘴部、眉毛活动时伴随轻微痉挛或不对称,属于中度面神经功能障碍;3 度:静态外观轻度畸形,患侧肌张力下降,用力可闭合眼睑,无法抬眉,嘴角不对称,属中重度面神经功能障碍;4 度:静态时外观不对称,患侧肌肉部分挛缩,眼睑无法完全闭合,属重度面神经功能障碍;5 度:静态外观明显不对称,患侧肌肉挛缩、无明显肌张力,眼睛无法闭合,面神经完全麻痹[7]。
1.4 观察指标:①记录手术指标及住院时间;②统计皮下积液或涎瘘、面部凹陷畸形、暂时性面瘫、耳颞神经综合征、耳垂麻木等并发症情况;③评估术后3 个月SF-36 评分,包含8 个维度,各最高100分。
1.5 统计学方法:统计学用SPSS21.0 软件版本,均数±标准差(±s)、率(%)代表计量资料、计数资料,检验方式为t、χ2,差异有统计学意义P<0.05。
表1 两组一般资料比较 (±s)

表1 两组一般资料比较 (±s)
组别 n 男/女年龄(岁)肿瘤直径(cm)病程(月)病理类型多形性腺瘤 腺淋巴瘤 乳头状囊腺瘤 单形性腺瘤 肌上皮瘤 神经鞘膜瘤观察组 26 14/12 45.78±8.03 1.79±0.54 6.75±2.23 9 6 4 4 2 1对照组 26 15/11 45.43±7.86 1.83±0.57 7.14±2.62 χ2/t/Z 0.775 0.359 0.224 0.391 P>0.05 >0.05 >0.05 >0.05 11 6 4 3 2 0 0.834>0.05
2 结果
2.1 两组手术指标比较:观察组手术时间、切口长度、术中出血量、解剖面神经分支数、住院时间均少于对照组(P<0.05),见表2。
表2 两组手术指标比较 (±s)

表2 两组手术指标比较 (±s)
组别 手术时间(min) 切口长度(cm) 术中出血量(mL)观察组(n=26) 79.84±11.26 6.23±1.62 45.75±12.28住院时间(d)7.18±2.11对照组(n=26) 127.45±16.57 14.79±2.90 70.34±13.65 3.86±0.58 11.02±2.59 t 47.612 8.563 24.592 4.218 4.384 P<0.05 <0.05 <0.05 <0.05 <0.05解剖面神经分支数(支)1.68±0.37
2.2 两组并发症比较:观察组皮下积液或涎瘘、面部凹陷畸形、暂时性面瘫、耳颞神经综合征、耳垂麻木等并发症发生率明显低于对照组(P<0.05),见表3。

表3 两组并发症比较 [n(%)]
2.3 两组面神经损伤情况比较:观察组面神经1度、2 度、3 度、4 度以及总发生率均低于对照组(P<0.05),见表4。
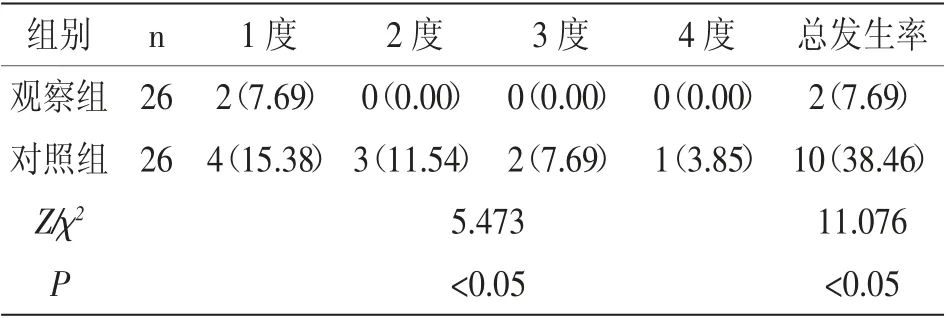
表4 两组面神经损伤情况比较 [n(%)]
2.4 两组术后SF-36 评分比较:相比较而言,观察组术后各维度SF-36 评分更高(P<0.05),见表5。
表5 两组术后SF-36 评分比较 (分,±s)
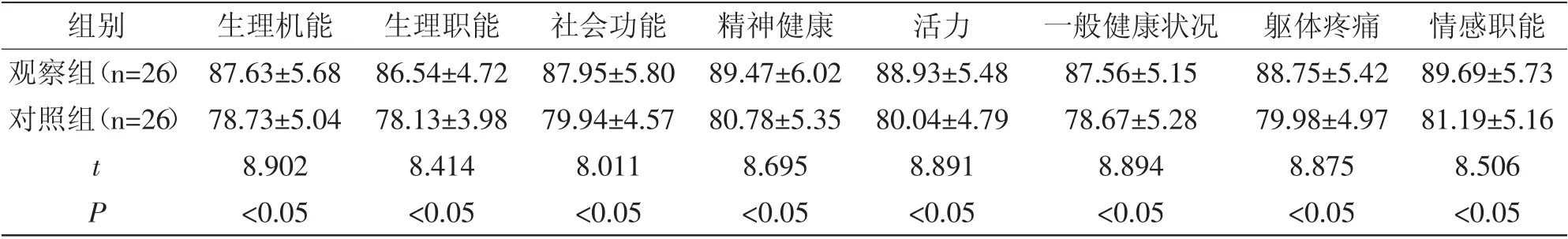
表5 两组术后SF-36 评分比较 (分,±s)
组别 生理机能 生理职能 社会功能观察组(n=26) 87.63±5.68 86.54±4.72 87.95±5.80精神健康89.47±6.02对照组(n=26) 78.73±5.04 78.13±3.98 79.94±4.57 80.78±5.35 t 8.902 8.414 8.011 8.695 P<0.05 <0.05 <0.05 <0.05活力88.93±5.48 80.04±4.79 8.891<0.05一般健康状况 躯体疼痛 情感职能87.56±5.15 88.75±5.42 89.69±5.73 78.67±5.28 79.98±4.97 81.19±5.16 8.894 8.875 8.506<0.05 <0.05 <0.05
3 讨论
腮腺浅叶良性肿瘤在临床较为常见,早期无明显症状,外观也无明显改变,较难诊治,且良性肿瘤生长速度较慢,待增大后可触及无痛性肿块,一般活动性好,表面光滑,部分合并粘连。若无明显症状表现可临床随诊,无需特殊处理,若肿瘤增大、引发相关症状,则需要手术切除[8]。合理选择手术方式是保障疗效及安全性的关键。传统方法通过切除肿瘤及全部腮腺浅叶组织,虽能达到根治效果,但腮腺结构复杂,其内包含的神经分支较多,术中容易损伤面神经,还可因切除范围较大导致腮腺萎缩,引发腺体功能障碍,致使术后可发生多种并发症,甚至引发面部凹陷畸形,整体疗效不能令人满意,临床开展明显受限[9-10]。
近年来,临床不断改进腮腺浅叶良性肿瘤手术方法,腮腺浅叶次全切除术的应用获得了较为理想的治疗效果。这一术式切除的范围明显缩小,能够在较小的切口下进行操作,需要分离的面神经分支减少,从而最大限度保留正常腺体、主导管及其分支,减少对腮腺正常功能的影响,并大大降低了对面神经的损伤风险,减少对血管的离断,术后并发症几率低,恢复效果更好[11-12]。腮腺浅叶良性肿瘤次全切术不仅能完整切除肿瘤,而且切除范围小,仅需切除部分浅叶腺体,有效保留了腮腺结构和功能的完整,降低神经损伤、感染、面部凹陷畸形等并发症风险,达到较为满意的疗效及安全性[13-14]。因此,这一术式更为严谨、高效,有显著优势。
本研究中观察组在手术指标、并发症、面神经损伤、生活质量等指标上均优于对照组。证实了次全切术的优越性,术中暴露及牵拉的组织减少,降低面神经损伤几率,且切除的范围缩小,使得术后不易面部凹陷,还保留了腮腺分泌功能及导管的完整性,利于涎液经导管排泄,从而维护了腮腺结构和功能的完整性[15]。
综上所述,腮腺浅叶良性肿瘤行次全切术的临床疗效确切,手术更为微创、高效,大大减少了创伤范围及并发症,提高生活质量,适合优先使用。
