医患共享决策模式在糖尿病患者中应用效果的Meta分析
2022-12-07詹炜丽权明桃陈芳
詹炜丽 权明桃 陈芳
随着人们生活习惯的改变及人口老龄化的发展,我国成人糖尿病的患病率不断上升,已达11.2%,我国成为全球糖尿病患者人数最多的国家[1-2]。糖尿病难以治愈,一旦患病将终生携带,且随着病情发展,糖尿病将引发一系列血管病变甚至是多器官功能衰竭,具有较高的病死率[3],严重危害人的健康及生活质量,此外,还给社会带来巨大经济负担。因此,积极控制糖尿病意义重大。2018年美国糖尿病协会(ADA)/欧洲糖尿病研究协会(EASD)发布的《2018年2型糖尿病高血糖管理共识》[4]指出,糖尿病管理应“以患者为中心,提高其自我护理参与度,尊重其偏好、需求和价值观”,以此指导临床决策,改善患者临床结局。医患共享决策(Shared Decision Making,SDM)是指医护人员向患者解释治疗的选择、益处及可能带来的危害,患者在借助决策辅助工具(Decision Aids,DAs)的基础上,与医护人员共同制定双方协商一致的决策[5-6]。SDM符合《2018年2型糖尿病高血糖管理共识》提出的糖尿病管理理念[7]。医患共享决策自提出以来,在国外广泛应用于糖尿病患者,国内亦有相关研究,但各研究结果不尽一致。因此,本研究对接受共享决策模式干预的糖尿病患者进行应用效果的Meta分析,旨在为更好地开展糖尿病患者SDM干预提供依据。
1 资料与方法
1.1 文献纳入和排除标准
文献纳入标准包括以下5点。①研究对象为年龄≥18岁且符合1型或2型糖尿病诊断标准的患者;患者意识清晰,无认知功能障碍。②研究类型为随机对照试验(RCT)。③干预措施:实验组研究对象接受医患共享决策模式干预,即使用决策辅助工具(网络决策平台、卡片、决策辅助手册、图片、流程图、表格等),为患者提供可选择的治疗/护理方案并分析其利弊,引导患者思考并促进医患沟通讨论,鼓励患者说出治疗选择意愿和偏好,评估其治疗偏好,最后共同做出有利的治疗/护理计划。对照组的干预措施包括由医务人员为患者提供糖尿病常规治疗护理知识宣教、疾病相关知识口头宣教,发放健康教育手册及随访等服务。④结局指标:决策困境,采用决策困境量表(Decision Conflict Scale,DCS)评估;决策自我效能,采用决策自我效能量表(Decisional Self-Efficacy,DSE)评估;用药依从性,根据患者自我报告前1周是否有漏服药情况评定,分为“没有”“1次”“超过2次”3个等级,用药依从率为回答“没有”的患者的占比;体质量指数(BMI);糖化血红蛋白值(HbA1c);自我管理能力,采用不同汉化版本的糖尿病患者自我管理活动问卷(the Summary of Diabetes Selfcare Activities measure,SDSCA)评估。文献应至少包含其中1项。⑤中文或英文文献。
文献排除标准:无法获取全文的文献;信息不足,数据不完整或者研究数据无法进行合并分析的文献;重复发表的文献;质量等级为C级的文献。
1.2 文献检索策略
计算机检索Cochrane Library、Pubmed、Embase、Web of Science、中国生物医学文献数据库、中国知网、万方数据知识服务平台和维普网等国内外数据库近10年的文献,检索时间为2011年7月2日至2021年7月2日。采用主题词和自由词相结合的方式进行检索。以(“共享决策”OR“共同决策”OR “决策辅助”OR“决策工具”OR “决策支持”OR“决策辅导”)AND(“糖尿病”)为中文检索策略;以(“Diabetes Mellitus” [Mesh]OR“diabet*” [Title/Abstract]OR“DM” [Title/Abstract])AND(“Shared decision-making” [Title/Abstract] OR “Shared decision making” [Title/Abstract] OR“decision aids” [Title/Abstract]OR“decision tool” [Title/Abstract] OR“decision support”[Title/Abstract])等为英文检索策略,以PubMed为例,具体检索策略见图1。同时辅以文献追溯的方法查找相关文献,以保证查全。

1.3 文献的提取与筛选
由2名经过培训的研究员根据文献纳入和排除标准独立筛选文献、提取数据,并双人核对,当意见出现分歧时,由第3名研究者参与讨论并裁定。制定标准化文献信息提取表格,提取的主要内容包括作者、发表时间、国家、样本量、干预方式、结局指标等。
1.4 文献质量评价
由2名研究者独立采用Cochrane协作网更新的5.1版评价手册[8]中RCT评分标准来评价偏倚风险。主要评价内容包括:随机分配、分配隐藏、盲法、结果数据的完整性、选择性报告研究结果和其他偏倚来源。若纳入的研究完全满足上述标准,表明发生偏倚的可能性最小,其质量等级为A级;如部分符合上述标准,则发生偏倚的风险为中度,其质量等级为B级;如完全不符合上述标准,则发生偏倚的风险高,其质量等级为C级[9]。
1.5 统计学方法
采用Cochrane协作网提供的RevMan 5.3软件进行Meta分析。二分类变量采用相对危险度(RR)及95%可信区间(95%CI)表示;对于连续性变量,各文献对同一指标采用的测量方法及单位完全相同时,采用加权均数差(MD)和95%CI表示,若不完全相同,采用标准均数差(SMD)和95%CI表示。使用卡方检验判断研究结果之间是否存在异质性。若各研究间具有同质性(P≥0.1,I2≤50%),则采用固定效应模型进行分析;若存在异质性(P<0.1,I2>50%),则分析异质性来源,进行亚组分析或敏感性分析;若不存在临床异质性,采用随机效应模型进行Meta分析[10]。以P<0.05为差异有统计学意义。
2 结果
2.1 文献检索结果及文献纳入情况
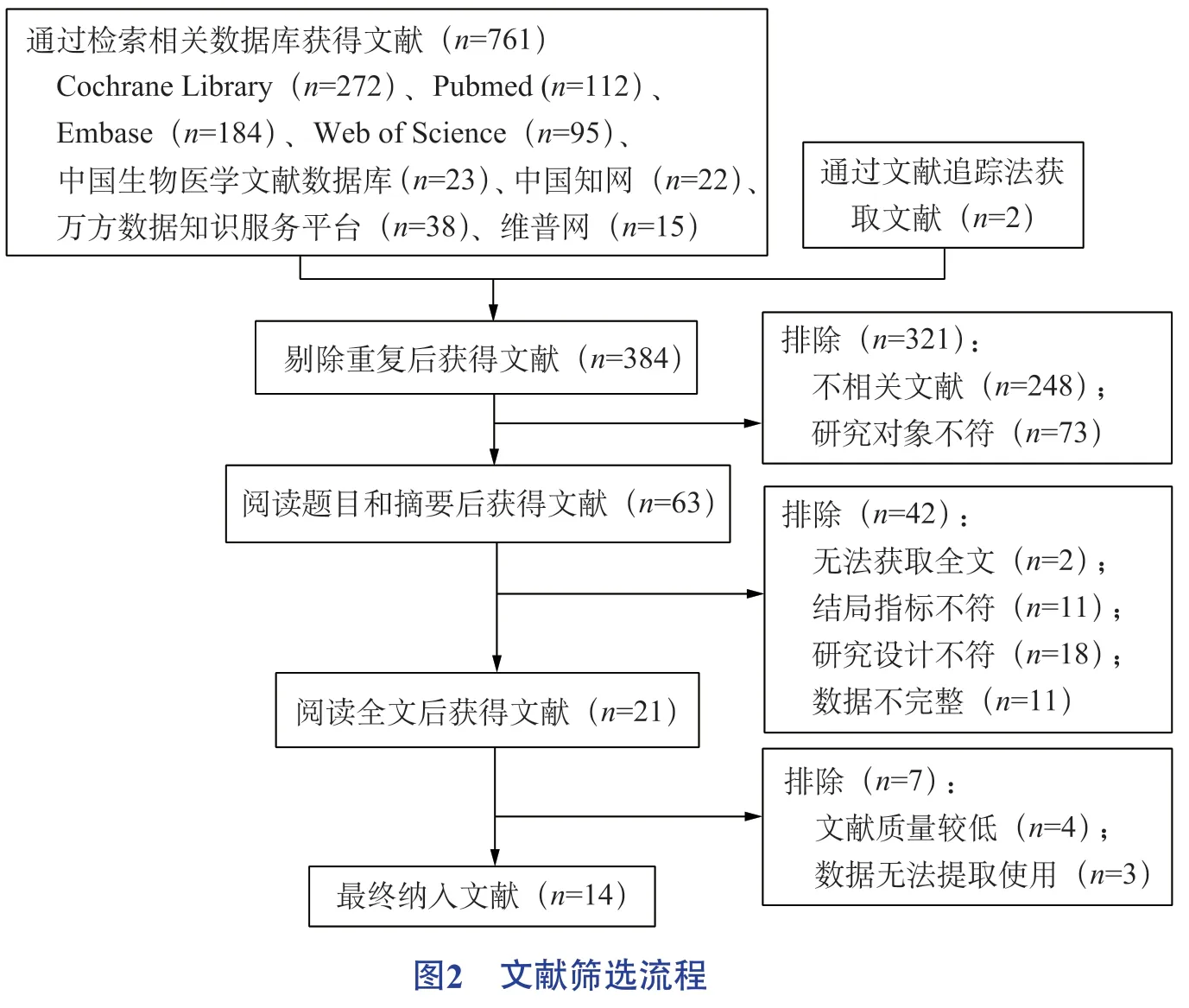
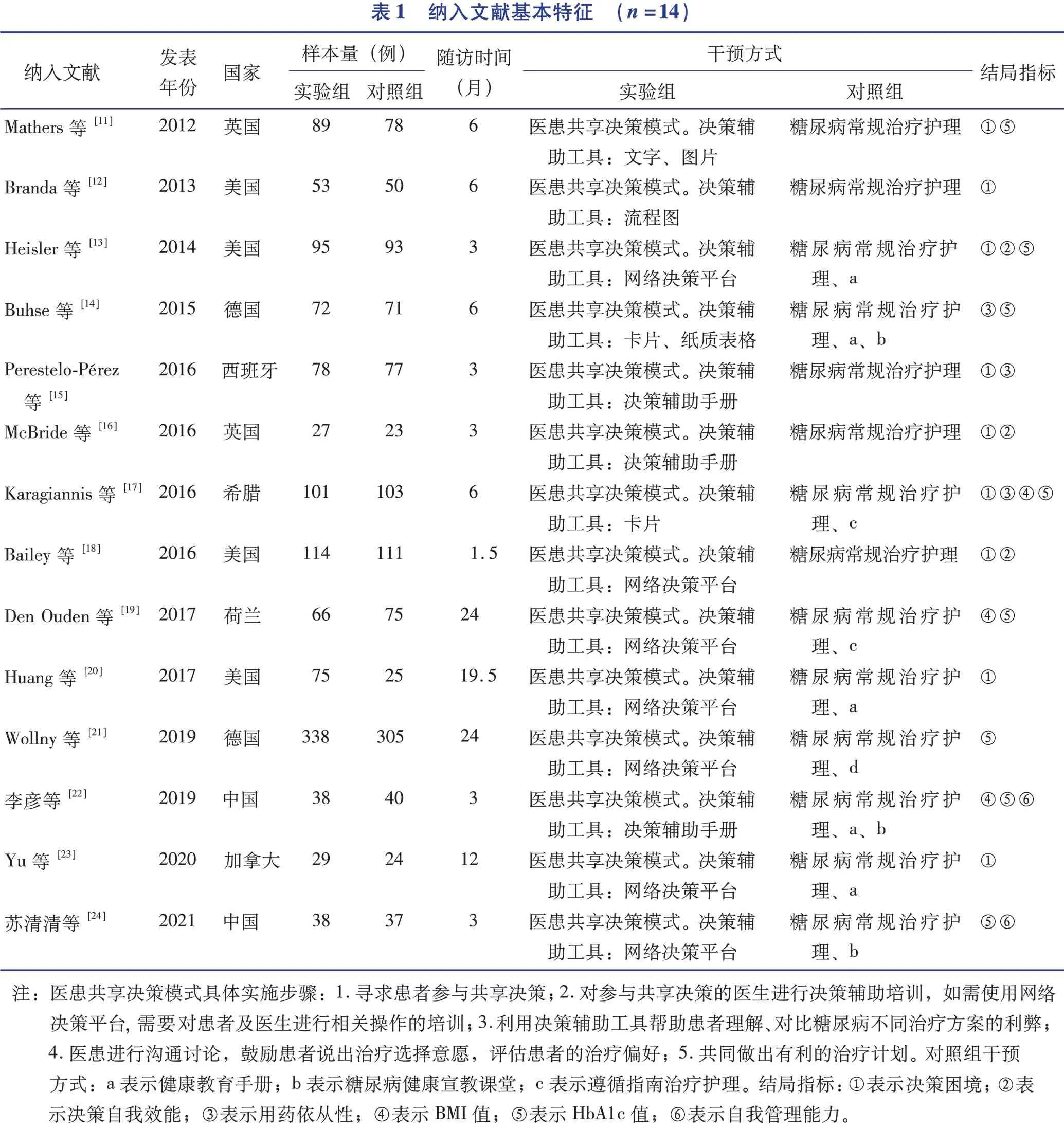
通过检索各个数据库共检索到中英文文献共761篇,通过筛选,最终纳入文献14篇,其中中文2篇、英文12篇,包括2 325例糖尿病患者。文献筛选流程及结果见图2,文献基本特征见表1。
?
2.2 文献质量评价
所有文献质量评价由2名研究者共同完成。采用Cochrane 5.1.0系统评价手册评价。本研究最终纳入14篇文献,1篇[23]为A级,13篇[11-22,24]为B级,8篇文献[11-13,15-16,19,23-24]具体描述了随机方法,为计算机随机产生数字、聚类随机化分组和抛硬币;8篇文献[11-12,14,16,19,21,23-24]描述了分配隐藏方案;5篇文献[12-14,20,23]描述了对干预者和患者实施双盲法;4篇文献[13-14,21,23]描述了对结果测量者实施盲法。
2.3 Meta分析结果
2.3.1 决策困境
DCS主要用来评估患者对治疗及护理方案决策时的不确定性,得分越高说明患者决策困境程度越高,DCS可以反映出患者决策的质量[25]。9项研究[11-13,15-18,20,23]均报告了2组患者的决策困境程度,各研究间存在异质性(P=0.001,I2=68%),采用敏感性分析发现,Bailey等[18]的研究对异质性影响较大,分析其原因可能是该文章中DCS评分数据是由随访时的评分减去基线评分得出的变化值,而其他8项研究中DCS评分数据均是随访时的评分。因此,对剩余8项研究[11-13,15-17,20,23]进行Meta分析,各研究间异质性较小(P=0.24,I2=24%),采用固定效应模型分析,研究结果显示,医患共享决策模式干预能缓解糖尿病患者决策困境[SMD=-0.20,95%CI(-0.32,-0.09),P=0.0007],见图3。

2.3.2 决策自我效能
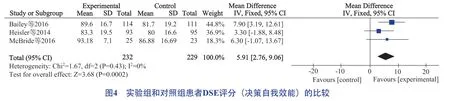
3项研究[13,16,18]均采用DSE评估医患共享决策模式干预对糖尿病患者决策自我效能的影响,研究间无异质性(P=0.43,I2=0),采用固定效应模型分析,研究结果显示,使用医患共享决策模式干预能提高糖尿病患者决策自我效能[MD=5.91,95%CI(2.76,9.06),P=0.0002],见图4。
2.3.3 用药依从性
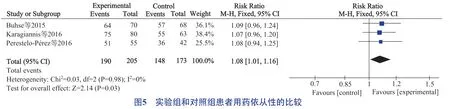
3项研究[14-15,17]根据患者自我报告前1周是否有漏服药评估患者的用药依从性,研究间无异质性(P=0.98,I2=0),采用固定效应模型分析,研究结果显示,用医患共享决策模式干预能提高糖尿病患者用药依从性[RR=1.08,95%CI(1.01,1.16),P=0.03],见图5。
2.3.4 BMI
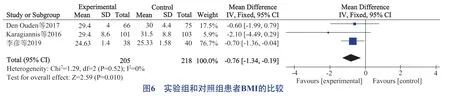
3项研究[17,19,22]报道了共享决策模式对糖尿病患者BMI值的影响,各研究间无异质性(P=0.52,I2=0),采用固定效应模型分析。研究结果显示,共享决策模式干预能降低糖尿病患者的BMI值[MD=-0.76,95%CI(-1.34,-0.19),P=0.01],见图6。
2.3.5 HbA1c
8项研究[11,13-14,17,19,21-22,24]报道了医患共享决策模式干预对糖尿病患者HbA1c值的影响,结果显示,各研究间存在异质性(P=0.02,I2=57%),故采用随机效应模型。根据各研究的不同随访时间(3个月、6个月、24个月)作亚组分析。随访3个月的效果:纳入3项研究,结果显示,实验组患者HbA1c下降程度明显优于对照组[MD=-0.42,95%CI (-0.68,-0.16),P=0.001]。随访6个月的效果:纳入4项研究,结果显示,实验组与对照组患者HbA1c下降程度比较,差异无统计学意义[MD=0.07,95%CI(-0.05,0.19),P=0.23]。随访24个月的效果:纳入2项研究,结果显示,实验组与对照组患者HbA1c下降程度比较,差异无统计学意义[MD=-0.12,95%CI(-0.33,0.09),P=0.27],见图7。
3 讨论
3.1 医患共享决策模式在糖尿病患者中的应用特点
医患共享决策模式在糖尿病患者中的应用特点为:①至少需要医护人员和患者参与其中;②双方共享信息,医护人员要帮助患者了解糖尿病相关知识,探讨治疗选择方案,并说明每一种选择的利弊,例如降糖药物的选择、是否开始胰岛素治疗等,鼓励患者讲出其治疗偏好和疑虑;③双方就患者目前优先的治疗方案达成共识;④双方就实施的治疗方案达成协议。医患共享决策模式强调医患双方要共同做出改变现状的临床决策,倡导让患者积极主动参与临床决策的过程,在此过程中,医护人员需要最大化地将各种治疗方案对治疗效果的影响告知患者,给予患者精神和情感支持,耐心引导患者参与决策的过程,不能过度干预患者的选择,患者需要根据自己的价值偏好作出决策,患者与医生、护士是一种平等的关系,要共同为决策结果负责。
3.2 不同决策辅助工具的特点
医患共享决策模式干预在糖尿病的治疗、护理中有重要作用,而决策辅助工具则是促进医患共享决策的重要手段。本研究纳入文献中使用的决策辅助工具主要包括网络决策平台及决策辅助工具的纸质资料(卡片、决策辅助手册、图片、流程图、表格等)。决策辅助工具的类型虽有不同,但作用是一致的,都促进了医患共享决策的实施。随着移动云端和大数据时代的到来,网络决策平台是目前开发应用较多的决策辅助工具,可将文本、图像、音频和视频等数字媒体,社交网络工具,动画组合,具备可交互和个性化的功能。患者不仅可以通过此平台随时查阅最新的糖尿病相关知识,还能实时记录其生命体征、检验结果,选择量表进行风险测评。此外,医务人员也可借助此平台对患者进行实时评估及远程监控管理,最大化地进行信息共享,具有自由、便捷、传播性强等优势,以便医患间开展共享决策。纸质资料的决策辅助工具也有其独特的优势,可简单明了地呈现相关治疗选择信息,促进医患之间直接、双向的信息交流,增加互动,具有简便、成本低、易获取等优势,老年患者更倾向于接受。医护人员可根据患者的喜好及文化程度选择合适的决策辅助工具。
3.3 医患共享决策模式在糖尿病患者中的干预效果分析
3.3.1 医患共享决策模式干预有利于缓解糖尿病患者的决策困境及提高其决策自我效能水平
北美护理诊断协会将决策困境定义为:在行动的选择涉及风险、损失、遗憾或对个人生命价值的挑战时,采取哪种行动方针的不确定性[26]。DSE是评估受试者自信或对自己决策能力的信心的量表[27]。患者作出决策的动机取决于自我效能感和对决策个人相关性的感知,Strough等[28]的研究表明,提高自我效能感是医疗决策干预的关键因素。本次Meta分析结果发现,医患共享决策模式干预能缓解糖尿病患者的决策困境和提高其决策自我效能。其原因可能与医患共享决策模式实施的步骤有关:医护人员首先帮助患者认识到需要做出的决策,帮助患者了解糖尿病相关知识,探讨其并发症;然后与患者交流说明每一种决策的利弊,帮助患者了解药物的不良反应;了解患者的个人价值偏好和关注点,确定血糖控制范围;最后根据患者的个人偏好制定决策并达成协议,形成一致的治疗方案和护理计划[29]。此过程有利于促进医患间的沟通和交流,医护人员能及时识别患者的决策困境和压力变化情况,从而缓解患者的矛盾心理,解决其决策困境的情景,提高其决策自我效能[5,30]。此外,决策辅助工具的使用也能以清晰、易理解和平衡的方式显示每个备选方案的优点、缺点和不确定性,可以帮助非专业人士与医护人员一同决策。相较于常规的健康教育材料,决策辅助工具提供了详细、具体且个性化的选项及其相对应的结果,有效帮助患者厘清了自己所关心的疾病相关知识,使患者清楚了解到自己的各种治疗选择的风险及利弊,以去除不确定感,提高了患者的决策自我效能。
3.3.2 医患共享决策模式对糖尿病患者自我管理行为的影响
糖尿病患者自我管理行为主要体现在用药依从性、血糖监测、健康饮食、锻炼等方面。药物治疗是糖尿病患者控制血糖及延缓并发症的关键[31]。本次Meta分析结果显示,医患共享决策模式干预能提高患者用药依从性。该模式的实施特点促进了信息披露以减少医患间药物相关信息的不对称,提高了患者对药物相关知识的了解程度,使患者意识到药物治疗的重要性;此外,医患共享决策模式让患者积极参与到自身疾病的治疗、护理决策中,增强了患者的自主权,激发了患者行为转变的主动性、积极性,进而用药依从性也得到了提高。纳入的研究中有2项研究[22,24]评估了患者的自我管理能力,由于评估工具不同,未对其进行Meta分析。2项研究结果均表示医患共享决策模式干预有利于改善糖尿病患者在健康饮食、规律锻炼、血糖监测方面的自我管理能力,不过该结果还需要进一步通过大样本研究证实。
3.3.3 医患共享决策模式有利于降低糖尿病患者的BMI值
体质量的管理是糖尿病管理的策略之一,有研究表明,体质量超标会导致中心型肥胖发生率的增加,进而导致心脏代谢疾病风险增加[32]。降低BMI值可以间接降低糖尿病并发症的发生风险。本次Meta分析结果显示,医患共享决策模式能有效降低糖尿病患者BMI值,这也从侧面反映出医患共享决策模式的实施有利于糖尿病患者饮食和生活习惯的转变,使患者做到了合理饮食与科学运动锻炼。
3.3.4 医患共享决策模式干预有利于在短期内降低糖尿病患者HbA1c值
HbA1c是评估糖尿病患者血糖控制的金标准,被视为反映长期血糖控制水平的主要指标[33]。本次Meta分析结果显示,医患共享决策模式干预在短期(3个月)内可以有效降低糖尿病患者HbA1c水平,但长期(6、24个月)的效果并不明显。其原因首先可能是糖尿病患者教育的正向效果随时间发展逐渐减弱[34];其次,HbA1c水平是受多种因素影响的,除饮食、运动外,还包括基因、家族史、环境、患者疾病严重程度等难以控制的因素。这需要进一步完善其干预程序,在随访时了解患者疾病的转归及血糖控制情况,发现有变化时,及时分析原因并给予有针对性的干预措施,必要时再次实施医患共享决策模式干预,以巩固其效果,不过长期的干预频率有待进一步研究。
3.4 研究局限性
本研究存在以下局限性。第一,本研究纳入的文献来自多个国家和地区,患者人种、身体素质和疾病特点等存在差异,且各文献中决策辅助工具类型、结局指标测量时间以及对照组的干预措施上并不完全一致,这些可能都是导致临床异质性的原因。第二,纳入文献的研究指标存在一些差异,同类指标所运用的评价工具各异,所以一些指标无法进行Meta分析。第三,由于纳入的文献中决策辅助工具类型多样,本研究未对其各自的效果展开Meta分析,建议未来可针对不同的决策辅助工具展开研究,以探讨其效果。
4 小结与展望
本次研究结果显示,医患共享决策模式干预能缓解糖尿病患者的决策困境,提高其决策自我效能和用药依从性,降低其BMI值,并在短期内降低其HbA1c水平,但在糖尿病患者自我管理行为方面的效果仍有不确定性,还需要更多的研究进一步验证。此外,质性研究对护理研究有非常重要的意义,可收集描述性数据,整理出重要信息。未来的研究中可了解糖尿病患者在进行医患共享决策模式干预时的主观感受,为其在糖尿病领域的推广提供更多依据。
