改良Rotterdam CT计分、双侧瞳孔直径与重型颅脑损伤患者预后的相关性研究*
2022-12-05吴淋陈嘉妮凤强强李亚松王佳音
吴淋 陈嘉妮 凤强强 李亚松 王佳音
重型颅脑损伤(severe traumatic brain injury,sTBI)具有高致死率、高致残率,对sTBI昏迷患者的及时救治及其预后早期评估是患者家属的迫切需求,也是神经外科的关注点和难点[1]。颅脑CT检查是评价脑内损伤程度的主要影像学依据,瞳孔直径大小是反映颅脑损伤严重程度的间接指征,两者具有无创、快速、普及、简单明了的优点,在基层医院广泛应用。许多相关研究将颅脑CT影像学表现数据化即CT计分,为临床评定提供量化标准,其中运用较广泛的是Rotterdam评分[2-3],并由此指导治疗,判定预后。但是Rotterdam评分具有一定的局限性,对于影像学结合临床不够严密,本研究结合文献[3],运用改良Rotterdam CT计分对2021年1-12月福建医科大学附属第二医院神经外科收治的58例sTBI患者的临床资料进行分析研究,以明确sTBI后改良Rotterdam CT计分、双侧瞳孔直径与预后的相关性。
1 资料与方法
1.1 一般资料
纳入2021年1-12月福建医科大学附属第二医院神经外科收治的58例sTBI患者。(1)纳入标准:①明确为sTBI,格拉斯哥昏迷评分法(GCS)评分3~8分;②伤后24 h入院,头颅CT扫描证实有不同程度颅脑损伤。(2)排除标准:①合并严重复合伤或失血性休克;②心肺复苏术后;③有脑血管病史或开颅手术病史。58例患者,男36例,女22例;年龄16~70岁,平均(41.2±3.7)岁;外伤原因:车祸伤30例,摔伤16例,坠落伤7例,打击伤3例,其他2例;根据入院时头颅CT所见:硬膜外血肿16例,硬膜下血肿14例,脑挫裂伤伴脑内血肿23例,颅内多发血肿3例,弥漫性脑肿胀2例;双侧瞳孔均散大20例,一侧瞳孔散大30例,瞳孔无改变8例。所有患者入院后按文献[4]《中国颅脑创伤外科手术指南》及文献[5]《颅脑创伤临床救治指南》由医院同一医疗组诊断及治疗。伤后3个月行格拉斯哥预后评分(GOS评分),GOS评分1~3分为预后不良组(n=28),4~5分为预后良好组(n=30)。本研究已经医院伦理委员会批准,患者家属均知情同意并签署知情同意书。
1.2 方法
1.2.1 改良Rotterdam CT计分法[3]使用德国飞利浦ICT 256排螺旋CT,以眶耳线为基线,层厚5 mm,行头颅CT扫描。进行改良Rotterdam CT计分,由本科两名副高职称医师同时评分,如果出现评测结果不一致,由另一名正高职称医师进行评分,采用其中两者相同评分的取值,如果三者均不一致,取中间评分值,同时记录患者的患侧及对侧瞳孔直径。入院后第1天常规复查头颅CT并再次用同样方法获取改良Rotterdam CT计分。
1.2.2 治疗方法 结合患者病情,结合指南[4-5],符合开颅手术指征,行开颅血肿清除术和/或去大骨瓣减压术,反之给予保守治疗。对于瞳孔散大患者开颅时,快速切开3 cm左右头皮,分开肌肉,用乳突撑开器撑开后先钻一骨孔,采用控制性减压术[6],除单纯硬膜外血肿者均切开硬脑膜,放出部分硬膜下积血,缓慢降低颅内压,然后采用标准外伤大骨瓣开颅术,继续完成开颅手术。所有开颅、保守治疗患者住院时均在ICU监护下行脱水降颅压、营养脑神经、维持脑灌注压及维持电解质平衡等治疗,病情稳定后转入神经外科普通病房继续治疗,并予早期行康复理疗及高压氧治疗。
1.3 观察指标
统计入院时患者的GCS评分,双侧瞳孔的直径(mm),入院时CT影像学的改良Rotterdam CT计分及入院后第1天的CT影像学的改良Rotterdam CT计分(改良Rotterdam CT计分d1)。患者出院时的GOS评分。
1.4 统计学处理
采用SPSS 22.0软件对所得数据进行统计分析,计量资料用(±s)表示,组间比较采用独立样本t检验;计数资料以率(%)表示,比较采用χ2检验;GraphPad Prism.8绘制受试者工作特征曲线(ROC曲线)及计算曲线下面积(AUC)评价改良Rotterdam CT计分、双侧瞳孔直径用于预测预后的准确性,以P<0.05为差异有统计学意义。
2 结果
2.1 不同预后患者改良Rotterdam CT计分、双侧瞳孔直径比较
预后良好组与预后不良组入院时、入院后第1天改良Rotterdam CT计分及双侧瞳孔直径比较,差异均有统计学意义(P<0.05),见表1。
表1 不同预后患者改良Rotterdam CT计分、双侧瞳孔直径比较(±s)
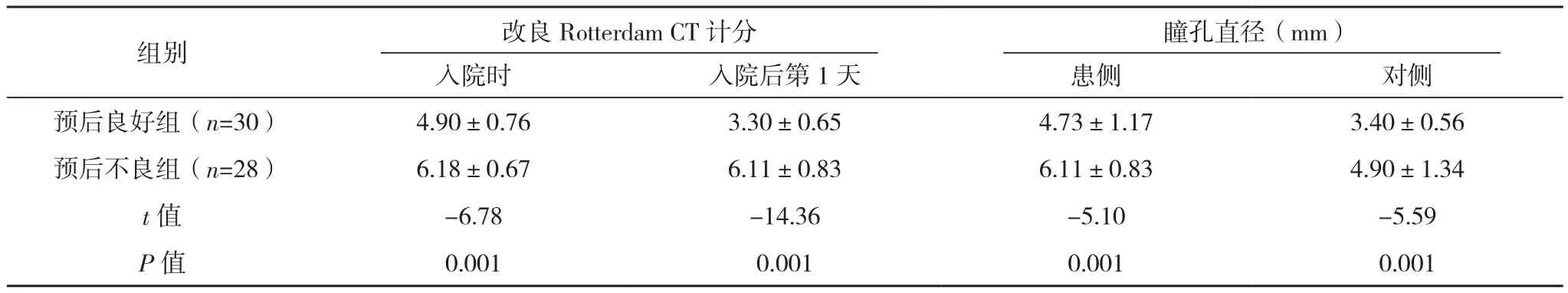
表1 不同预后患者改良Rotterdam CT计分、双侧瞳孔直径比较(±s)
组别 改良Rotterdam CT计分 瞳孔直径(mm)入院时 入院后第1天 患侧 对侧预后良好组(n=30) 4.90±0.76 3.30±0.65 4.73±1.17 3.40±0.56预后不良组(n=28) 6.18±0.67 6.11±0.83 6.11±0.83 4.90±1.34 t值 -6.78 -14.36 -5.10 -5.59 P值 0.001 0.001 0.001 0.001
2.2 不同GCS评分患者改良Rotterdam CT计分、双侧瞳孔直径比较
GCS评分3~5分患者入院时、入院后第1天改良Rotterdam CT计分均高于GCS评分6~8分患者,双侧瞳孔直径均大于GCS评分6~8分患者,差异均有统计学意义(P<0.05),见表2。
表2 不同GCS评分患者改良Rotterdam CT计分、双侧瞳孔直径比较(±s)
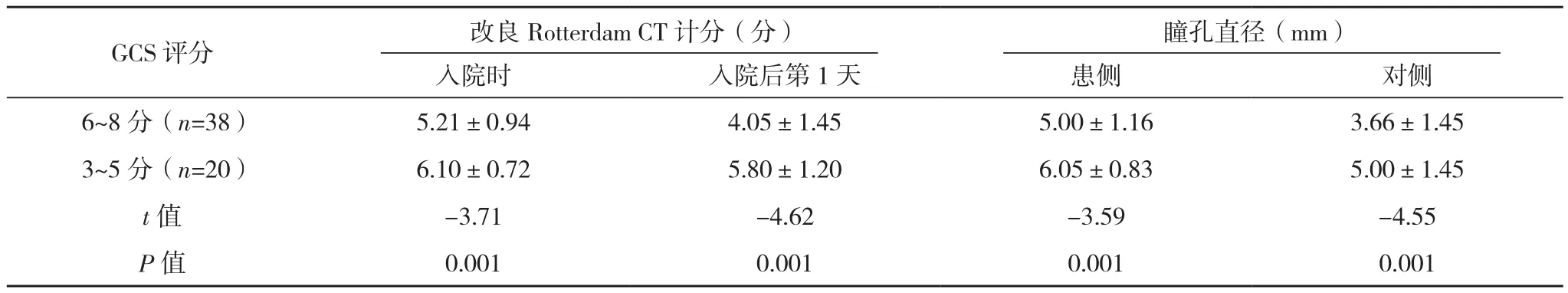
表2 不同GCS评分患者改良Rotterdam CT计分、双侧瞳孔直径比较(±s)
GCS评分 改良Rotterdam CT计分(分) 瞳孔直径(mm)入院时 入院后第1天 患侧 对侧6~8 分(n=38) 5.21±0.94 4.05±1.45 5.00±1.16 3.66±1.45 3~5 分(n=20) 6.10±0.72 5.80±1.20 6.05±0.83 5.00±1.45 t值 -3.71 -4.62 -3.59 -4.55 P值 0.001 0.001 0.001 0.001
2.3 改良Rotterdam CT计分、瞳孔直径与预后的相关性分析
伤后3个月后GOS评分作为预后的评定标准,改良Rotterdam CT计分、瞳孔直径与预后均呈负相关(P<0.05),见表3。

表3 改良Rotterdam CT计分、瞳孔直径与预后的相关性分析
2.4 改良Rotterdam CT计分、瞳孔直径预测患者预后的ROC
绘制受试者工作特征曲线显示,入院时改良Rotterdam CT计分的ROC曲线下面积为0.87,95%可信区间(0.79,0.96);入院后第1天改良Rotterdam CT计分的ROC曲线下面积为0.99,95%可信区间(0.96,1.00),见图1。患侧瞳孔直径ROC曲线下面积为0.81,95%可信区间为(0.71,0.92);对侧瞳孔ROC曲线下面积为0.83,95%可信区间(0.72,0.95),见图2。
2.5 典型病例
患者,女,42岁,车祸伤,伤后45 min入院,查头颅CT,图3A、3B、3C为患者入院时头颅CT,改良CT计分为5分,图3A显示环池受压,脑沟部分受压;图3B显示中线移位>0.5 cm、蛛网膜下腔出血、无硬膜外血肿,改良Rotterdam CT计分为5分。术前(约伤后2 h)患者双侧瞳孔固定散大,直径约6 mm,对光反射消失。开颅术前于右侧额角脑室穿刺点置入脑实质型探头。术后双侧瞳孔回缩,直径约2 mm,图3D、3E、3F为患者行开颅血肿清除术和去骨瓣减压术后4 h所复查颅脑CT,改良Rotterdam CT计分为3分(图3D箭头显示环池受压,图3E显示中线回位居中,图3F箭头为脑实质型探头)。伤后3个月GOS评分为5分。
3 讨论
3.1 瞳孔直径、GCS评分与预后的关系
瞳孔直径和GCS评分均是评估患者颅脑损伤严重程度的重要指标,也是预后判断的常用指标。GCS评分越低,预后越差,已经见于许多报道[3,5,7];瞳孔直径与预后的关系显著,瞳孔散大的sTBI患者病死率及病残率极高,尤其双侧瞳孔散大死亡率达60%以上[7]。本研究发现,双侧瞳孔与预后具有强相关性:患侧瞳孔直径ROC曲线下面积为0.81,对侧瞳孔ROC曲线下面积为0.83。神经外科临床工作中,颅内各种病变发生改变可导致患者的瞳孔直径和GCS评分出现变化[3,5]。临床上对于GCS评分低且瞳孔直径有改变的患者,必须及时复查颅脑CT检查,迅速发现病情变化,及时进行临床干预,改善预后、挽救生命。
3.2 改良Rotterdam CT计分对判断sTBI病情及预后的意义
瞳孔直径的变化、GCS评分无法区分不同类型的颅内损伤,有些患者病情危重,进展极快,预后不佳,病情的严重程度是决定预后的关键,而颅脑CT可直接反映患者颅脑伤情,并可根据改良Rotterdam CT计分直接评估患者的预后。
本研究结果显示,改良Rotterdam CT计分分值越高预后越差;对于重型颅脑损伤患者,病情进展迅速,容易出现难以控制的颅高压,甚至引起脑疝,死亡率及致残率高,预后GOS评分低,预后不良。如果救治不及时,在短时间内可能死于脑干功能衰竭;如果能客观及时地预测患者的预后,及早进行干预则能提高抢救的成功率。本研究提出的改良Rotterdam CT计分与预后具有较强的相关性,特别是入院后第1天,其相关性更能有效地预测预后,入院时改良Rotterdam CT计分的ROC曲线下面积为0.87,入院后第1天改良Rotterdam CT计分的ROC曲线下面积为0.99,及时进行改良Rotterdam CT计分,对预后进行预判,并及时进行临床干预,可能有助于提高患者的生存率。但是笔者在进行改良Rotterdam CT计分的相关性分析应注意:有的计分低但预后差,可能与脑干原发性损伤、弥漫性轴索损伤,继发再出血或血管闭塞引起梗死,病情进展有关[8-9]。
3.3 改良Rotterdam CT计分与双侧瞳孔直径的关系
sTBI患者可能初次头颅CT检查病变较轻,但病情可能进一步进展,临床上常于入院后4~6 h复查CT;无论开颅或保守患者,治疗期间可根据GCS评分及瞳孔直径变化,及时复查颅脑CT可发现颅内进展病灶,并进行改良Rotterdam CT计分,有利于病情判断和诊治,对于提高患者的生存率、改善预后有重要意义。部分sTBI患者影像学表现为改良Rotterdam CT计分高,但瞳孔直径没有变化,说明其神经组织耐受性好,神经功能损伤不严重,及时进行干预治疗后其预后亦较好;有些sTBI患者影像学表现颅内损伤严重,颅内结构异常改变较严重,改良CT计分高,瞳孔直径变化快,但由于能及时对改良Rotterdam CT计分和瞳孔直径的变化进行预判,处理及时,手术治疗后症状控制较好,其预后也较好。另外,要结合不同年龄段的生理特点对病情进行判断,老年患者由于脑萎缩,颅内空间大,早期颅压增高症状不明显,瞳孔直径一般不会改变,而改良Rotterdam CT计分却很高,容易误判,耽误治疗。相对而言,年轻患者,脑组织饱满,早期颅内压增高就很明显,改良Rotterdam CT计分较高,早期就可出现瞳孔直径的变化,医师可以及时进行治疗。改良Rotterdam CT计分、瞳孔直径变化均有助于把握治疗时机,做到尽快解除脑受压,减轻颅内压力,两者应结合运用,做到具体情况具体分析,及时治疗[10-12]。
本研究的不足之处在于:(1)单中心的回顾性研究,存在选择偏倚,且样本量少。(2)未对58例患者的进一步治疗过程中的改良Rotterdam CT计分进行动态计分,特别是各种治疗后计分的改变情况。(3)本研究提及的改良Rotterdam CT计分存在许多不确定性。(4)本研究未对改良Rotterdam CT计分对预后评估的准确性与瞳孔直径进行比较,无法得出两者之间的优劣。进一步的研究应该收集更多的病例,且最佳的是多中心的数据,用以进一步证明本研究的可靠性。另外本研究提及的改良Rotterdam CT计分应该进行前瞻性研究,明确其可靠性和实用性。
综上所述,改良Rotterdam CT计分变化能较准确地反映sTBI患者颅内伤情的变化,瞳孔直径的变化能反映病情变化的趋势,结合两者对病情估计、制订诊疗方案、预后评估均有重要的指导意义,有较好的临床应用价值。
