带蒂腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣移植重建胸壁巨大缺损的手术策略
2022-12-03宋达疆李赞章一新
宋达疆 李赞 章一新
局部晚期乳腺癌(Locally advanced breast cancer,LABC)在发展中国家发生率是20%~25%,治疗棘手,定义为累及胸壁和腋窝淋巴结或肿瘤直径>5 cm 而尚未发生远处转移的乳腺癌[1],在临床上大多表现为巨大乳房肿块或乳房皮肤水肿、增厚、溃疡等,容易扪及的肿大或融合的腋窝或锁骨上淋巴结,并可能伴有恶臭溃疡[2-3]。
大多数LABC 最终需要进行外科手术治疗并不存在争议,但修复方法、原则和适应证一直尚未明确[4-6]。常用方法有局部筋膜皮瓣、肌皮瓣和植皮等,但常常无法达到满意的修复效果[7-8]。随着肿瘤整形外科的不断发展,越来越多的修复手段被应用于临床,并取得了较好的治疗效果[9-11]。我们采用带蒂腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣,移植修复LABC 患者肿瘤切除后的胸壁巨大缺损,获得了较为满意的效果。本方法实际制备皮瓣的解剖、血管的吻合方法以及皮瓣摆放等技术要点,对手术者的技术和经验要求较高。我们通过总结归纳和详细分类,初步优化了采用带蒂腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣移植完成胸壁巨大缺损修复的手术流程和应对方法,具体报道如下。
1 资料与方法
1.1 临床资料
2007 年8 月至2018 年10 月,共收治病灶切除后继发缺损需行下腹部皮瓣移植修复的局部晚期乳腺癌女性患者89 例,年龄32~71 岁(平均45.3 岁)。术前稳定患者全身情况,纠正贫血和低蛋白血症,控制感染,评估心肺功能,排查全身心脑血管疾病和肿瘤远处转移情况,相关科室联合会诊确定手术指征和围手术期处理措施。
1.2 手术方法
1.2.1 肿瘤切除、受区准备
患者取仰卧位,留置两组静脉输注通道,全身麻醉后手术分两组同时进行,受区准备组行乳腺癌扩大根治术并保留合适的受区血管,切缘送快速冰冻切片报告无癌后,以生理盐水反复冲洗术区,重新消毒、铺巾。继发软组织缺损面积为25.0 cm×12.0 cm~31.0 cm×16.0 cm,全部计划采用带蒂腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣移植修复胸壁缺损。
1.2.2 皮瓣设计
术前常规行下腹部CT 血管造影(CTA),以定位下腹部穿支血管数量、位置及来源;行多普勒检查,进一步验证并标记穿支血管的位置和数量。皮瓣设计的上端为脐平面,下端为阴阜上方脂肪分布减少平面,皮瓣为横行。
1.2.3 皮瓣切取
局部晚期乳腺癌扩大根治术后遗留的单纯大面积软组织缺损全部采用带蒂腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣进行修复,皮瓣面积为26.0 cm×12.0 cm~35.0 cm×15.0 cm。联合皮瓣的具体形式分为两种:①对侧带蒂腹直肌皮瓣联合同侧游离腹壁下动脉穿支皮瓣;②同侧带蒂腹直肌皮瓣联合对侧游离腹壁下动脉穿支皮瓣(图1)。
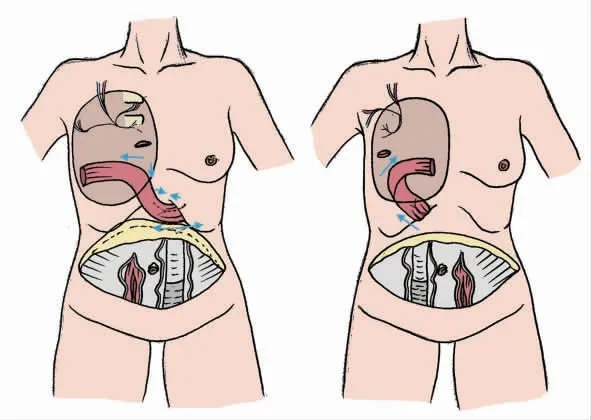
图1 联合皮瓣的具体形式Fig.1 Specific form of combined flap
采用第一种联合皮瓣方式以胸廓内血管、胸外侧动静脉、胸肩峰血管、胸背血管、胸背血管前锯肌支和颈横动静脉作为受区血管。选择胸廓内血管作为一侧皮瓣受区血管,标记第2、3 肋软骨肋间,术中切除部分第3 肋软骨,长度约1.5~2.5 cm,充分显露胸廓内动脉;显露并长段分离胸外侧血管或者胸背血管作为另侧皮瓣受区血管备用。采用第二种联合皮瓣形式时不能选择胸廓内血管作为受区血管(图2)。
图2 游离腹壁下动脉穿支皮瓣移植的受区血管选择Fig.2 Selection of recipient vessels for free deep inferior epigastric artery perforator flap transplantation
1.2.4 血管吻合及皮瓣塑形
将联合皮瓣转移至胸壁缺损区域后,根据受区实际皮肤缺损范围和受区血管位置调整皮瓣摆放方向,以3-0 可吸收缝线临时缝合固定于受区,于显微镜下吻合血管,仅吻合腹壁下动脉和一支较粗伴行静脉即可。
确认皮瓣血运良好后,进一步调整皮瓣摆放位置并塑形,为避免腹直肌肌蒂卡压牵拉影响皮瓣血运,采用第一种联合皮瓣方式时,皮瓣上缘始终位于胸壁缺损内侧;采用第二种联合皮瓣方式时,皮瓣上缘全部位于胸壁缺损外侧(图3)。留置2~3 根负压引流管,创缘分层缝合。供瓣区彻底止血后,补片修补前鞘缺损区域,留置2 根负压引流管,逐层缝合皮下、皮肤,无菌敷料覆盖。

图3 联合皮瓣摆放方式Fig.3 Placement of combined flap
1.2.5 术后处理
患者半卧位、屈髋屈膝位卧床休息,常规对症支持治疗。术后48 h 内,每小时观察皮瓣血运1 次,之后可每4 h 观察1 次。术后第1 天开始鼓励患者进行床上双下肢抬腿、髋膝踝关节屈伸活动以预防下肢深静脉血栓,术后第5 天开始指导患者下床活动。根据引流液情况,胸壁引流管术后5~7 d 拔除,腹部引流管术后3~5 d 拔除。
2 结果
采用第一种联合皮瓣形式57 例,其中4 例腹直肌带蒂皮瓣一侧术后发生边缘部分坏死;采用第二种联合皮瓣形式32 例,其中2 例在切取过程中发现带蒂腹直肌皮瓣完全没有血供,改为游离腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣移植,3 例腹直肌带蒂皮瓣一侧术后发生边缘部分坏死,清创后再采用局部推进皮瓣修复。其余患者伤口均一期愈合,皮瓣完全成活。患者住院时间12~45 d,所有患者顺利完成后期治疗。术后随访12~96 个月,平均(2 9.5±0.3)个月,11 例患者失访,完成随访的78 例患者中有4 例患者局部肿瘤复发(5.1%),4 例患者发生脑部转移(5.1%),3 例患者发生肝转移(3.8%),6 例患者发生肺部转移(7.7%)。其余患者恢复良好,皮瓣外观、功能恢复满意,患者生活质量明显提高。
3 典型病例
患者1,女性,58 岁,BMI 18.3 kg/m2。因“左乳癌6 个月,EC-T 新辅助化疗8 周期后”入院。2014年发现左乳一肿块,约1.5 cm×1 cm 大小,后肿块明显增大,约5 cm×5 cm 大小,至2019-10-29 左乳外侧肿块约10 cm×8 cm。穿刺病理:(左乳肿块穿刺活检)癌伴大片坏死,倾向浸润性癌。免疫组化结果:ER(弱.中40%),PR(-),CerbB-2(2+),Ki-67(约70%),CK7(+),AR(部 分+),EGFR(-),P53(-),CK5/6、P63 及Calponin 示肌上皮缺失。FISH 阴性。EC-T 方案新辅助化疗8 周期。专科情况:左侧腋窝可扪及肿大淋巴结,大小约1 cm×1 cm,左乳部分皮肤稍发红,约8 cm×9 cm,无溃烂,左乳可扪及肿块,约4 cm×4 cm。完善入院检查,行左侧乳腺癌根治+左侧游离腹壁下动脉穿支皮瓣联合右侧带蒂腹直肌皮瓣移植胸壁重建术。术后皮瓣顺利成活,常规病理:①左乳浸润性导管癌Ⅲ级,局灶可见泡沫细胞增生伴坏死,符合化疗后Ⅱ级反应,肿块大小约5 cm×3.5 cm×2.5 cm;②左腋窝淋巴结0/14。免疫组化:ER(-),PR(-),CerbB-2(0),Ki-67(约80%),P53(-),CK(+),E-cad、P120 膜(+),CK5/6(-),P63(-),EGFR(-),AR(部分+),Syn(-),CgA(-),CD56(-)。术后随访12 个月,重建胸壁的外观、功能优,未见肿瘤复发(图4)。

图4 典型病例1Fig.4 Typical case 1
患者2,女性,44 岁。因“右乳癌新辅助化疗后20 余天”入院。14 个月前发现右乳肿块,约核桃大小,自行中药外敷处理12 个月,肿块迅速增大,占据整个乳房,伴乳头内陷,行右乳肿+右腋下块穿刺活检,病理:右乳浸润性导管癌,右腋下淋巴结转移性腺癌。免疫组化:ER(-),PR(-),Her-2(-),Ki-67(+,40%)。予TEC 方案新辅助化疗6 周期,肿瘤退缩明显,评估为PR。彩色超声检查示:①右侧乳腺多发非均质性肿块,BI-RADS 6 类,大小较前无明显变化;②右腋下区淋巴结转移,大小较前无明显变化;③双侧乳腺小叶增生,左乳腺内上象限小低回声区,考虑BI-RADS 2 类;④左侧腋下区、双侧锁骨上区未见明显增大淋巴结。乳腺MRI 示右乳癌化疗后复查,右乳内多发肿块,右腋窝淋巴结转移部分病灶较前坏死明显,余况大致同前,BI-RADS 6 类。骨扫描示胸骨骨质代谢异常,考虑骨转移瘤可能性大。专科检查:右乳内上象限2 点位可扪及一肿块,大小5 cm×4 cm,质地硬,边界不清,活动度较前改善,局部皮肤发红充血消褪,皮肤未破溃,乳头无溢液。左乳未扪及明显肿块,右腋下扪及一4 cm×3 cm 大小肿块,质地硬,活动度较前改善,其边缘扪及多个小淋巴结,无压痛。左腋下及双锁骨上未扪及明显肿大淋巴结,余浅表淋巴结未扪及。全身骨骼无压痛。完善入院检查,入院后于全麻下行“右乳腺癌根治性切除术+右侧带蒂腹直肌皮瓣联合左侧DIEP 皮瓣移植胸壁重建术”。皮瓣大小约为28 cm×14 cm;切取右侧TRAM 肌皮瓣后进一步显露左侧腹壁下动脉穿支血管,血管夹闭试验表明单靠右侧TRAM 肌皮瓣不足以供应整块皮瓣的血运,皮瓣经过皮下隧道转移至右胸部缺损区域。左侧腹壁下动脉与胸肩峰动静脉两断端分别行端端吻合(A∶V=1∶1),皮瓣血运良好,缺损区域及皮瓣供区均一期愈合。常规病理:①右乳见残存浸润性导管癌(Ⅱ~Ⅲ级),部分癌细胞有变性,肿块大小约5 cm×3 cm×2 cm;②腋下淋巴结5/14 可见癌转移;③乳头及乳头旁皮肤可见癌侵犯;④皮肤及基底切缘未见癌侵犯。免疫组化:ER(-),PR(-),CerbB-2(-),Ki-67(约20%),P63(-),EGFR(+),CK5/6(-)。术后随访24 个月,重建胸壁外观、功能优,未见肿瘤复发(图5)。

图5 典型病例2Fig.5 Typical case 2
4 讨论
LABC 在世界范围内,尤其是发展中国家仍然多见。其定义至目前为止尚未有明确的标准[12]。临床分期上LABC 主要是指3A 期和3B 期的乳腺癌。目前治疗LABC 的主要方案为综合治疗,具体包括外科手术切除、激素治疗、系统化疗、放疗等,治疗原则策略、方法选择及治疗效果差异较大[13-15]。目前研究证明,接受扩大根治术和胸壁修复重建并结合术后延期进行化疗,可控制局部肿瘤进展并确保后期放、化疗的顺利进行,明显提高患者的生存质量[3,6,8,10,16-17]。
虽然目前报道用于局部晚期乳腺癌术后胸壁缺损修复的技术手段越来越多,但是最为常用的仍然是下腹部皮瓣移植[12,18]。综合考虑患者的全身情况、受区可选择血管的情况,以及为了提高手术安全性、缩短手术麻醉时间等,带蒂腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣仍然是最常用的手术方法[7]。其突出优势在于血运可靠,手术难度较双侧游离腹壁下动脉穿支皮瓣明显减少,术后护理难度降低[19]。带蒂腹直肌皮瓣联合游离腹壁下动脉穿支皮瓣移植用于胸壁重建,究竟是选择同侧带蒂腹直肌皮瓣还是对侧带蒂腹直肌皮瓣更有优势?影响具体联合皮瓣制备方式的因素包括术前血管造影确定的腹壁下血管蒂、腹壁上血管蒂粗细分支情况,下腹部穿支解剖情况以及术前胸壁放疗后肿瘤侵犯范围和炎症感染情况。我们进一步对比两种方法的优缺点和所有病例的实际情况后认为各有利弊,优选还是对侧带蒂腹直肌皮瓣联合同侧游离腹壁下动脉穿支皮瓣,原因如下。
如果选择对侧带蒂腹直肌皮瓣联合同侧游离皮瓣,在手术中首先完成胸壁肿瘤切除和受区血管准备,皮瓣制备组优先完成同侧皮瓣的制备,再制备对侧带蒂腹直肌皮瓣。该方法优点和缺点都较为明显。优点是可以随意采用同侧胸廓内血管作为受区血管,对侧带蒂腹直肌皮瓣的血运来源也就是对侧的胸廓内血管是不受损伤的,肌皮瓣的血运来源相对更加安全可靠。皮瓣最后的摆放方式为旋转90 °,腹壁下血管蒂在转移后可以非常方便地与受区胸廓内血管、胸肩峰血管和胸外侧区域的血管吻合,而且可以最大程度地利用皮瓣的有效面积,因为乳腺癌根治术后遗留的继发缺损常常是纵行的椭圆形,并且向腋窝区域延伸,皮瓣采用同侧游离腹壁下动脉穿支皮瓣联合对侧带蒂腹直肌皮瓣的形式转移之后,最顺行的摆放也是如此。带蒂腹直肌皮瓣选择对侧蒂的第二个优势是安全性,在完成同侧胸壁病灶切除的同时,并不能够确保是否要切除胸骨和肋骨,是否会对胸廓内血管造成损伤,如果患者之前有放疗史,也不能确保同侧病灶区的胸廓内血管是否之前已经受到损伤。如果胸廓内血管由于各种原因受到损伤,采用同侧腹直肌皮瓣带蒂移植,安全性不如对侧。采用对侧带蒂腹直肌皮瓣的缺点是皮瓣的旋转弧度为同一平面旋转135 °左右,而腹直肌肌蒂在进入皮瓣平面处又逆时针旋转约45 °~90 °,两个区域的同一平面的旋转会导致血管蒂被腹直肌的内侧部分卡压,同时又被腹直肌的外侧部分牵扯拉伸。观察发现,对侧带蒂腹直肌皮瓣血运往往不如同侧带蒂腹直肌皮瓣,肌蒂对血管蒂的影响可能是主要原因之一(图1)。
如果采用乳房再造胸壁重建同侧的带蒂腹直肌皮瓣联合对侧游离腹壁下动脉穿支皮瓣,其突出优点是带蒂腹直肌皮瓣的血运更好。与对侧带蒂腹直肌皮瓣相比,同侧带蒂腹直肌皮瓣肌肉蒂的转移是首先水平翻转180 °,进一步以肌蒂为中心轴扭转180 °,这样就可以把肌肉蒂对血管蒂的卡压扭转分散到肌肉蒂的全程,最大程度减少肌肉蒂对血管蒂的卡压或者牵拉损伤。而在联合皮瓣中,皮瓣血运始终可以获得保证,同侧腹直肌肌蒂的这一优势就不再明显。同侧腹直肌肌蒂的第二个突出优点是手术同时分两组进行,胸壁肿瘤切除组在完成一侧肿瘤切除的时候,皮瓣制备组完成对侧的游离腹壁下动脉穿支皮瓣制备,两组人员之间的互相干扰是最小的。相对来说,同侧带蒂腹直肌皮瓣联合对侧腹壁下动脉穿支皮瓣的缺点是:第一,在完成胸壁肿瘤切除的时候,可能胸廓内血管已经被损伤,或者在手术中切除,或者说性状不佳,不能作为带蒂腹直肌皮瓣的有效血供来源,带蒂腹直肌皮瓣血运受到明显损害,会影响皮瓣成活,而且在术前术中实际判断难度较大。第二,采用同侧带蒂腹直肌皮瓣联合对侧游离腹壁下动脉穿支皮瓣转移以后,虽然皮瓣本身血运可以得到充足的保证,但是进一步肌蒂和皮瓣的扭转可能会对血运造成影响,在此情况下皮瓣的摆放以平行摆放最佳,这就与通常情况下斜形、垂直形、梭形、椭圆形的胸壁缺损形状不相符。强行将皮瓣进一步顺时针旋转45 °,可能会导致带蒂腹直肌肌蒂的牵拉和皮瓣血运受损。如果水平摆放皮瓣,除非对侧制备的游离腹壁下穿支皮瓣血管蒂较长,否则血管蒂的长度和摆放调整灵活性将大大受到影响。第三,受区即使保留胸廓内血管的完整性,也要作为带蒂腹直肌皮瓣的血供。对侧游离腹壁下动脉穿支皮瓣血运重建可选择的受区血管只剩下胸肩峰血管、胸外侧血管和胸背血管及前锯肌支,这些血管的位置都位于锁骨下区,位置较高。平行摆放的下腹部皮瓣,对侧腹壁下血管蒂难以旋转较大的弧度与这些受区血管吻合。
联合下腹部皮瓣移植安全性高,有助于控制局部晚期乳腺癌病灶,明显提高患者生存质量。采用第一种皮瓣联合形式时,移植血管吻合的选择更加灵活,皮瓣血运更加可靠;采用第二种皮瓣联合形式时,可节约手术时间。上述两种术式具体选择需要根据患者实际情况而定。
