早期高压氧治疗对高血压脑出血患者的影响
2022-12-02梁洪金于代华贾卫红张凯李晶晶
梁洪金,于代华,贾卫红,张凯,李晶晶
高血压脑出血(hypertensive cerebral hemorrhage,HICH)发病率占急性脑出血总数的20%~30%[1]。逾半存活患者遗留不同程度的神经功能损伤[2]。高压氧(hyperbaric oxygen,HBO)是利用超过1个大气压环境下给予100%氧吸入治疗[3]。研究表明,HBO能改善脑血管疾病患者的临床预后,促进神经功能恢复,但因缺乏客观、科学的定量评估,其疗效及机制仍有争议[4]。本研究在常规评估患者神经功能整体康复状态的基础上,通过血清学检查和脑血管功能检测仪评价HBO 对患者神经功能及脑血管功能恢复的影响,为HICH康复治疗及HBO的早期应用提供参考。
1 资料与方法
1.1 一般资料
纳入2020年6月至2021年5月于我科住院的HICH患者72例。纳入标准:符合《中国脑出血诊治指南(2019)》[5]中HICH 的相关诊断标准,且经头颅CT 和(或)MRI 检查等确诊;初次、单侧,且发病至就诊时间<24 h;病历资料完整,按要求接受规范化临床治疗及检查;常规治疗后病情稳定,存在神经功能缺损症状。排除标准:合并严重心、脑、肝、肾等脏器功能障碍;临床诊断为缺血性脑卒中、颅内肿瘤或颅内动脉瘤破裂、脑疝形成;合并感染性疾病或具有免疫系统疾病病史;合并血液系统疾病或凝血功能障碍、恶性肿瘤;脑外伤史或头颅手术史;精神疾病及认知功能障碍。72例患者随机分为2组各36例:①对照组,男22例,女13例;年龄33~75岁,平均(58.24±5.35)岁;病程1~10 d,平均(7.03±1.96)d;脑出血量30~60 mL,平均(40.21±12.36)mL;出血部位为基底节区21 例,丘脑7 例,脑叶5 例,其他2例;②观察组,男19例,女16例;年龄33~72岁,平均(59.12±5.79)岁;病程1~10 d,平均(7.12±2.03)d;脑出血量30~60 mL,平均(40.97±12.55)mL;出血部位为基底节区24 例,丘脑6 例,脑叶3 例,其他2例。2组一般临床资料比较差异无统计学意义(P>0.05)。患者和(或)家属均知晓且签署知情同意书。本研究经医院伦理委员会审批通过。
1.2 方法
2 组患者均接受常规药物与非药物康复治疗,包括控制血压、降颅内压、防治感染、维持机体内环境稳定、使用营养神经药物等,并配合康复锻炼,包括良肢位摆放、关节被动与主动训练、平衡与步态训练、手功能训练与各项日常生活活动训练等。观察组在对照组的基础上,于发病早期(≤5 d)给予高压氧治疗,压力0.2 MPa,加压20 min→吸氧30 min→休息10 min→吸氧30 min→减压20 min,1 次/d,每周治疗5 d,连续治疗4周。
1.3 观察指标
1.3.1 脑水肿体积检测 治疗前及治疗1、2、4 周后,采用头颅CT检查脑水肿情况,由系统自动获得脑水肿体积。
1.3.2 脑血管功能检查 治疗前及治疗4 周后,采用脑血管功能分析仪检测脑血管平均血流速度(mean blood flow velocity,Vm)、平均流量(mean blood flow,Qm)、外周血流阻力(resistance,R)与动态阻力(dynamic resistance,DR),Vm 和Qm 反映脑血管运动学参数,值越高表示供血越好;R与DR是脑血管自身调节指标,越高表示脑血管微循环状态越差。
1.3.3 血清指标检测 治疗前及治疗4周后,采集患者空腹静脉血5.0 mL,3 000 r/min离心10 min,留取血清标本保存于-70 ℃冰箱中统一测定。采用酶联免疫吸附法检测血S100 钙结合蛋白B(S100 calcium binding protein B,S100B)水平和神经元特异性烯醇化酶(neuron-specific enolase,NSE)水平。
1.3.4 功能评分方法 治疗前及治疗4周后采用量表评价功能恢复状态。①神经功能缺损程度采用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评价,总分42分,分值越高表示神经功能缺损程度越重。②采用简易智力状态检查量表(Mini-mental State Scale,MMSE)评价认知功能状态,量表总分为0~30分,正常界值:文盲>17分,小学>20分,初中及以上>24 分,得分越高则认知功能越好。③采用Fugl-Meyer 运动功能评定量表(Fugl-Meyer Motor Function Rating Scale,FMA)评价运动功能,上肢与下肢运动功能总分100 分,分值越高表示运动功能越好。④日常生活活动能力(activities of daily living,ADL)采用Barthel指数(Barthel Index,BI)评价,总分100分,分值越高表示ADL越好。
1.3.5 临床预后评价 随访3月,采用格拉斯哥预后评分(Glasgow Outcome Score,GOS)评价预后,得分分为1~5分5级,1分为死亡,2分为植物生存,3分为重残,4分为中度残疾,5分为恢复良好。1~3分判定为预后不良,4~5分判定为预后良好。
1.4 统计学处理
采用SPSS22.0软件分析数据。符合正态分布的计量资料以(±s)表示,t检验;计数资料以率(%)描述,χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组脑水肿体积变化情况比较
治疗前,2组的脑水肿体积差异无统计学意义(P>0.05);经治疗1、2、4周后2组脑水肿体积均明显下降,且观察组的脑水肿体积低于对照组(P<0.05),见表1。
表1 2组脑水肿体积变化情况比较(cm3,±s)

表1 2组脑水肿体积变化情况比较(cm3,±s)
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
组别对照组观察组例数35 35治疗前17.96±2.06 18.23±2.15治疗1周15.21±1.78①12.31±1.69①②治疗2周11.26±1.25①8.54±1.07①②治疗4周3.16±0.59①1.32±0.33①②
2.2 2组治疗前后脑血管血流动力学参数变化值比较
治疗前,2 组的Vm、Qm、R 和DR 差异均无统计学意义(均P>0.05);治疗后,2组的Vm值和Qm值均升高,R和DR值均下降,差异均有统计学意义(均P<0.05),且观察组的Vm值和Qm值高于对照组,R和DR值低于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 2组治疗前后脑血管血流动力学参数比较(±s)
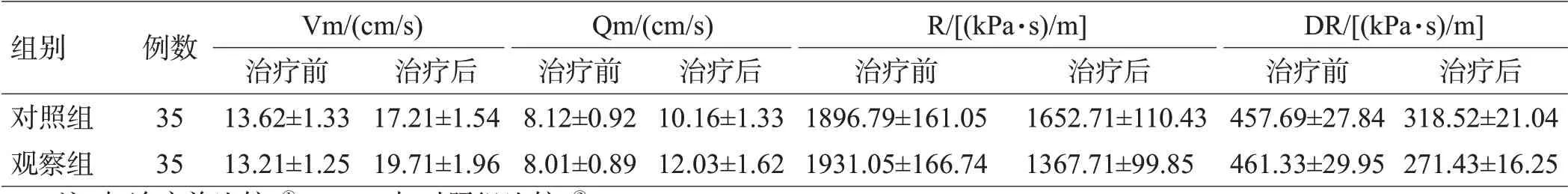
表2 2组治疗前后脑血管血流动力学参数比较(±s)
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
组别对照组观察组例数35 35 Vm/(cm/s)治疗前13.62±1.33 13.21±1.25治疗后17.21±1.54 19.71±1.96 Qm/(cm/s)治疗前8.12±0.92 8.01±0.89治疗后10.16±1.33 12.03±1.62 R/[(kPa·s)/m]治疗前1896.79±161.05 1931.05±166.74治疗后1652.71±110.43 1367.71±99.85 DR/[(kPa·s)/m]治疗前457.69±27.84 461.33±29.95治疗后318.52±21.04 271.43±16.25
2.3 2组治疗前后血清NSE和S100B水平变化情况比较
2组治疗前血清NSE和S100B差异均无统计学意义(均P>0.05);治疗4周后,2组NSE和S100B水平均下降(均P<0.05),且观察组的NSE和S100B水平低于对照组,差异有统计学意义(均P<0.05),见表3。
2.4 2组治疗前后各项评分变化情况比较
2 组治疗前的NIHSS、MMSE、FMA 和BI 评分差异均无统计学意义(均P>0.05);治疗4周后,2组的NIHSS评分均下降,MMSE、FMA和BI评分均升高,且治疗后观察组的NIHSS评分低于对照组,MMSE、FMA和BI评分高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 2组治疗前后血清NSE、S100B水平及各项评分变化比较(±s)
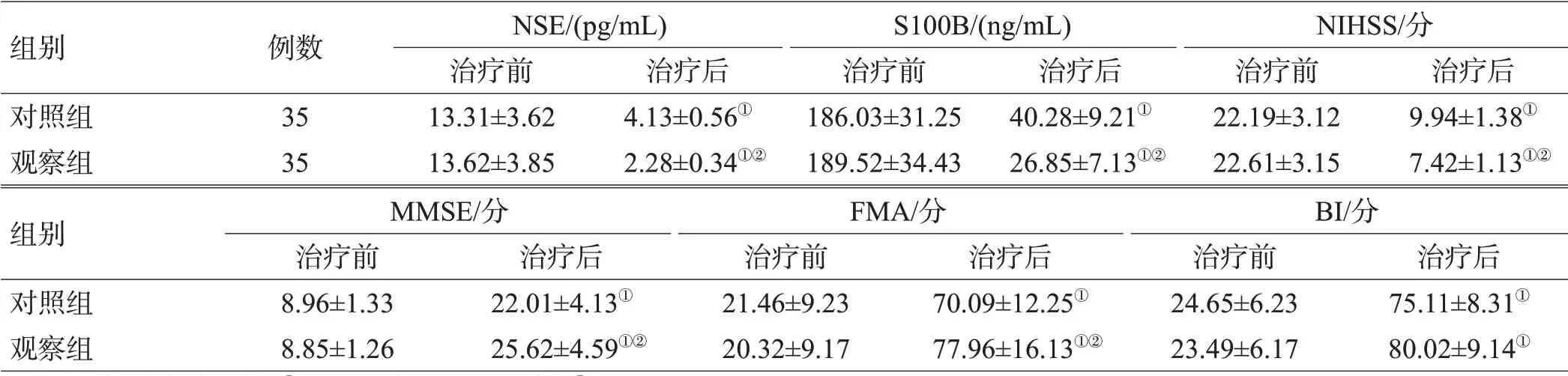
表3 2组治疗前后血清NSE、S100B水平及各项评分变化比较(±s)
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
组别对照组观察组例数35 35 NSE/(pg/mL)治疗前13.31±3.62 13.62±3.85治疗后4.13±0.56①2.28±0.34①②S100B/(ng/mL)治疗前186.03±31.25 189.52±34.43治疗后40.28±9.21①26.85±7.13①②NIHSS/分治疗前22.19±3.12 22.61±3.15治疗后9.94±1.38①7.42±1.13①②组别对照组观察组MMSE/分治疗前8.96±1.33 8.85±1.26 BI/分治疗后22.01±4.13①25.62±4.59①②FMA/分治疗前21.46±9.23 20.32±9.17治疗后70.09±12.25①77.96±16.13①②治疗前24.65±6.23 23.49±6.17治疗后75.11±8.31①80.02±9.14①
2.5 2组预后及安全性比较
随访3月,对照组GOS评分1分2例,2分4例,3分7例,4分8例,5分14例,预后良好22例(62.86%);观察组GOS评分1分0例,2分3例,3分5例,4分11例,5分16例,预后良好27例(77.14%)。观察组的预后良好率高于对照组,差异有统计学意义(χ2=4.199,P=0.040)。治疗期间,2组患者均未见明显不良反应。
3 讨论
HICH发病后,局部脑组织直接受损,加之颅内血肿形成导致脑水肿而产生机械性压迫,遂引起颅内压增高,脑组织缺氧、缺血及血-脑屏障受损,引起神经结构及功能受损[6]。在血肿形成过程中,炎症、免疫及氧化反应等激活,可导致一系列继发性神经损伤[7],故尽早配合科学有效的神经康复治疗。
研究认为,HICH 后血肿形成及血肿周围脑血流灌注降低是HICH 患者神经功能损伤的基础,同时也是其康复治疗的理论依据[8,9]。本研究结果显示,2 组治疗1、2、4 周后,脑水肿体积明显下降,观察组的脑水肿体积低于对照组,提示早期加用HBO 治疗能促进脑水肿的消退。且观察组治疗4 周后的NIHSS 评分和MMSE、FMA、BI 评分均优于对照组,提示HBO的应用更有利于促进神经功能及认知功能的恢复,并可改善患者的运动功能及ADL。分析其原因,HBO能迅速增加缺氧缺血脑组织的血氧浓度,改善血管的弥散氧功能,恢复脑细胞的有氧代谢,提高血氧含量及组织氧储备,从而改善组织缺氧状态,挽救缺血半暗带神经细胞[10]。同时,HBO 可刺激脑血管收缩,在降低颅内压的同时可提高脑血流量,增加脑组织毛细血管的氧弥散距离,从而改善血肿周围组织的有效血、氧灌注[11]。
局部缺血缺氧及代谢异常不利于受损脑细胞的修复[12]。Vm与Qm可反映脑血管功能及血流灌注情况,两者下降提示脑供血减少或不足;R与DR主要反映脑血管自身的调节功能以及微循环通畅性,二者升高提示脑血管自身调节功能下降及微循环障碍[13]。本研究显示,治疗后2组的Vm与Qm值均升高,R和DR值均下降,且观察组均优于对照组,提示HBO的应用能促进脑血管功能的恢复,改善脑血流灌注,这可能是HBO治疗HICH的主要作用机制之一。HICH患者由于脑细胞膜及血脑屏障受损,多种神经功能相关因子可释放入血而导致外周血神经损伤因子表达异常。S100B 作为脑组织中特有的可溶性钙受体蛋白,参与钙结合的调节,在低浓度情况下有营养神经作用,但其过表达可产生神经毒性,诱导神经元的凋亡,被证实与血脑屏障损伤及脑损伤等关系密切[14]。NSE主要参与神经细胞的糖酵解过程,可反映神经元活性与突触化程度[15]。HICH 发病后,大量NSE和S100B释放入血,可表现为外周血NSE和S100B水平明显高表达,故二者也常用于评价神经系统损伤程度。本研究结果显示,2组治疗后血清NSE和S100B水平均明显下降,且观察组的降幅较对照组更显著,提示早期应用HBO 更有利于保护HICH患者的神经功能。王群涛等[16]研究亦显示,HICH患者的血清NSE和S100B水平与病情严重程度、血肿量及临床预后均密切相关。李宗喜等[17]研究发现,HBO 可降低HICH 患者的血清NSE和S100B水平,从而改善临床预后。以上研究结果也侧证早期应用HBO可保护或减轻神经损伤。随访亦显示,观察组3月预后良好率明显高于对照组,证实在常规康复的基础上早期应用HBO能改善HICH患者的临床预后。
由于本研究的对象来源单一、纳入样本较小,加之随访观察的时间尚短,且各项指标缺乏动态观察与统计,后续研究将进一步扩大样本来源并提高样本量以进一步验证本研究结论。
