新型冠状病毒 Delta 变异株感染者的临床特征及凝血功能分析*
2022-11-28陈慧娟陈丽娟
陈慧娟 陈丽娟 魏 硕
福建省立医院感染性疾病科,福建省福州市 350001
随着新型冠状病毒肺炎(Coronavirus disease 2019,COVID-19)的持续流行,新型冠状病毒(SARS-CoV-2,以下简称新冠病毒)不断发生变异并出现多种变异株[1-2]。Delta变异株(原称B.1.167.2)是2020年底在印度发现的变异株,随后迅速流行于各个国家[3-4]。2021年9月10日福建省莆田市出现COVID-19患者,经基因测序后确认为SARS-CoV-2 Delta 变异株。
COVID-19患者常出现凝血功能紊乱,入院时D-二聚体 (D-D)>1μg/ml被认为是新冠肺炎患者预后不良的早期指标[5],目前对Delta变异株与原始株凝血功能之间的差异研究较少。因此,本研究通过对莆田人群SARS-CoV-2 Delta 变异株感染者与武汉人群原始株感染者的临床特征、实验室检查进行比较分析,旨在研究两组毒株在一般特性及凝血功能方面的差异,以提高对该病的认识。
1 对象与方法
1.1 研究对象 本研究纳入2020年2月8日—3月14日在武汉市中心医院和武汉蔡甸火神山医院收治的79例临床确诊的COVID-19患者,定义为原始株组。同时纳入2021年9月11日—10月15日在莆田学院附属医院收治的83 例SARS-CoV-2 Delta 变异株感染患者,定义为变异株组。纳入标准:参照《新型冠状病毒肺炎诊疗方案(试行第八版)》[6],COVID-19确诊病例需符合疑似病例诊断条件及新冠病毒核酸检测阳性;排除标准:入院诊断不明确者及资料缺失者。本研究在我院伦理委员会批准下进行。
1.2 研究指标 收集患者的一般情况(性别、年龄、合并基础疾病情况、新冠疫苗接种情况)、入院时脉氧饱和度(SpO2)、实验室指标、临床分型及临床结局。实验室指标包括D-二聚体 (D-D)、活化的部分凝血活酶时间 (APTT)、血小板计数(PLT)、白细胞计数 (WBC)、淋巴细胞计数 (LC)、天门冬氨酸氨基转移酶(AST)、丙氨酸氨基转移酶 (ALT)。
1.3 分析方法 将患者按入院时病情分为非重型(包含轻型33例及普通型101例)、重型(22例)、危重型(6例)3组[6]。将患者按D-D是否>1.0μg/ml分为两个组。按是否出现ALT和/或AST升高评估肝功能情况。回顾性分析原始株组与变异株组的基本临床特征及实验室指标,并进行单因素及多因素方差分析研究导致凝血功能异常的危险因素。
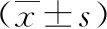
2 结果
2.1 一般临床资料 收集162例COVID-19患者的一般资料(原始株组79例,变异株组83例)。原始株组的平均年龄高于变异株组,合并基础疾病的比例,尤其是高血压、糖尿病、其他心血管疾病及其他基础疾病的比例更高,且重型、危重型及死亡患者的比例均高于变异株组。变异株组接种过新冠疫苗的比例更高(67.5%)。在性别上,两组患者的差异无统计学意义(P>0.05),见表1。

表1 原始株组与变异株组患者临床基本特征比较
2.2 实验室指标及SpO2水平 原始株组的D-D水平、ALT水平高于变异株组,LC及SpO2水平低于变异株组,差异有统计学意义(P<0.05)。两组患者PLT、APTT、WBC及AST水平对比差异无统计学意义(P>0.05)。见表2。
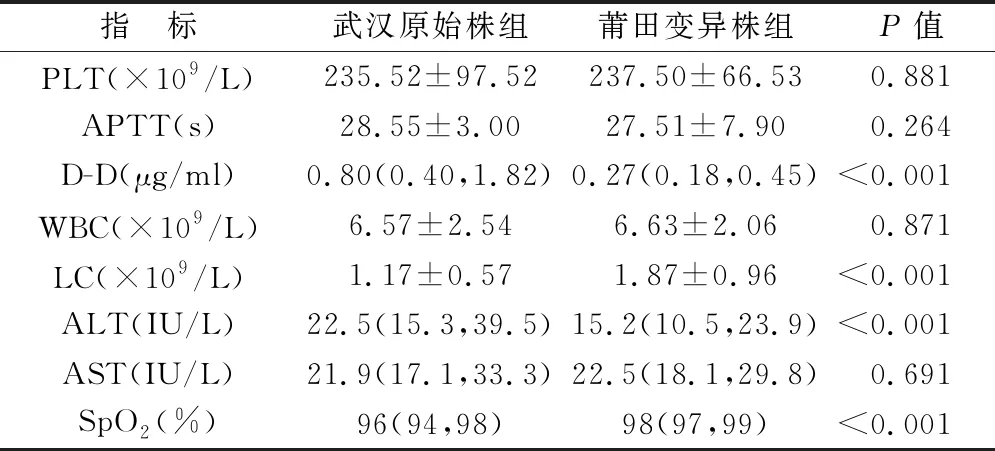
表2 原始株组与变异株组实验室指标及SpO2水平比较
2.3 COVID-19患者D-D升高的危险因素 为研究导致原始株组与变异株组D-D差异的相关因素,将患者按D-D是否>1.0μg/ml分为两个组进行单因素方差分析。结果显示,D-D>1μg/ml患者中,武汉原始株人群、合并基础疾病、未接种过新冠疫苗、出现肝功能异常、分型为重型及危重型的比例较D-D≤1.0μg/ml高,而SpO2、LC水平更低,年龄更大(P<0.05),两组患者性别及AST、ALT、WBC水平对比,差异无统计学意义(P>0.05)。见表3。

表3 COVID-19患者D-D的相关因素分析
将人群、年龄、是否合并基础疾病、是否出现肝功能异常、是否接种新冠疫苗、LC及SpO2水平纳入二元Logistic回归,分析COVID-19患者中导致D-D水平升高>1μg/ml的危险因素。结果显示年龄越大、肝功能异常、未接种新冠疫苗、SpO2越低是COVID-19患者D-D>1.0μg/ml的危险因素(P<0.05)。见表4。
表4 DD>1μg/ml的危险因素
3 讨论
自从COVID-19暴发流行以来,已经历数次变异。WHO 于 2021 年 6 月宣布Delta 变异株是全球主要的流行毒株[7],同年 9月福建省莆田市出现了Delta 变异株感染病例。研究Delta 变异株与原始株之间的差异对于防控诊疗有重要意义。
本研究结果显示,与武汉原始株相比较,莆田Delta变异株组的发病平均年龄低、病情更轻、死亡病例数少,与既往研究提示Delta变异株患者的平均年龄偏低相符[8],但不排除本研究Delta感染病例的年龄分布特点与此次莆田疫情是以局部的校园及鞋厂传播为主,以及发病时大部分儿童尚未接种新冠病毒疫苗相关。变异株组病情更轻主要表现在:(1)变异株组分型为非重型(即轻型及普通型)患者的占比更高,约95.2%,重型及危重型患者占比低;(2)检验指标中LC的平均值更高[9],SpO2水平更高,ALT及D-D水平更低,即提示出现呼吸功能、肝功能及凝血系统紊乱的情况更少。多项研究表明高龄、有基础疾病是COVID患者重症和危重症的危险因素[6,9-11],同时,接种疫苗可预防重症/危重症病例发生[12]。故考虑此次Delta 变异株感染人群病情更轻与莆田人群患病年龄低、合并基础疾病的比例低以及疫苗接种率更高相关。另外有研究发现Delta 变异株感染患者的入住ICU及死亡的风险较非 Delta 变异株感染患者增加[12]。但本研究 Delta 变异株感染患者中,重症、危重症比例及死亡率均较低,提示对于Delta 变异株,疫苗接种可能减少重症、危重症患者的比例及死亡率,与现有研究结果一致[12]。基于上述结果,在 Delta 变异株流行的背景下,对人群进行新冠疫苗接种,对于减少新冠肺炎的重症及死亡至关重要。
凝血功能方面,本研究中变异株的D-D水平明显较原始株低,是否不同的新冠病毒株会造成凝血功能的差异?笔者以1μg/ml为界将D-D分为D-D>1μg/ml组及D-D≤1μg/ml组,单因素分析结果表明导致D-D水平差异的相关因素包括不同人群(即武汉原始株人群及莆田Delta变异株人群)、是否合并基础疾病、是否接种新冠疫苗、是否合并肝功能异常、分型、年龄、SpO2及LC水平。说明不同的病毒株与D-D的升高具有一定的相关性,而进一步的多因素分析发现,年龄越大、肝功能异常、未接种新冠疫苗、SpO2越低,是导致D-D升高>1μg/ml的危险因素。有研究表明COVID-19患者可伴有不同程度的凝血功能障碍,其最典型特征是D-D水平升高,被命名为“COVID-19 相关性凝血病”[13]。一项基于13篇临床研究的荟萃分析显示[14],COVID-19的严重程度与凝血功能障碍密切相关,入院时高D-D可作为疾病侵袭性增加的危险指标。本研究结果显示,原始株的D-D水平明显高于Delta变异株,导致D-D升高>1μg/ml的危险因素包括高龄、肝功能异常、未接种新冠疫苗及SpO2低。多项研究提示低氧会影响D-D水平,Jiang等[15]的研究显示,SpO2<90%的COVID-19患者D-D水平要明显高于SpO2>90%的患者,王忠芹等[16]的研究表明非重型COVID-19患者SpO2降低更易发生凝血功能障碍,因低氧使内皮细胞屏障受损,导致血管舒缩功能障碍及通透性增加,并诱发纤维蛋白原沉积,导致高凝状态及D-D水平升高[17]。另外,肝功能异常也会影响D-D水平,于刚刚的研究中[18]提示,在重型及危重型患者中,D-D>1.0μg/ml和D-D<1.0μg/ml两组在ALT、白蛋白及前白蛋白水平有明显统计学差异,其机制是COVID-19累及肝脏引起凝血因子合成减少,导致D-D升高[19]。因此及时改善缺氧状态及肝功能异常,可能改善COVID患者的凝血功能紊乱。
综上所述,莆田Delta变异株组发病平均年龄低、病情更轻、死亡病例少,疫苗接种可能减少重症、危重症患者的比例及死亡率,高龄、肝功能异常、未接种新冠疫苗及SpO2低是导致COVID患者D-D升高>1μg/ml的危险因素,改善患者的肝功能异常、缺氧状态以及接种疫苗可能会减少凝血功能异常。
本研究局限之处在于:(1)本研究病例来源具有一定的地域特征,不能充分反映 Delta 感染者的特点;(2)研究指标主要为入院时的数据,未能反映各项指标的动态变化过程。有待于今后的工作中记录各项指标的动态变化,进一步探讨 Delta 变异株患者全程临床表现特征。
